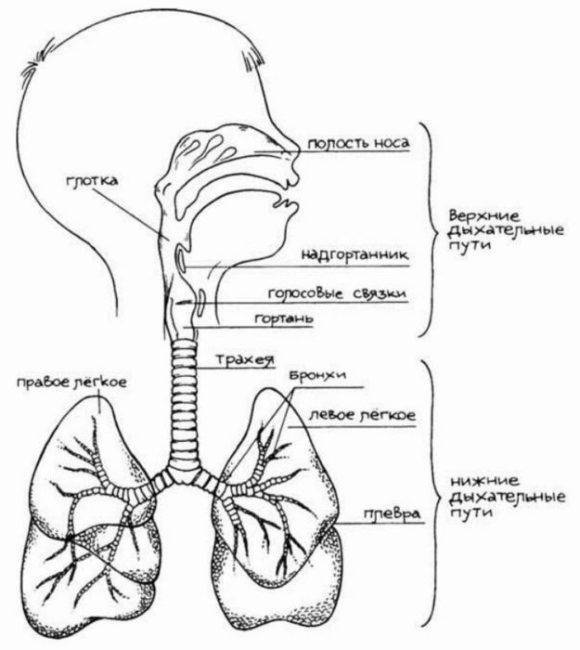
Карта первичной диагностики при шумном дыхании у детей
1. Ребенок был совершенно здоров несколько минут назад?
— Да
— Возможно в трахее ребенка застряло инородное тело
. Если ребенок маленький, его нужно перевернуть вниз головой и хорошо похлопать по спине. Если застрявшее инородное тело не удается удалить, необходимо срочно вызвать “скорую помощь” или самостоятельно доставить ребенка в больницу как можно быстрее.
Если инородное тело удалось удалить самостоятельно, никакого дополнительного лечения ребенку не требуется — он быстро вернется в обычное состояние. Но если через какое-то время у него появился кашель или повысилась температура тела, это может быть признаком пневмонии (воспаления легких) — в этом случае необходимо обратиться к врачу, который, скорее всего, госпитализируют ребенка. В больнице ребенку будет проведена тщательная диагностика и назначено соответствующее лечение.
— Нет
— см пункт 2.
— Да
— см пункт 3.
— Нет
— см пункт 4.
Опасные симптомы у детей
Если кроме шумного дыхания у ребенка наблюдается хотя бы один из нижеперечисленных симптомов, у него тяжелые нарушения дыхания (это экстренная ситуация при которой необходимо срочно обратиться к врачу):
— посинение языка;
— необычная сонливость;
— затруднение речи или произнесения обычных звуков;
— необычно частое дыхание.
— Да
— ЭКСТРЕННЫЙ СЛУЧАЙ!!! НЕОБХОДИМО ВЫЗЫВАТЬ “СКОРУЮ ПОМОЩЬ”!!!
У ребенка возможно спазм (сужение) воздухоносных путей
, которое может быть вызвано воспалением слизистой оболочки и отеком тканей в горле (круп) в результате аллергической реакции или инфекции. Во время ожидания бригады “скорой помощи” можно постараться самостоятельно облегчить дыхание ребенка, увлажняя воздух паром. Для этого ребенка необходимо поместить в ванную комнату и открыть душ или краны с горячей водой. Если ребенок вдруг перестал дышать, нужно делать дыхание рот в рот. По приезду врачей и оказания первой медицинской помощи, ребенка, скорее всего, госпитализируют. В больнице ему проведут необходимую диагностику и назначат соответствующее лечение (кислородотерапия, инфузионная терапия и т.д.).
— Нет
— У ребенка возможно пневмония (воспаление легких)
или воспаление трахеи
по причине аллергической реакции или инфекции. В ожидании врачебной помощи, чтобы облегчить дыхание ребенка, его можно поместить в помещение с высокой влажностью воздуха (в ванную комнату и открыть душ с горячей водой). После осмотра ребенка врач может рекомендовать госпитализацию, в некоторых случаях лечение назначается в домашних условиях.
4. У ребенка наблюдаются один или несколько опасных симптомов, перечисленных выше?
— Да
— ЭКСТРЕННЫЙ СЛУЧАЙ!!! НЕОБХОДИМО ВЫЗЫВАТЬ “СКОРУЮ ПОМОЩЬ”!!! Тяжелый приступ бронхиальной астмы
вызывает серьезные нарушения дыхания. Во время ожидания скорой медицинской помощи взрослым необходимо сохранять спокойствие и стараться морально поддерживать ребенка. Ему будет значительно легче дышать, если его посадить таким образом, чтобы он опирался на спинку стула. Если в доме имеются бронхорасширяющие препараты, ребенку можно их дать в возрастной дозе. После оказания первой медицинской помощи, ребенка госпитализируют с целью проведения тщательной диагностики и проведения специальной терапии (кислородотерапия и др).
— Нет
— см пункт 5.
5. У ребенка уже диагностирована бронхиальная астма и он получает соответствующее лечение?
— Да
— Скорее всего у ребенка очередной приступ бронхиальной астмы
. В этом случае его следует посадить на стуле так, чтобы спина полностью касалась спинки стула, и дать лекарственные препараты, которые назначил врач. Эти препараты можно давать повторно каждые 4 часа. Но если состояние ребенка не улучшится через 6 часов и/или у него появился хотя бы один из опасных симптомов (см выше), необходимо срочно обратиться за медицинской помощью.
— Нет
— НЕОБХОДИМО ОБРАТИТЬСЯ К ВРАЧУ!!!
Возможно, у ребенка первый приступ бронхиальной астмы
. Во время ожидания врачебной помощи помощи взрослым необходимо сохранять спокойствие и стараться морально поддерживать ребенка. Ему будет значительно легче дышать, если его посадить таким образом, чтобы он опирался на спинку стула. Если врач подтвердит диагноз, он назначит соответствующее лечение. В случае появления одного или нескольких опасных симптомов, перечисленных выше, ребенку может понадобиться госпитализация.
Любые изменения в дыхании ребенка сразу становятся заметны родителям. Особенно если меняется частота и характер дыхания, появляются посторонние шумы. О том, почему это может происходить и что делать в каждой конкретной ситуации, мы расскажем в этой статье.

Как успокоить сильный кашель ночью
Перечисленные способы позволят облегчить самочувствие и нормально уснуть до утра. Некоторые родители без показаний врача теряются и не понимают, как проводить лечение или хотя бы облегчить состояние. Итак, вызывать скорую помощь при приступе кашля следует, если он сопровождается следующими признаками:
- сильное повышение температуры;
- свист при откашливании;
- откашливание с кровью;
- кашель с рвотой;
- жалобы на сильную боль;
- появление высыпаний.
Если перечисленных симптомов нет, то можно воспользоваться описанными выше советами и подождать до утра. Известный педиатр Комаровский говорит, что кашель – это защита организма, поэтому нужно установить его причину и лечить в первую очередь ее. Но при этом не забывать облегчать откашливание, которое доставляет сильный дискомфорт. Делать это очень просто посредством обильного питья и частого проветривания комнат.
Чего родителям делать нельзя

Даже если дома имеются ингалятор и небулайзер, не стоит делать ингаляции самостоятельно, без назначения врача. Не всегда ребенку идут на пользу паровые ингаляции, иногда они вредят. Небулайзером вообще следует пользоваться только по рекомендации специалиста, поскольку этот прибор предназначен для создания мелкодисперсной взвеси лекарственных препаратов, а не для распыления отвара ромашки или эфирного масла. От неуместных и неправильных ингаляций дети страдают сильнее, чем от бронхита или фарингита.


Нельзя игнорировать симптомы нарушения дыхания и развития дыхательной недостаточности, даже если иных очевидных признаков болезни нет. Во многих случаях ребенку даже с тяжелыми патологиями можно помочь, если своевременно вызвать врача.
Детская смертность в результате развития дыхательной недостаточности, по статистике, имеет место быть в основном при запоздалом обращении в медицинское учреждение.
Патологических причин для появления затрудненного или хриплого дыхания в природе существует значительно больше, чем причин естественные и безобидных, а потому не стоит надеяться, что все «рассосется» само собой. В ожидании врача или «Скорой помощи» нельзя оставлять ребенка ни на минуту без внимания. Чем труднее и тяжелее дыхание, тем более бдительным должен быть контроль.

- Нельзя применять без согласования с врачом любые лекарственные препараты. Особенно это касается широко разрекламированных спреев и аэрозолей, которые, если верить телерекламе «мгновенно облегчают дыхание». Такие препараты могут вызвать мгновенный спазм гортани у детей, которым еще не исполнилось 3 лет.
- Еще одна распространенная родительская ошибка, которая дорого обходится детям, — давать при появлении кашля «что-нибудь от кашля». В результате при мокром кашле ребенку дают противокашлевые средства, подавляющие работу кашлевого центра в головном мозге, а это приводит к застою мокроты, воспалению легких и развитию дыхательной недостаточности.
Чтобы не допустить тотальной ошибки, лучше не давать никаких лекарств при нарушении дыхания вплоть до прибытия врача.
О чем может сказать ночной кашель
Данный симптом может свидетельствовать о множестве заболеваний, однако, опытный врач может по звучанию определить, что переносится ребёнком сейчас или же на что стоит обратить внимание. Этот список стоит знать и родителям, чтобы своевременно обратиться в ближайшую поликлинику за консультацией:
- частое покашливание – страдает плевра;
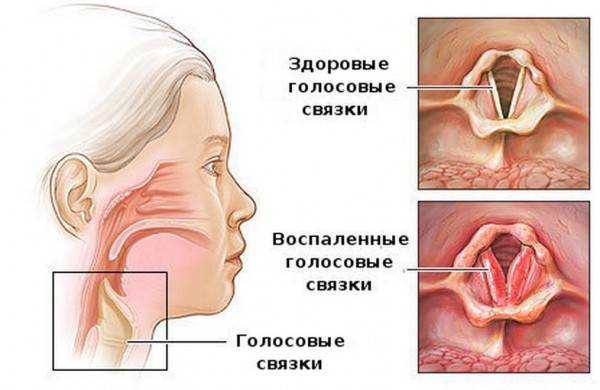
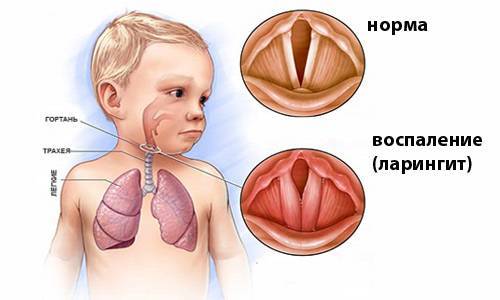
- звонкий кашель отрывистого типа – подозрение на ларингит;
- приступообразный, часто повторяющийся – возможен коклюш;
- ночные покашливания – подозрения на неполадку с сердечно-сосудистой системой;
- если приступ случается после перемены положения тела – возможен синусит/тонзиллит;
- сухой и сильный приступ – проблемы с бронхами.
Стоит отметить, что если больной страдает от кашля после еды, то стоит проверить ребенка на наличие патологии пищевода
Важно и то, что причиной надсадного кашля может стать аллергия. Особенно подвержены этому дети, поэтому стоит сразу определить природу симптома
Не исключено, что провокатором могут стать:
- пыль;
- домашние животные;
- перьевые подушки.

Исключать такой вариант нельзя, так как аллергические реакции могут быть не менее жесткими и опасными, чем инфекционные или вирусные заболевания. В тяжелых случаях подверженные этому люди задыхались от кашля.
Кашель тяжело дышать у детей
Инфекционные болезни верхних и нижних отделов дыхательных путей, к которым относятся:
- грипп;
- бронхит;
- воспаление легких;
- бронхиальная астма;
- ларинготрахеит;
- коклюш;
Сердечно-сосудистые заболевания:
- нарушение работы клапанов сердца;
- ишемия;
- пороки;
- сердечная недостаточность;
Посторонние факторы:
- сильные физические нагрузки, провоцирующие усиленную работу органов дыхания и нехватку кислорода;
- стрессы, нагрузка на нервную систему, истощение, вследствие чего появляются кашлевые приступы и спазмы;
- Переутомление — наблюдается у людей, которые испытывают хроническую усталость;
https://youtube.com/watch?v=Gq1VkIeHmfo
В раннем возрасте у ребенка часто дыхание сопровождается какими-либо звуками. Относятся к таким явлениям кашель, из-за которого тяжело дышать ребенку, храп во сне, локализованный в задней части носоглотки. Этот симптом аналогичен храпу взрослых, но может проявляться и во время бодрствования. Храп будет раздаваться все время, пока малыш с возрастом не научится управлять своим мягким небом.Он не мешает ребенку дышать в отличие от кашля.
Кашель, тяжело дышать у детей — характеристика проблемы
Наиболее часто при дыхании детей встречается звук, который идет из гортани. Ткани надгортанника, у некоторых детей, расположенные над голосовыми связками, настолько эластичные и мягкие, что поток воздуха выдыхаемого ребенком заставляет их вибрировать, издавая громкий булькающий звук, так как будто младенцу тяжело дышать и он захлебывается.
Помимо всех этих причин к нарушению дыхания отнести можно заложенность носа и склеивание в носу ребенка засохшей слизи. Тогда появляется кашель, тяжело дышать становится малышу. В таком случае прочистить необходимо ноздри ему ватной палочкой.
Первые симптомы того, что ребенку тяжело дышать
Известно давно, что чем раньше заболевание у детей будет выявлено, тем успешнее и быстрее оно излечивается
Поэтому весьма важно заподозрить вовремя возникновение болезни, обратиться своевременно к врачу и начать как можно раньше лечение
Большинство болезней легких и бронхов — следствие инфекционного процесса, который связан с развитием в органах дыхания воспаления и характеризуются появлением симптомов таких как — кашель, интоксикация, возникновение одышки появление мокроты, иногда нарушение дыхания. Каждый из данных признаков, их степень и характер выраженности имеют значение в постановке правильного диагноза, а значит и в правильности выбранной тактики при лечении. Главное, если у ребенка кашель и ему тяжело дышать, никогда не заниматься самолечением, а обратится к педиатру.
Жесткое дыхание: причины
Родители должны понимать, что у детей довольно ослабленный иммунитет. С момента рождения он лишь начинает вырабатываться, и поэтому малыш ощутимо подвержен разным болезням. Существует несколько провоцирующих факторов, возбуждающих детские заболевания, а именно:
- постоянные инфекции дыхательных каналов;
- сильные перепады температур (чередование холодного и горячего воздуха);
- присутствие аллергенов;
- наличие химических возбудителей (обычно они проникают в организм одновременно с вдыхаемым воздухом).
Если на слизистые покровы бронхов попадает раздражитель, тогда начинается воспалительный процесс, появляются отеки, а также увеличивается выделение бронхиальной слизи.
Маленькие детки тяжело переносят почти все недомогания. Так, при бронхите аналогичные процессы способны возбудить быстрое формирование обструкции (забивание) бронхов, в результате чего наступают острые сбои дыхания.
В очень редких случаях жесткое дыхание и кашель могут провоцироваться таким заболеванием, как дифтерия: у крохи повышается температура, и появляется утомленность с беспокойством. И тут без консультации врача педиатра никак не обойтись. Как только есть какие-либо подозрения на данную болезнь, нужно срочно обращаться к специалисту.
Методы лечения апноэ
Наиболее частой причиной апноэ у детей 2–7 лет является хронический тонзиллит или аденоидит, поэтому может быть порекомендована операция по удалению миндалин. Если причина в нарушенном носовом дыхании (например, аллергический или хронический ринит), показано симптоматическое лечение: промывание носовых ходов, использование сосудосуживающих препаратов. К апноэ может привести и аномалия развития носа или челюсти. В этом случае используется хирургическое исправление или ношение во время сна специальных устройств.
Для новорожденных и грудничков показана СИНАП-терапия при средней или тяжелой степени апноэ. Суть ее состоит в надевании ребенку перед сном кислородной маски, которая шлангом соединяется с аппаратом подачи воздуха. В этом случае остановки дыхания у детей во время сна исключены.
Важно знать, что делать родителям, если они обнаружили не дышащего ребенка
Обязательно разбудите его, только очень осторожно. Если кожа начала синеть, вызывайте скорую помощь
В случае, когда ребенок не начинает дышать, необходимо провести сердечно-легочную реанимацию до приезда скорой помощи. Любая пауза в дыхании более 10–15 секунд должна стать поводом для срочного обращения в больницу
Если кожа начала синеть, вызывайте скорую помощь. В случае, когда ребенок не начинает дышать, необходимо провести сердечно-легочную реанимацию до приезда скорой помощи. Любая пауза в дыхании более 10–15 секунд должна стать поводом для срочного обращения в больницу.
Игнорировать задержи дыхания нельзя. Постоянное нарушение ритма дыхания приводит к кислородному голоданию, задержке развития умственного, физического, постоянной усталости, сонливости, гиперактивности.
Синдром апноэ еще более опасен. Малыш может задерживать дыхание даже на полминуты. Такое состояние в младенческом возрасте может привести к летальному исходу. Ситуация осложняется тем, что все происходит во сне и родители не могут в полной мере контролировать дыхание. Поэтому стоит удостовериться, что непостоянный ритм является нормой, а не связан с патологией или заболеванием.
https://youtube.com/watch?v=YJ4p6nIfNlE
- Почему ребенок часто дышит и как это лечить
- Почему ребенок мало мочится и что делать для решения проблемы
- Почему плохо пахнет изо рта маленького ребенка: все причины галитоза
- Что делать, если у ребенка учащенное дыхание
- Как правильно использовать Мезим для лечения детей: подробная инструкция по применению
- Лактобактерин для новорожденных: проводим лечение согласно инструкции по применению
Еще нет комментариев
- Новые
- Лучшие
- Ранее
Отзывы и комментарии
— Доктор, меня почему-то постоянно мучают осознанные сновидения.
— Это вам не ко мне. Выходите в дверь, по коридору налево и в следующий сон.

Задай вопрос эксперту
Любое использование материалов сайта допускается только с согласия редакции портала и установкой активной ссылки на первоисточник.
Информация, опубликованная на сайте, предназначена исключительно для ознакомления и ни в коем случае не призывает к самостоятельной постановке диагноза и лечению. Для принятия обоснованных решений по лечению и принятию препаратов обязательна необходима консультация квалифицированного врача. Информация, размещенная на сайте, получена из открытых источников. За ее достоверность редакция портала ответственности не несет.
Source: ProGrudnichkov.ru
Как лечить?
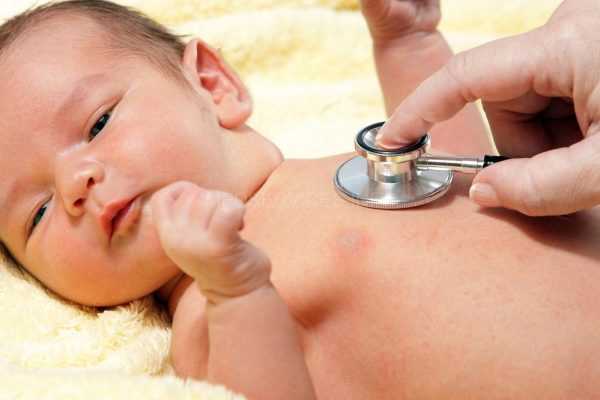
Что делать, если ребенок кашляет и тяжело дышит? Чтобы оказать грамотную помощь потребуется консультация специалиста. Наличие посторонних шумов отоларинголог определяет во время диагностического осмотра, прослушивая внутренние органы стетоскопом.
Отклонение от нормы в процессе дыхания не всегда требует консервативного лечения. Когда неприятные симптомы связаны с аллергией, необходимо идентифицировать и ограничить контакт с возбудителем.
Чаще всего источником аллергической реакции выступает:
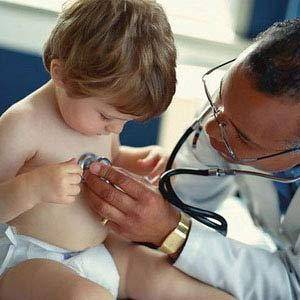
Поставить объективный диагноз может педиатр на основании аускультации (прослушивания) внутренних органов
- комнатная пыль;
- перьевые подушки, матрасы;
- резкие запахи в комнате;
- шерсть домашних животных;
- плесень;
- споры растений;
- пищевые продукты;
- лекарственные средства.
Для устранения симптомов аллергии и их профилактики назначают антигистаминные препараты. Их активные компоненты уменьшают количество выброса биогенного амина из тучных клеток, который оказывает влияние на дыхательные пути.
В педиатрической практике предпочтение отдают медикаментам второго и третьего поколения:
- «Лоратадину»;
- «Цетиризину»;
- «Аллергодилу»;
- «Кларитину»;
- «Цетрину».
Комплексное терапевтическое действие (спазмолитическое, противовоспалительное, противозудное) наступает мгновенно, сохраняется до 24 часов. Они хорошо абсорбируются в ЖКТ, не вызывают тахифилаксии, не воздействуют на нервную систему, имеют минимум противопоказаний.
Когда кашель и жесткое дыхание – остаточные признаки простуды, в компетенции родителей создать благоприятные условия для полноценного выздоровления:
- проветривать помещение дважды в день;
- чаще гулять на свежем воздухе, если позволяют погодные условия, состояние малыша;
- контролировать уровень влажности в комнате (50-65%), температурный режим (днем 21⁰С, ночью 18-19⁰С);
- увеличить дневную норму воды (это может быть теплый чай, молоко, травяные отвары, настои, щелочная вода);
- выполнять утром и вечером ингаляции натрием хлоридом. Как вариант дышать над отварным картофелем, отварами из растений (мать-и-мачехи, ромашки, подорожника, мяты перечной, корня алтея), эфирными маслами;
- изменить положение тела ребенка во время сна (приподнять изголовье, чтобы предотвратить раздражение кашлевых рецепторов слизью);
- подвергать организм умеренной физической нагрузке.
Меры профилактического характера будут эффективны, если состояние ребенка не ухудшают дополнительные неприятные симптомы.
Комплексного лечения требует тяжелое дыхание и кашель, спровоцированное инфекционными агентами (вирусами, бактериями, грибками). Определив чувствительность микроорганизмов, отоларинголог подбирает антибактериальный препарат.
С первых месяцев жизни разрешены «Сумамед», «Зиннат», «Аугментин», «Азитромицин». Время, кратность приема определяет доктор в индивидуальном порядке. В среднем для достижения положительной динамики, предотвращения рецидивов понадобится 7 дней.
При большом скоплении жидкости в дыхательных путях из-за чего возникают трудности с дыханием, назначают отхаркивающие средства:
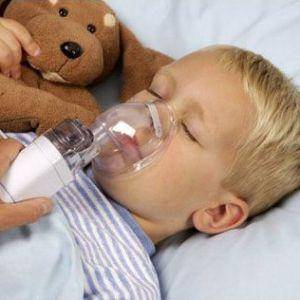
Ингаляции при кашле и тяжелом дыхании разжижают слизь, что облегчает процесс выведения мокроты, снижают частоту и интенсивность спастических выдохов, сокращая сроки выздоровления
- «Проспан»;
- «Геделикс»;
- «Плющ»;
- «Термопсис»;
- «Пертуссин»;
- Грудной сбор № 2, 3.
Препараты усиливают секрецию бронхов, изменяют ее реологические свойства, ускоряют отток мокроты из нижних дыхательных путей к верхним, с последующей эвакуацией во внешнюю среду, предотвращая застойные явления.
С двухлетнего возраста разрешены муколитики. Они снижают вязкость и плотность секретируемого, улучшают транспортировку слизи, повышают эффективность газообмена. В качестве примера можно привести «Флуимуцил», «Бромгексин», «Либексин Муко», «Лазолван», «Амбробене».
Отхаркивающие и муколитические средства имеют разный принцип действия, поэтому не назначаются одновременно. Вне зависимости от этиологического фактора выбором, комбинированием препаратов должен заниматься специалист, учитывая возраст и анамнез пациента, противопоказания, особенности течения болезни.
Методы терапии
Поскольку жесткость дыхания – это следствие, то лечить его смысла нет. Воздействовать нужно на причину. Выбор того или иного метода лечения зависит от типа заболевания, возраста ребенка и наличия осложнений
Медикаментозное лечение
Могут использоваться такие группы медикаментов:
- Антибиотики – эффективны при наличии инфекционных заболеваний. Назначаются курсом совместно с пробиотиками, что снижает риски развития дисбактериоза.
- Противовирусные препараты – эффективны, если жесткое дыхание является следствием вирусного респираторного заболевания.
- Лекарства, разжижающие мокроту и способствующие ее беспрепятственному отхождению.
- Препараты для симптоматического лечения, сбивающие температуру, облегчающие дыхание и снижающие болезненные ощущения.
- Бронходилататоры – купируют бронхоспазм, вызванный воздействием ряда патогенных факторов.
При наличии бронхита или пневмонии эффективны компрессы на грудную клетку, которые готовят из медикаментов. Самым простым и действенным из них является следующий состав: Эуфиллин, Магнезия, Гентамицин, Дексаметазон, Димексид. На 40 мл теплой воды берут 10 мл Димексида, после чего вводят по 1 ампуле всех лекарств. Такой лекарственный состав расширяет сосуды, способствуя облегчению дыхания и скорейшему выведению мокроты из легких.
 Эуфиллин – препарат для лечения жесткого дыхания у ребенка
Эуфиллин – препарат для лечения жесткого дыхания у ребенка
Хорошо зарекомендовали себя мази и крема на основе барсучьего жира и травяных сборов. С их помощью выполняется массаж верхней части грудной клетки, а также спины, что помогает облегчить дыхание и стимулировать отхождение мокроты.
Ингаляции
Вдыхание влажного воздуха – это залог скорейшего образования мокроты, с помощью которой вся патогенная микрофлора в легких будет уничтожена. Ингаляции, проводимые с помощью небулайзера, имеют ряд преимуществ:
- Пар холодный, поэтому не стоит переживать о вероятности развития ожогов дыхательных путей ребенка.
- Небулайзер расщепляет лекарственное средство на мельчайшие частицы, которые беспрепятственно проникают в очаги воспалительного процесса.
- Ингаляции помогают купировать приступы сухого кашля.
Существует несколько типов ингаляций, рекомендованных при наличии жесткого дыхания:
- Ингаляции с минеральной водой – могут использоваться в качестве профилактики, а также лечения сухого кашля.
- Ингаляции с добавлением лекарственных средств (Декасан, Амбробене) – ускоряют процесс разжижения мокроты.
- Ингаляции с бронходилататорами – помогают купировать острый приступ кашля в кратчайшие сроки.
Ингаляции проводят 2 раза в день
Крайне важно дезинфицировать маску после каждого использования. Для каждого конкретного типа заболевания врач может назначить свое средство для ингаляций.
Народные способы
Для облегчения течения основного заболевания, провоцирующего появление жесткого дыхания, могут использоваться рецепты нетрадиционной медицины
Поскольку речь идет о здоровье ребенка, перед началом применения этих рецептов важно проконсультироваться с доктором
Народные способы – это вспомогательные средства в борьбе с недугом. Упор в лечении следует делать на медикаменты, назначенные доктором.
Самыми эффективными средствами, которые могут облегчить состояние ребенка, а также ускорить процесс выздоровления, являются:
- Клюквенно-брусничный морс – такой напиток не только употребляется с удовольствием, но и насыщает организм питательными веществами, которые укрепляют иммунитет.
- Отвар из ромашки, шалфея и мяты – на стакан кипятка берут по 1/5 чайной ложки всех трав и запаривают в термосе 5-6 часов. Дают пить каждые 20-30 минут по 3-4 столовые ложки отвара, предварительно добавив небольшое количество меда.
- Отвар из мяты и чабреца – мята способствует купированию бронхоспазма, а чабрец знаменит своими способностями разжижать и выводить мокроту. На 1 л воды берут по 1 чайной ложке трав, после чего варят на водяной бане 15 минут. Принимают по 1 чайной ложке каждый час.
- Горячее молоко с медом и маслом – полезный напиток помогает унять сухой кашель и увлажнить раздраженную слизистую оболочку верхних дыхательных путей.
- Отвар подорожника и девясила – используется при хронических бронхитах и осложнениях, развивающихся на фоне воспалительного процесса в легких. На 1 л воды берут по 1 чайной ложке трав и запаривают в термосе сутки. Добавляют в чай по 1 чайной ложке. Для улучшения вкуса можно добавить мед.
Детский организм более склонен к развитию аллергической реакции, поэтому перед использованием рецептов важно убедиться в отсутствии повышенной чувствительности к каждому ингредиенту
Лечение
После постановки диагноза, врач назначает соответствующее лечение.
Терапия жесткого дыхания
Если нет температуры и, кроме как на жесткость дыхания, других жалоб нет, то лечить ребенка не нужно
Достаточно обеспечить ему нормальный двигательный режим, это очень важно, чтобы избытки бронхиальной слизи вышли как можно быстрее. Полезно гулять на улице, играть на свежем воздухе в подвижные и активные игры
Обычно дыхание приходит в норму в течение нескольких дней.
Если недуг обнаружится, лечение будет направлено на стимуляцию отхождения бронхиального секрета. Для этого малышу прописывают муколитические препараты, обильное питье, вибрационный массаж.
О том, как делается вибрационный массаж, смотрите в следующем видео.
Жесткое дыхание с кашлем, но без респираторных симптомов и температуры нуждается в обязательной консультации врача-аллерголога. Возможно, причину аллергии удастся устранить простыми домашними действиями — влажной уборкой, проветриванием, устранением всей бытовой химии на основе хлора, использованием детского стирального гипоаллергенного порошка при стирке одежды и белья. Если это не сработает, то доктор назначит антигистаминные препараты с препаратом кальция.
Меры при тяжелом дыхании
Тяжелое дыхание при вирусной инфекции в особом лечении не нуждается, поскольку лечить нужно основное заболевание. В некоторых случаях к стандартным назначениям при гриппе и ОРВИ добавляют антигистаминные препараты, поскольку они хорошо помогают снять внутренние отеки и облегчить ребенку вдох. При дифтерийном крупе ребенка госпитализируют в обязательном порядке, поскольку ему необходимо скорейшее введение противодифтерийной сыворотки. Сделать это можно только в условиях больницы, где при необходимости малышу будет оказана и хирургическая помощь, подключение аппарата искусственной вентиляции легких, введение антитоксических растворов.
Для этого обычно прописывают курсы ингаляций с лекарственными средствами. Средняя и тяжелая формы крупа нуждаются в стационарном лечении с применением глюкокортикостероидных гормонов («Преднизолона» или «Дексаметазона»). Лечение астмы и бронхиолита также проводится под врачебным наблюдением. В тяжелой форме — в больнице, в легкой — дома при условии соблюдения всех рекомендаций и назначений доктора.
Учащение ритма — что делать?
Лечения в случае транзиторного тахипноэ, которое обусловлено стрессом, испугом или чрезмерной впечатлительностью ребенка, не требуется. Достаточно научить ребенка справляться со своими эмоциями, и со временем, когда нервная система окрепнет, приступы частого дыхания сойдут на нет.
Купировать очередной приступ можно при помощи бумажного пакета. Достаточно предложить ребенку подышать в него, делая вдохи и выдохи. При этом нельзя забирать воздух извне, вдыхать нужно только то, что находится в пакете. Обычно нескольких таких вдохов бывает вполне достаточно, чтобы приступ отступил. Главное, при этом – успокоиться самим и успокоить ребенка.
Если учащение ритма вдохов и выдохов имеет патологические причины, лечить следует основное заболевание. Сердечно-сосудистыми проблемами ребенка занимаются пульмонолог и кардиолог. Справиться с астмой помогут педиатр и ЛОР-врач, а иногда и аллерголог.
Лечение хрипов
Лечением хрипов никто из врачей не занимается, поскольку лечить их нет никакой необходимости. Лечить следует то заболевание, которое стало причиной их появления, а не следствие этого заболевания. Если хрипы сопровождаются сухим кашлем, для облегчения симптомов, наряду с основным лечением, врач может прописать отхаркивающие препараты, которые будут способствовать скорейшему переходу сухого кашля в продуктивный с выделением мокроты.
Если хрипы стали причиной стеноза, сужения отдела дыхательных путей, ребенку могут назначить препараты, которые снимают отечность — антигистаминные средства, диуретики. С уменьшением отека обычно хрипы становится тише или пропадают совсем.
Любое сочетание характера и тональности хрипов на фоне высокой температуры — это тоже основание для того чтобы как можно скорее госпитализировать ребенка и доверить его лечение профессионалам.
Причины нарушения дыхания
Главный признак дыхательной недостаточности – одышка: когда организм получает меньше кислорода, чем ему необходимо. Чаще всего такая ситуация возникает тогда, когда в дыхательных путях имеется какое-либо препятствие:
- отек;
- скопление слизи;
- инородное тело;
- воспаление легких;
- бронхиальная астма;
- ложный круп.
Кроме того, одышка может быть связана с проблемами с сердцем, отравлением, низким уровнем гемоглобина и т.д. То есть, затрудненное дыхание в целом и одышка, как ее частное проявление, могут быть симптомами многих опасных заболеваний, каждое из которых лечится по-разному.
Именно поэтому, если ребенка беспокоит подобная проблема, первая задача родителей – отвести его к врачу.