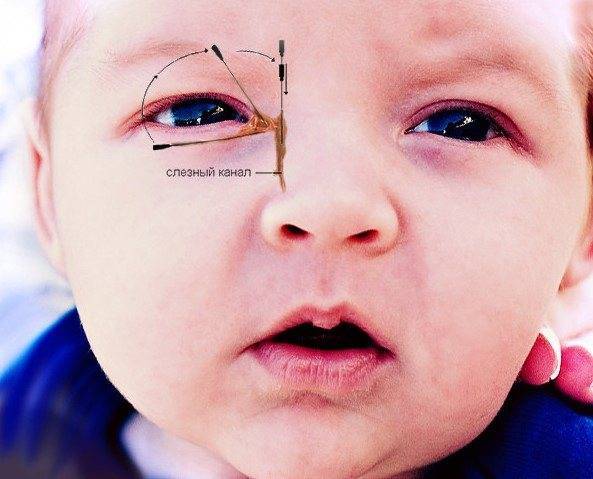
Для чего нужно зондирование слёзного канала
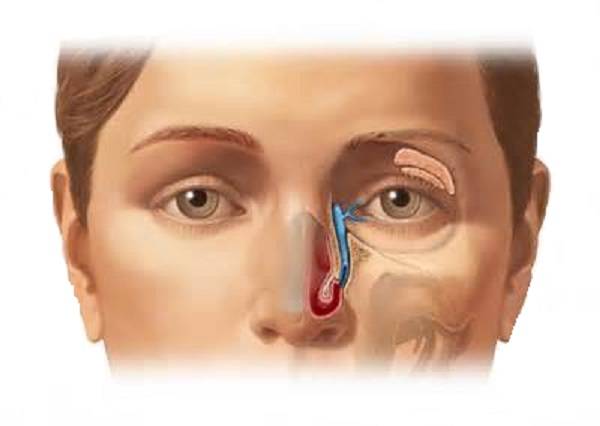
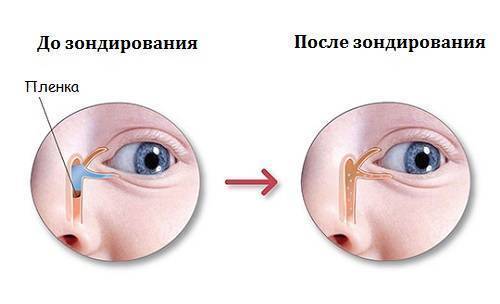
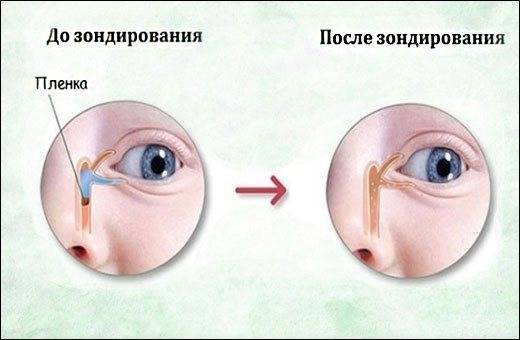
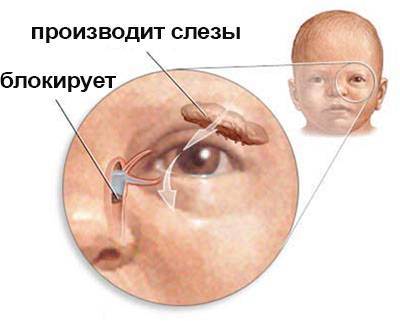
У ребёнка, находящегося в утробе матери, нет свободного сообщения между полостью носа и носослёзным протоком. Выходное отверстие закрыто тонкой перепонкой, которая у большинства детей исчезает к моменту рождения. При этом носослёзный канал обычно закупорен желатиновой пробкой, которая не даёт околоплодным водам попасть в организм малыша. Когда ребёнок рождается на свет, начинает дышать и кричать, этот слизистый комок выходит из протока, попадает в нос и удаляется акушерами.
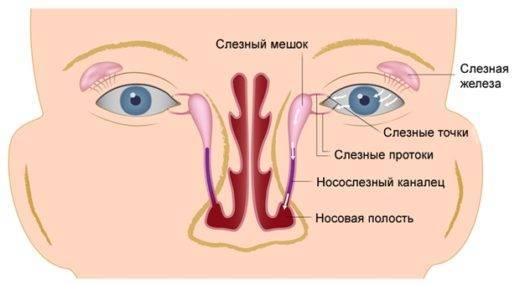
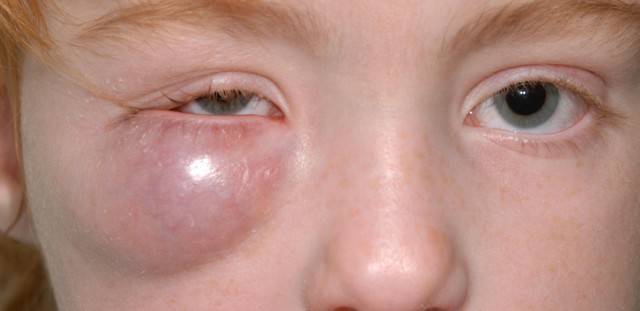
Если при рождении носослёзный канал не освобождается от естественной пробки, у малыша развивается дакриоцистит
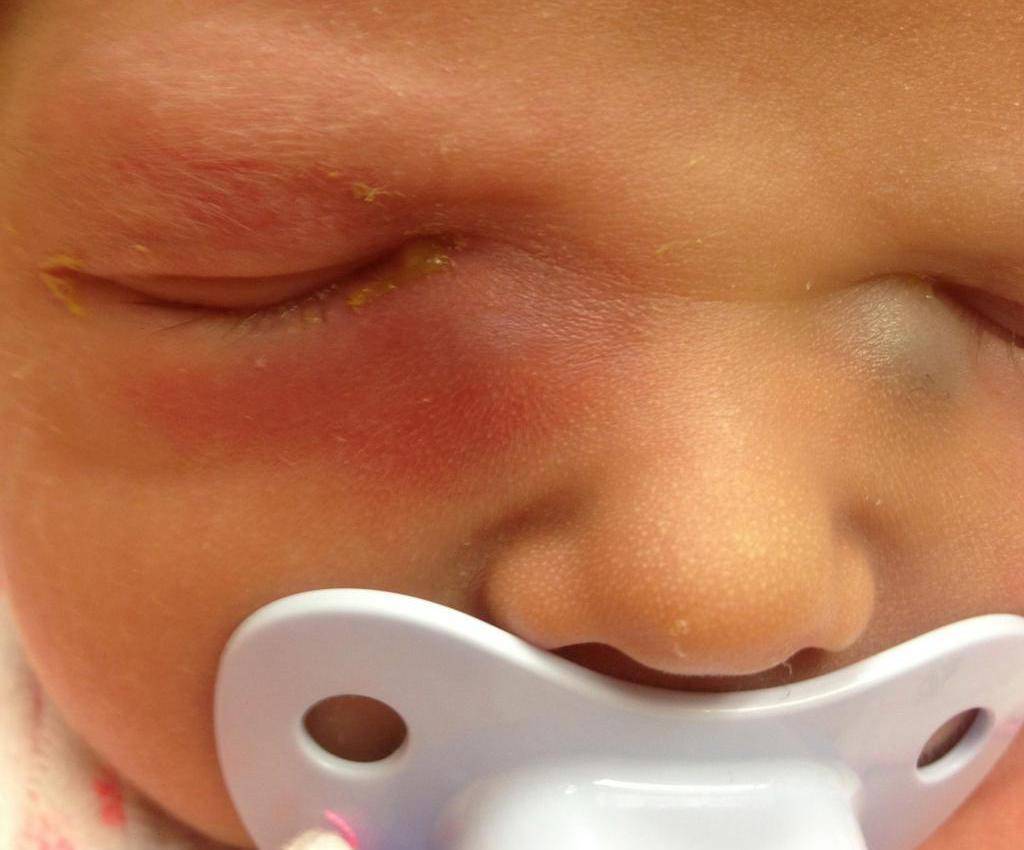
Однако бывает и так, что из-за анатомических особенностей либо аномалий пробка не выходит из слёзно-носового канала. Из-за этого в нём возникают застойные явления. Через некоторое время у новорождённого развивается дакриоцистит — полная либо частичная непроходимость слезоотводящих путей. Глаза малыша сперва слезятся, а затем начинают гноиться и воспаляться.
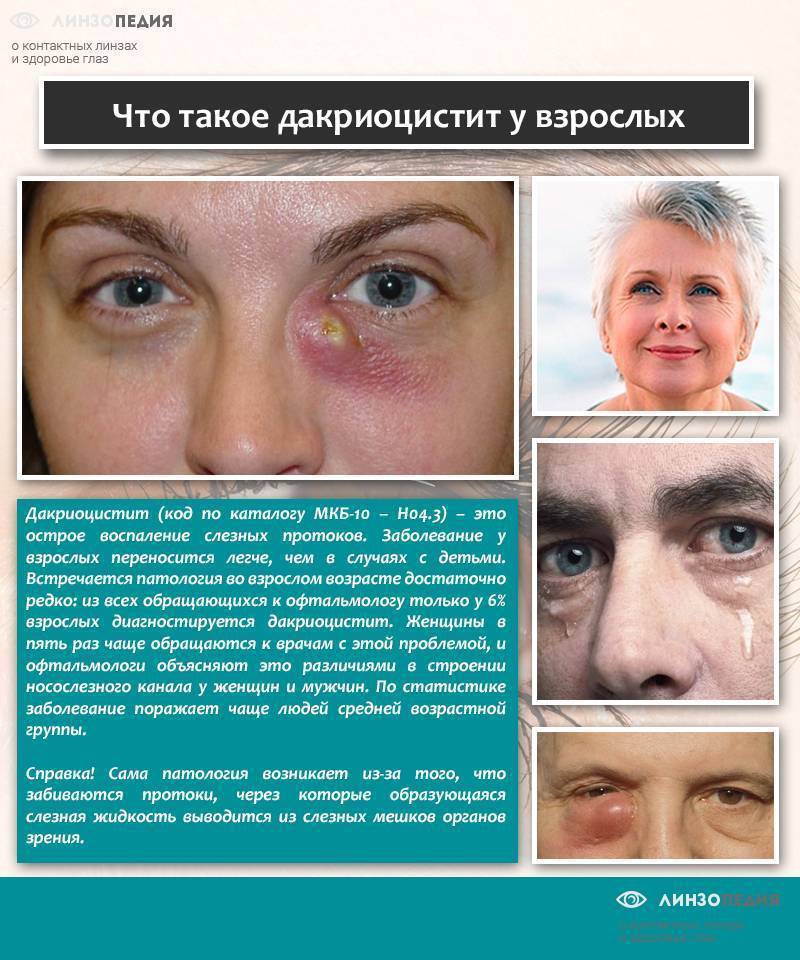
Дакриоцистит может быть как врождённым, так и приобретённым вследствие травм, воспалительных процессов в глазах либо носу, а также различных заболеваний. Этот недуг может поражать как детей, так и взрослых самых разных возрастов. Однако если пробретённый дакриоцистит часто требует сложных хирургических вмешательств, то врождённая форма обычно проходит самопроизвольно либо в результате промываний и массажей.
Если после консервативного лечения глаза у малыша продолжают гноиться, врачи направляют ребёнка на зондирование — механическое восстановление проходимости носослёзного канала с помощью специального инструмента — зонда. Процедура проводится под местной анестезией и длится совсем недолго. Однако зондирование не даёт гарантии излечения: через определённый промежуток времени выделения могут вновь появиться. При повторном вмешательстве вероятность полного выздоровления составляет 95–98%.

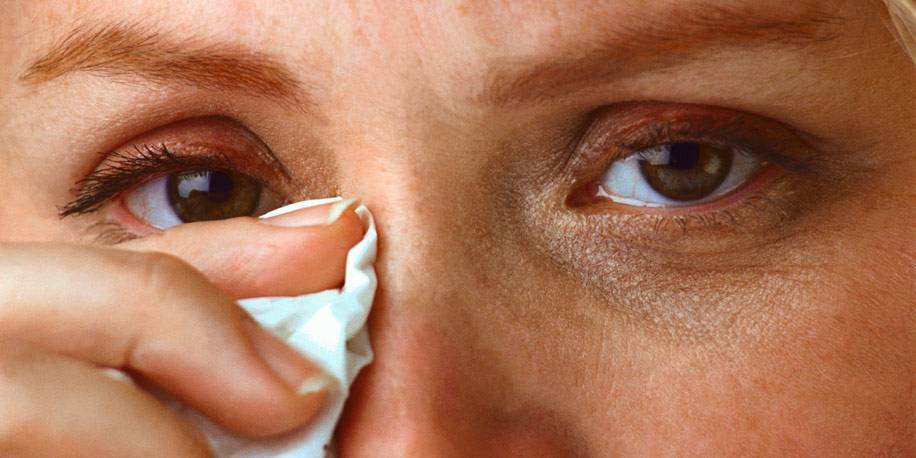
Постоянная слезоточивость — первый признак дакриоцистита
Как правило, врачи не спешат отправлять малышей с «закисающими» глазами на зондирование. Часто они рекомендуют родителям подождать до 3–4 месяцев, чтобы избавиться от проблемы с помощью массажей и глазных капель. Если к этому времени улучшения не наступают, проводится зондирование, которое обычно полностью устраняет все симптомы.
Операция при непроходимости слезного канала у новорожденных
В некоторых случаях консервативные методы лечения не дают результата, и к полугодовалому возрасту ребенка рудиментарная пленка уплотняется и удалить ее массажем или медикаментозно не представляется возможным. Подобная ситуация может привести к серьезным осложнениям, поэтому требует вмешательства специалиста в области офтальмологии.
Операция назначается не ранее чем ребенок достигнет возраста 3,5 месяца. Хирургическое вмешательство заключается в бужировании или зондировании. Осуществляется процедура в малой операционной, кабинете офтальмолога или перевязочной. Обезболивание производится путем введения общей или местной анестезии
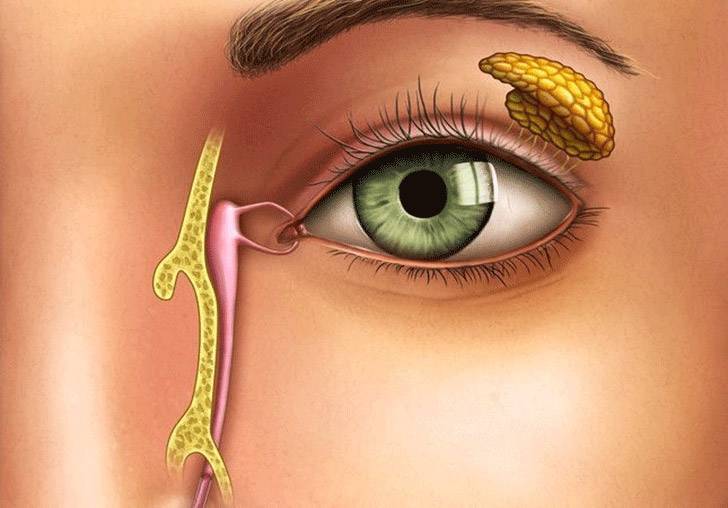
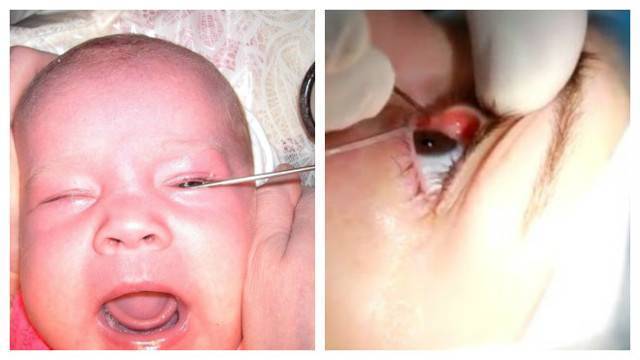
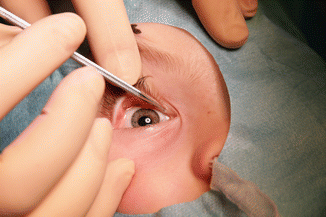
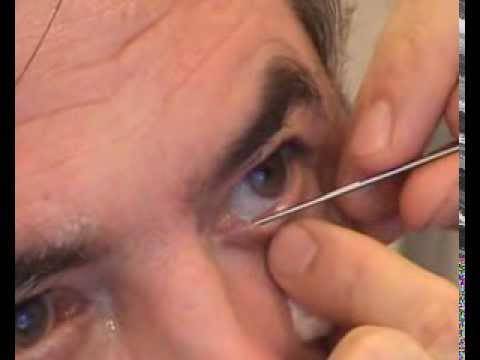
Специалист вводит зонд в слезный канал и осторожно прорывает мембрану. Процедура занимает несколько минут и не требует серьезной подготовки со стороны родителей
Сначала с целью расширения канала вводится конусообразный зонд. Далее применяется зонд в виде цилиндра или так называемый зонд Боумена. Его продвигают до слезной кости, затем разворачивают и направляют вниз, при этом механическим способом удаляется пробка или пленка. По окончании процедуры и извлечении зонда, канал необходимо промыть антисептиком. В случае успешно проведенной процедуры жидкость будет выливаться через нос или носоглотку. Ребенок при этом начнет рефлекторно делать глотательные движения.
Уход за ребёнком после зондирования
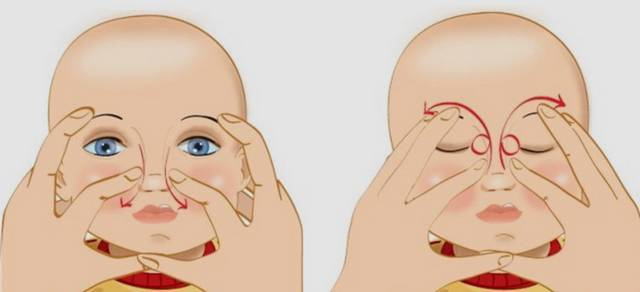
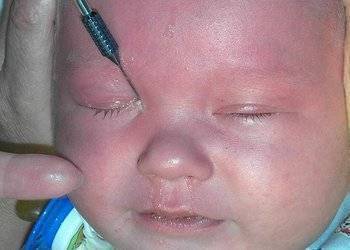
Эффект от процедуры обычно заметен уже через несколько дней. Глаза перестают слезиться и гноиться, а состояние ребёнка окончательно нормализуется. Малыша можно умывать, купать и совершать с ним все обычные процедуры, однако врачи рекомендуют наблюдать за глазами ещё как минимум месяц. Первые 7 дней после зондирования маленьким пациентам необходимо закапывать антибактериальные препараты и делать специальный массаж, направленный на улучшение проходимости слёзных каналов.
Врач, проводивший зондирование, должен показать, какие именно места и с какой интенсивностью нужно массировать. Обычно рекомендуются круговые движения либо толчки подушечками пальцев небольшой интенсивности по направлению от верхней части внутреннего угла глаза вдоль носа ко рту.
Во время массажа необходимо придерживаться следующих правил:
Перед процедурой срежьте ногти и тщательно вымойте руки либо наденьте стерильные перчатки.
Если в глазах скопился патологический секрет, аккуратно выдавите гной и промойте их отваром ромашки или тёплым раствором фурацилина в соотношении 1:5000. Следите, чтобы содержимое больного глаза не попало в здоровый или в ухо.
После массажа закапайте глаз антибактериальным раствором. Подойдёт Левомицетин или Витабакт.
Массаж проводите до 5 раз в день
Лучше всего делать его перед кормлением: после еды многие дети засыпают, и капли оказывают во время сна антибактериальный эффект.
Совершайте все движения очень осторожно и аккуратно: у грудничков в пазухах носа не кость, а нежный хрящ, повредить который очень легко.
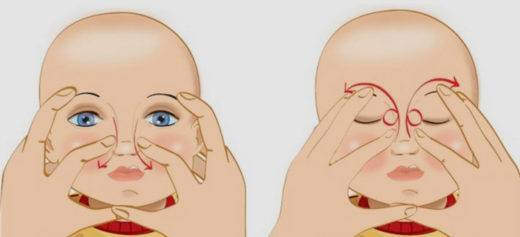
Интенсивность и последовательность движений при массаже слёзного канала должен продемонстрировать врач
Если родители выполнили все предписания врача, а в течение месяца выделения из глаз не исчезли, значит, ребёнку был выставлен неправильный диагноз либо зонд не пробил носослёзный канал до конца. В любом случае нужно обратиться к специалисту, который разработает дальнейшую стратегию обследования и лечения.
Послеоперационный уход
Зондирование слезного канала у детей до года хоть и не занимает много времени, но считается микрооперацией, после которой пациенту положен специальный уход. После процедуры требуется выполнение следующих рекомендаций:
- несколько месяцев избегать вероятности простудиться или заболеть насморком (чтобы не допустить рецидива);
- проведение массажа слезных каналов в течение 7 дней;
- на протяжении недели закапывать в глаза специальные антибактериальные капли или закладывать мазь согласно прописанной дозировке.
В таблице приведены часто назначаемые после операции зондирования препараты.
| Название (форма выпуска, объем), возрастная категория | Способ применения, дозировка | Противопоказания | Побочные реакции | Средняя цена, руб. |
| ВИТАБАКТ (капли 0,05%, 10 мл), с рождения | В послеоперационном периоде препарат закапывают в конъюнктивальный мешок по 1 капле 3-4 раза/сут. | Повышенная чувствительность к компонентам препарата | Редко аллергические реакции в виде конъюнктивальной гиперемии | от 350 |
| ВИГАМОКС (капли 0,5%, 5 мл), от 1 года | Закапывают по 1 капле в пораженный глаз 3 раза в день | Повышенная чувствительность к любому из компонентов препарата или к другим хинолонам | Боль, раздражение и зуд в глазу, синдром «сухого» глаза, гиперемия конъюнктивы, гиперемия глаза | от 230 |
| ФЛОКСАЛ (мазь, 3 г), с рождения | 1,5 см полоски мази закладывают за нижнее веко пораженного глаза 2-3 раза/сут. | Повышенная чувствительность к компонентам Флоксала | Аллергические реакции, преходящая гиперемия конъюнктивы, чувство жжения, дискомфорт в глазах, зуд и сухость конъюнктивы, светобоязнь, слезотечение | от 160 |
| ЛЕВОМИЦЕТИН (капли 0,25%, 10 мл), от 1 года | Препарат закапывают в конъюктивальный мешок по 1 капле 3-4 раза/сут. | Угнетение кроветворения, заболевания кожи (псориаз, экзема, грибковые заболевания), новорожденные дети, индивидуальная непереносимость препарата | Возможно развитие аллергических реакций | от 15 |
| ТОБРЕКС (капли 0,3%, 5 мл), с рождения | Препарат закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза (или глаз) каждые 4 ч. | Повышенная чувствительность к компонентам препарата | Аллергические реакции | от 190 |
| ОФЛОКСАЦИН (капли 0,3%, 5 мл), от 1 года | Препарат закапывают по 1 капле в конъюнктивальный мешок больного глаза 2-4 раза в день. | Повышенная чувствительность к компонентам препарата и другим производным хинолонов | Преходящее жжение или дискомфорт в глазу, гиперемия конъюнктивы, нечеткость зрения, боли в глазу, ощущение зуда | от 80 |
При одновременном применении Витабакта с другими офтальмологическими препаратами перерыв между закапываниями должен составлять не менее 15 минут.
Длительное применение антибиотика Вигамокса может приводить к избыточному росту невосприимчивых микроорганизмов, в том числе грибов. В случае возникновения суперинфекции необходимо отменить препарат и назначить адекватную терапию.
При использовании Флоксала имеется условие – при одновременном применении более одного препарата мазь следует использовать последней.
Если врач назначил Левомицетин, стоит знать, что у новорожденных печень недостаточно развита, чтобы связывать хлорамфеникол (активное вещество препарата), поэтому он может накапливаться в токсической концентрации и приводить к развитию «серого синдрома». В первые месяцы жизни капли назначают только по жизненным показаниям, при тяжелых случаях дакриоцистита у грудничков.
Тобрекс – антибиотик широкого спектра действия из группы аминогликозидов. Длительное применение этих глазных капель, как и в случае использования других антибиотиков, может привести к усиленному росту невосприимчивых микроорганизмов (также грибов). Рекомендуется делать посев до и после окончания лечения, если клинический результат неудовлетворительный.
Офлоксацин – эффективные капли при дакриоцистите новорожденных. Хоть данных о передозировке не существует, но в случае применения избыточной дозы препарата глаза следует промыть чистой водой комнатной температуры.
Подготовка к операции
После подтверждения диагноза специалист проводит следующие исследования перед офтальмологическим вмешательством:
- анализ крови для определения скорости свертывания;
- бактериологический посев содержимого слезного мешка;
- биомикроскопию глаза;
- пробу Веста для проверки проходимости слезного пути. В носовую полость вставляют ватную турунду. В нужный глаз капают жидкость с красителем. Проходимость канала не нарушена, если на ватке появляется подкрашенное пятно.
Чтобы зондирование прошло без последствий, следует соблюдать рекомендации врача. Для детей до года они следующие:
- Несколько дней соблюдать режим питания. Грудничок не должен употреблять пищу за 3-4 часа до предполагаемого времени операции, чтобы не срыгнуть.
- Не принимать медикаменты, несовместимые с препаратами, которые будут использоваться при офтальмологическом вмешательстве.
- Подготовить пеленки или другое белье, ограничивающие движения рук новорожденного во время операции.
Зондирование у ребенка обычно проводится амбулаторно. В тот же день у родителей будет возможность поехать домой. Восстановление будет проводиться дома под наблюдением терапевта и окулиста.

Зондирование у ребенка обычно проводится амбулаторно.
Как распознать дакриоцистит и отличить его от конъюнктивита
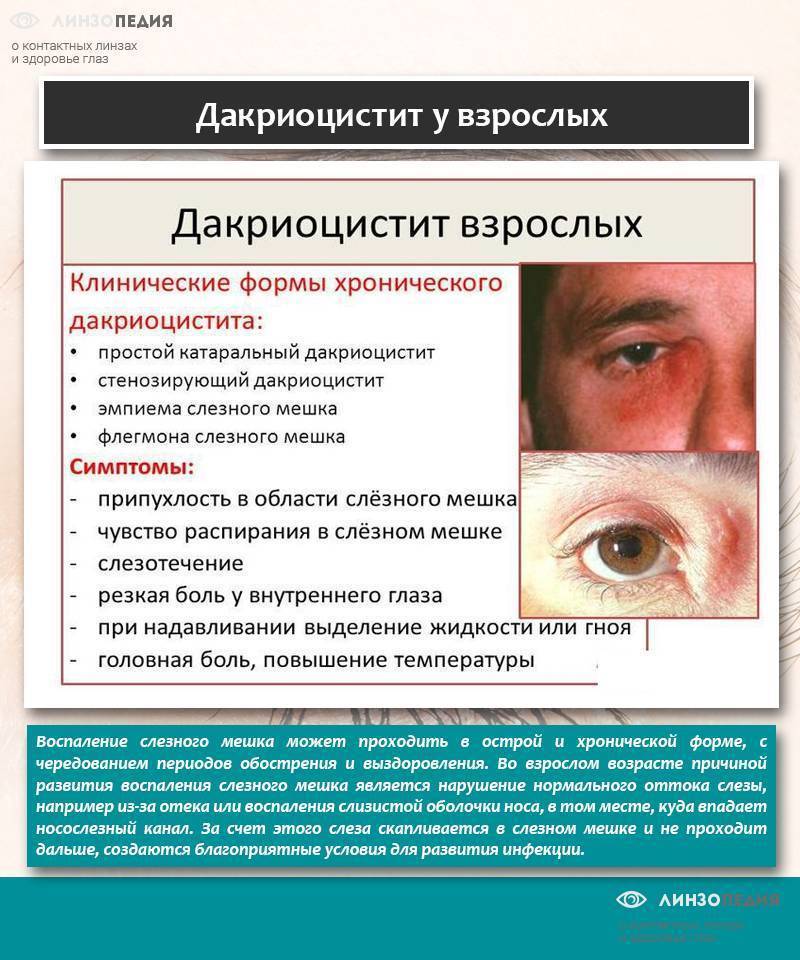
Дакриоцистит у взрослых
Самым первым признаком непроходимости является слезный застой, но его замечают не сразу, хотя даже у только что родившегося малыша, который не плачет в данный момент, можно увидеть при дакриоцистите скопление слез в нижней части внутреннего угла глаза.
Далее следуют более явные признаки.
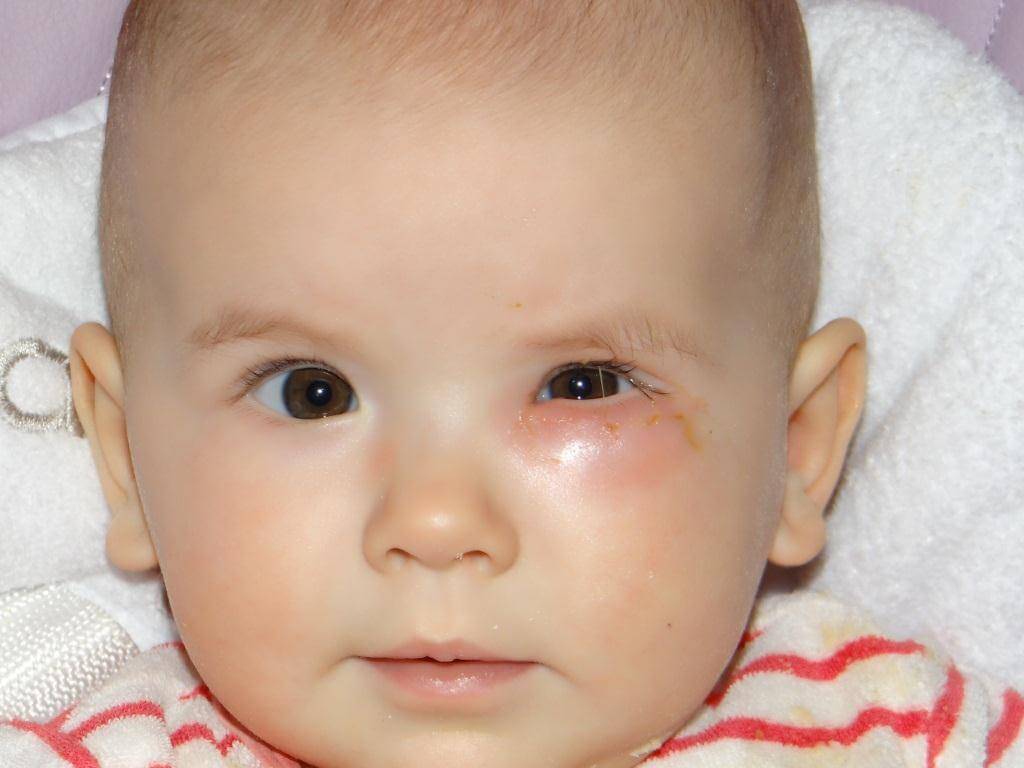
- Хроническое слезотечение.
- Увеличенные веки из-за припухлости.
- Слипшиеся ресницы.
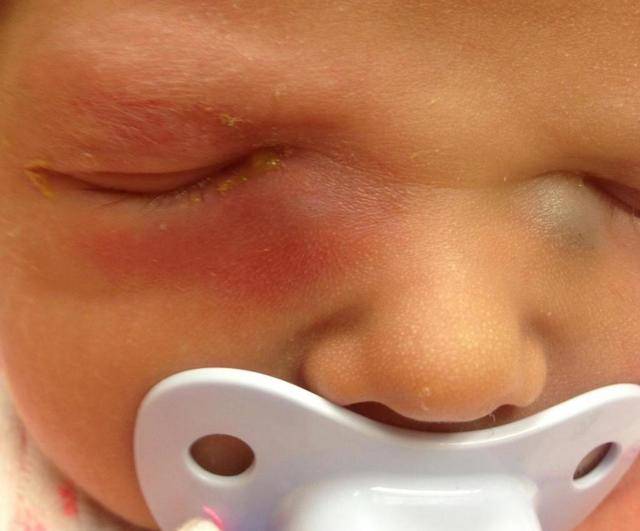
- «Закисание» глаза, сопровождающееся выделениями из него, особенно обильными после ночного сна.
- Выделения от бело-желтых до зеленоватых (цвет указывает на стадию воспалительного процесса).
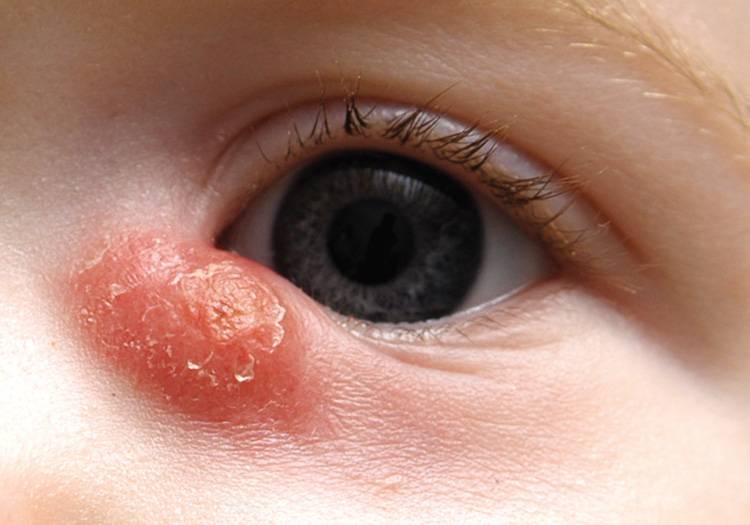
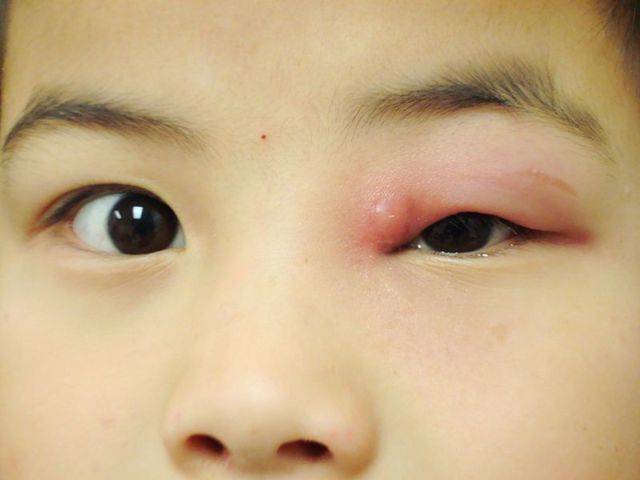
Воспаление слезного канала у малыша
Если не пытаться устранить проблему, спустя некоторое время симптомы усугубятся.
- Появляется боль в глазу, заставляющая малыша плакать даже при легком прикосновении к области внутреннего уголка.
- Краснеет сначала уголок, затем изменение цвета кожи распространяется на оба века и нос.
- Выделения становятся гнойными, скапливаются и засыхают.
- Около внутреннего угла набухает гнойный «мешок».
- Поднимается и держится температура.
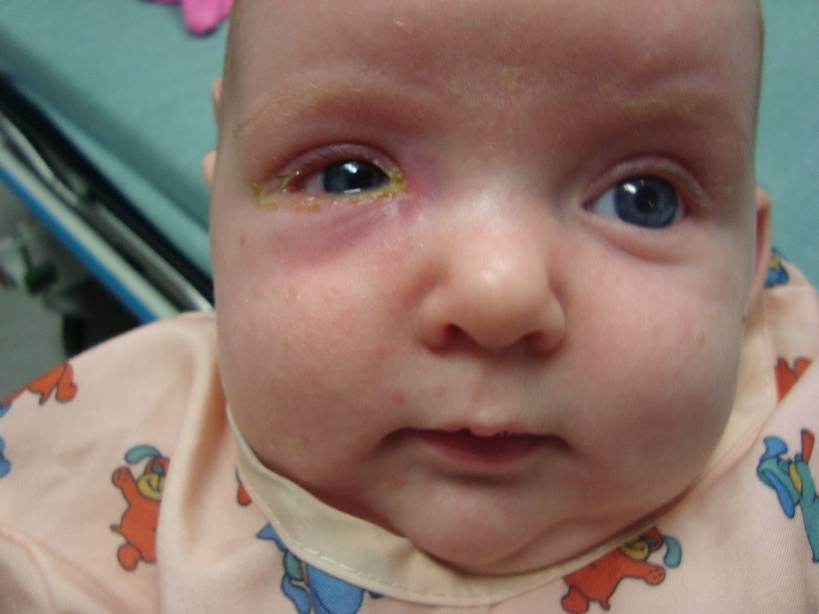
Дакриоцистит у ребенка
Если при появлении усугубившихся симптомов и их постоянном присутствии игнорировать проблему и откладывать врачебную консультацию, на которой доктор предложит зондирование канала, может случиться страшное.

Закупорка слезных протоков у маленьких детей
Но так же часто, как и незамеченная первая стадия закупорки каналов, случается следующая вещь – родители замечают, что с глазками ребенка что-то не так, и, понаблюдав некоторое время за малышом, сами ставят диагноз – конъюнктивит. Тем более, что всегда найдется старшая родственница или соседка, которая расскажет, что глазки у младенцев гноятся у всех, и это нормально, это детский конъюнктивит. Нужно просто промыть ромашкой, лаврушкой, другими подручными средствами, вплоть до закапывания грудного молока.
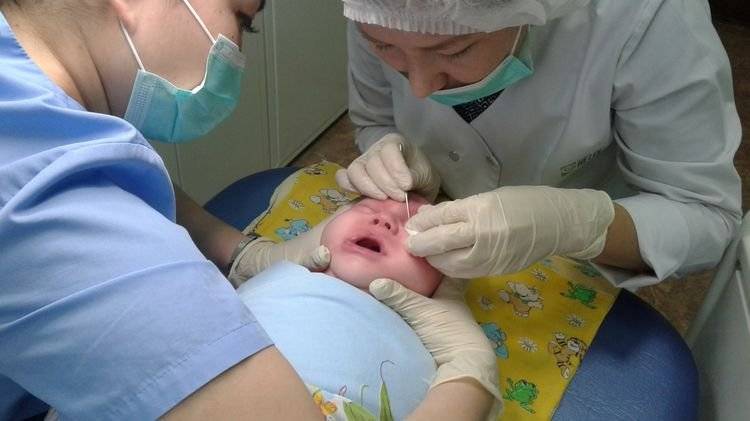
Закупорка слезного канала у новорожденных
Если офтальмолог подозревает дакриоцистит, то назначается комплекс диагностических процедур, позволяющий не только поставить точный диагноз, но и выявить причину образования застоя, и точное его местонахождение. Диагностические действия проводятся следующие.
- Визуальный осмотр, чтобы определить состояние глаз.
- Мазок выделений, чтобы исключить инфекционную природу возникновения.
- Канальная проба, чтобы определить состояние. В глаз закапывается колларгол (краситель цвета йодной настойки). Его количество, которое врач помещает в глаз для пробы, при нормальном слезооттоке должно исчезнуть через пять минут. Если глаз остается окрашенным от пяти до десяти минут, диагностируется затруднение слезооттока.

Колларгол
Полное подтверждение непроходимости дает проба Веста. Ее можно назвать сходной с канальной, но второе ее название – носовая, поскольку основной результат будет получен именно в носу пациента. В ноздрю помещают неплотный жгут из ваты и закапывают в глаз колларгол. Окрашивание ватного жгута должно произойти в течение трех-пяти минут. Если оно началось позже, либо вата не окрасилась совсем, устанавливается непроходимость.

Проба Веста
Возможные осложнения
При правильно проведённом зондировании риск негативных последствий сводится к минимуму. Единственное возможное осложнение — возникновение спаек и заращивание носослёзного канала. Именно на предотвращение этого и направлен массаж. Если делать его добросовестно по 3–4 раза в день, повторное зондирование малышу не понадобится.
В большинстве случаев врачебное вмешательство переносится детьми легко, и повторная операция не требуется. В течение 1–2 дней допустимы сукровичные выделения, а глаз может продолжать слезиться до 2–3 недель. Если по истечении этого срока сохраняется слезотечение, ребёнка нужно повторно обследовать и, возможно, вновь провести зондирование. Как правило, после второй операции проблема полностью устраняется.
Диагностика и подготовка к зондированию
Перед постановкой окончательного диагноза врач обычно проводит пробу Веста. Для этого в проблемный глаз закапывается красящее вещество, а в нос помещается ватный тампон. Если носослёзный канал открыт, и причина гнойных выделений — бактерии, вызывающие конъюнктивит, вата окрасится. В противном случае врач-офтальмолог диагностирует дакриоцистит и направляет малыша на зондирование.
Перед процедурой ребёнок должен пройти осмотр у следующих врачей:
- педиатра — для оценки общего состояния организма;
- невролога — чтобы исключить заболевания, при которых противопоказана анестезия, а также для оценки неврологического статуса;
- отоларинголога — для оценки строения носовых ходов и обнаружения таких патологий, как искривление носовой перегородки.
А также малышу нужно сдать анализ на свёртываемость крови, и желательно — общие анализы мочи и крови.
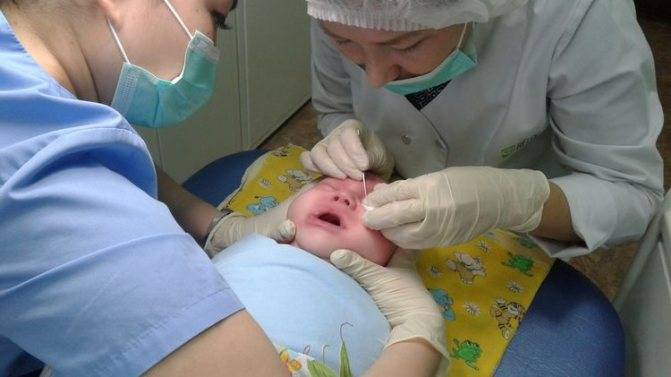
Особой подготовки процедура зондирования не требует: ребёнка не нужно держать впроголодь и делать очистительные процедуры. Обезболивающий препарат в виде капель вводится непосредственно в глаза, после чего можно приступать к прочистке носослёзных каналов.

На зондирование ребёнка направляет врач-офтальмолог, однако перед процедурой малыша нужно дополнительно показать педиатру, неврологу и ЛОРу
Ход операции
Длительность оперативного вмешательства составляет 5-20 минут. При этом нет необходимости нахождения в стационаре
После зондирования важно соблюдать рекомендации и предписания врача, своевременно приходить на осмотр к офтальмологу по месту жительства
Вначале операции кожа вокруг глаза обрабатывается антисептическими и дезинфицирующими медикаментами в виде растворов, в глаза вводится разрешенный по возрасту местный анестетик.
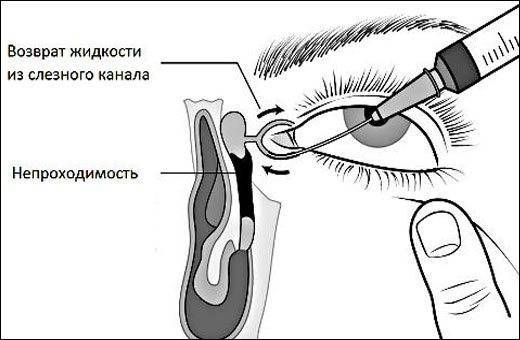
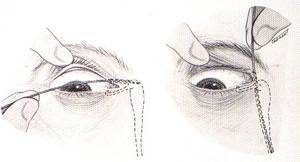
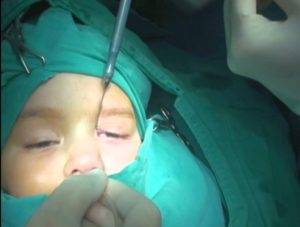 Для расширения слезных путей, придания им доступной и проходимой для вмешательства формы вводится зонд Зихеля в просвет канала. По достижению нужных размеров он удаляется, туда вводится зонд Боумена меньших размеров и диаметра. Офтальмолог его продвигает по просвету слезного канала, тем самым, разрушая гнойную пробку.
Для расширения слезных путей, придания им доступной и проходимой для вмешательства формы вводится зонд Зихеля в просвет канала. По достижению нужных размеров он удаляется, туда вводится зонд Боумена меньших размеров и диаметра. Офтальмолог его продвигает по просвету слезного канала, тем самым, разрушая гнойную пробку.
В конце манипуляции дезинфицирующим, антисептическим раствором обрабатывается кожа вокруг глаз, и вымываются остатки пробки и гноя.
Полное зондирование слезных путей определяется при выливании через носовой ход дезинфицирующей жидкости. При необходимости процедура может быть повторена.
Вместо зонда может использоваться специальный небольшой шарик. При наполнении его воздухом он проходит через слезные пути и нарушает целостность, устраняет пробку.
Профилактика непроходимости у новорожденных
Заботливые родители, которые беспокоятся о здоровье своего новорожденного ребенка, хотят знать, как же уберечься от этого заболевания. Дело в том, что такая непроходимость – это врожденная проблема, поэтому ее невозможно предупредить. Поэтому в качестве профилактики педиатры рекомендуют вовремя диагностировать это заболевание.
Своевременное лечение, такое как массаж или зондирование, поможет избавиться от мелких неприятностей, связанных с болезнью, а также избавит вашего новорожденного ребенка от возможных осложнений, которые лечатся только с помощью оперативного вмешательства.
Как подготовить ребенка к процедуре
Делать зондирование следует после подготовки малыша к операции. Для этого:
- За 3-4 часа до бужирования канала у младенца следует завершить последнее кормление. Теперь до процедуры воздержитесь от еды и питья.
- Поскольку прокалывание канала делают в основном грудничкам, удобно подготовить пеленки для тугого пеленания. Это поможет исключить движения рук младенца, которые могли бы помешать ходу операции.
- Заранее поинтересуйтесь у анестезиолога, какое обезболивающее будет сделано для того, чтобы прочистить слезный проток. За сутки до процедуры откажитесь от приема лекарств, которые несовместимы с названным врачом препаратом.
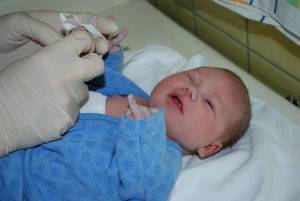
Зондирование при дакриоцистите имеет противопоказания. Делать его нельзя, если у малыша отсутствует костный слезно-носовой канал. Некоторые врач рекомендуют воздержаться от процедуры на время, если у грудничка острое воспаление слезного мешка.
Эффективность процедуры, возможные осложнения и последствия
Лучший возраст ребенка для проведения бужирования – 2-3 месяца, но не более 6-12. Груднички имеют низкий риск повторной закупорки канала (1-10%). Если ребенку более 2-3 лет, то вероятность того, что остатки перепонки снова зарастут, очень высока. В половине случаев придется повторять зондирование. При проколе и промывании слезного канала у взрослых эффективность процедуры еще ниже.
Возможны следующие последствия:
- Слезотечение. Раздраженные глазки отвечают повышенной выработкой слезы. Она раздражает глаза, но со временем это проходит само собой.
- Повреждение канала. Очень редко, но случается, что врач неаккуратно ввел зонд и повредил проток. В результате слеза так и не станет проходить естественным путем.
- Инфекция слизистой оболочки. Если родители пропускают время закапывания антибиотиков в глаз, бактерии быстро начинают размножаться на раздраженных поверхностях. Развивается конъюнктивит.
- Спаечный процесс развивается, если родители пренебрегают промыванием глазок и их массажем.

При дакриоцистите новорожденных бужирование слезного протока – необходимая для здоровья глаз процедура. Она очень эффективна в грудном возрасте, пока закупоривающая пленка тонкая и нежная. При правильном уходе за глазками малыша после процедуры риск осложнений сводится к нулю. Зато в будущем ребенок не будет испытывать дискомфорт от постоянного вытекания слезы и нагноения. Отсутствие застойных явлений также послужит хорошей профилактикой глазных инфекций.
Повторная процедура зондирования
Как правило, одной процедуры бывает достаточно для удаления пробки и восстановления проходимости протоков. Однако, в некоторых случаях, а это 2 из 10, эффекта не удается получить.Тогда назначают повторную процедуру, которую делают спустя 2 месяца. Иногда повторное зондирование совершают по причине образовавшихся от первого раза спаек
Поэтому очень важное значение имеет специальный массаж, который нужно делать 10 дней после операции
 Повторное зондирование проводят аналогично первому. В зависимости от состояния глаз новорожденного могут потребоваться дополнительные меры. Возможно, в слезные протоки врачи вставят специальные трубки из силикона, которые будут барьером для образования спаек. Спустя некоторое время (до полугода), трубки удаляют.
Повторное зондирование проводят аналогично первому. В зависимости от состояния глаз новорожденного могут потребоваться дополнительные меры. Возможно, в слезные протоки врачи вставят специальные трубки из силикона, которые будут барьером для образования спаек. Спустя некоторое время (до полугода), трубки удаляют.
Возможные осложнения и последствия
Вероятность возникновения осложнений зависит от возраста пациента, запущенности состояния и точности выполнения рекомендаций и предписаний офтальмолога, особенностей ребенка. Так, после зондирования у детей первого года жизни неблагоприятные последствия возникают лишь в 10% случаев, в остальных 90% осложнений нет.
Через несколько дней после вмешательства при условии соблюдений рекомендаций глаза у детей перестают слезоточить и гноиться.
Возможные осложнения:
- повышенная слезоточивость после оперативного вмешательства;
- раздражение слизистой века;
- конъюнктивит;
- небольшой рубец после бужирования слезного канала, в будущем приводящий к повторной непроходимости;
- небольшой риск кровотечения и инфицирования, не смотря на безопасность операции, отсутствие надрезов и влияния на жизненно важные органы;
- выделение крови из носа;
- заложенность носа.
При возникновении осложнений нельзя заниматься самолечением, необходима консультация офтальмолога. Также посещение клиники требуется при следующих состояниях:
- повышение температуры;
- слабость, вялость, тошнота и рвота;
- непроходящее через 14 дней обильное слезоотделение;
- кровотечение, покраснение глаз;
- конъюнктивит, гнойные выделения из органа;
- нет слез при плаче.
Для предупреждения развития последствий, образования спаек и повторной непроходимости слезного канала важно своевременно использовать глазные капли и другие выписанные медикаменты, выполнять рекомендации врача и регулярно делать массаж. Также важно избегать заражения простудными заболеваниями в период реабилитации
Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе. В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования
Также важно избегать заражения простудными заболеваниями в период реабилитации. Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе
В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования.
После операции нельзя тереть и прикасаться к глазам, за исключением промывания и массажа.
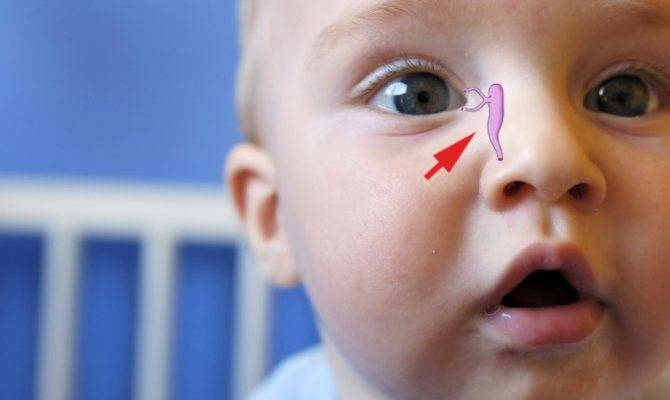
Причины непроходимости слезных каналов у грудничка
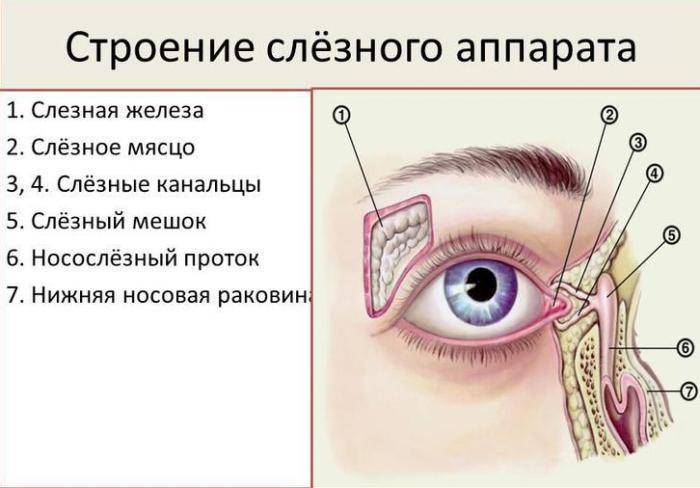
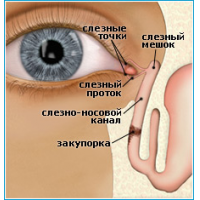
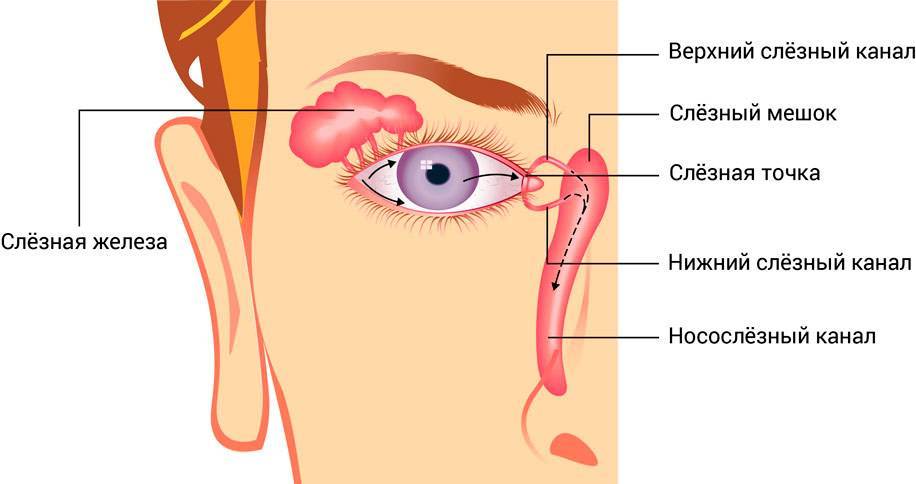
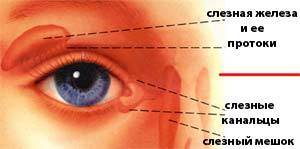
Слезы необходимы человеку, они предохраняют от сухости глазное яблоко, образуют на его поверхности защитную пленку, защищают глаза от инфекции, способствуют вымыванию случайно попавших в глаз инородных тел. Вырабатываются слезы слезными железами, находящимися под верхними веками, затем по слезным каналам попадают в слезный мешочек, там они накапливаются, а после вытекают при плаче.
В период внутриутробного развития слезные каналы защищены от попадания околоплодных вод перепонкой эмбриональной ткани. После рождения малыша пленка разрывается, глазки крохи начинают работать в обычном режиме. Если слезный мешочек остается закупоренным, возникает воспаление, нижнее веко отекает, слезы застаиваются, может присоединиться бактериальная инфекция. Тогда глазки малыша слипаются, на ресницах по утрам видны остатки гноя, кроха становится беспокойным, страдает от боли.
Воспаление слезного мешка называется дакриоциститом, нужно помнить, что применение противовоспалительных препаратов, промывания глаз и применение капель при этом заболевании приносят малышу лишь временное облегчение. Обычно воспаление поражает только один глаз, в редких случаях может быть двухсторонним. С такой проблемой сталкиваются, по статистике, 5 % новорожденных малышей
На что нужно обратить внимание:
- Новорожденные дети плачут без слез, слезотечение должно насторожить родителей.
- У переносицы, в уголках глаз на нижнем веке возникает отек, который ежедневно увеличивается.
- Ребенок становится беспокойным, капризным и плаксивым.
- При отсутствии лечения глаза начинают гноиться, по утрам слипаются реснички.
- Повышается температура, часто до высоких значений.

Эти симптомы возникают на 2-3 неделе после рождения.
Длительное отсутствие лечения чревато возникновением флегмоны – острого гнойного процесса поражающего мягкие ткани, может пострадать глазное яблоко. Для уточнения диагноза проводится колларголовая проба (проба Веста). В больной глаз закапывается 1-2 капли 3 % раствора колларгола. Вещество придает глазному яблоку желто-коричневый цвет, исчезающий через 3-5 минут. Желтизна, не исчезнувшая в течение 10 минут, свидетельствует о закупорке канала.
При носовой пробе в нос вставляется турунда, а больной глаз закапывается колларголом. Если окрашивание турунды произошло в течение 5 минут, проблем со слезными каналами у малыша нет, если окрашивания не наступает в течение 10 минут, малыш нуждается в помощи. Дополнительно анализируют пробу, взятую из слезного мешка у малыша, это позволяет определить возбудителя инфекции.
Зондирование слезного канала у новорожденного назначается при:
- диагностировании острой или хронической формы дакриоцистита;
- отсутствии эффекта от консервативных методов лечения;
- подозрении на аномальное строение слезного канала (наличие спаек, патологической узости).
Обязательна для больного малыша консультация отоларинголога, это необходимо, чтобы исключить вероятность искривления перегородки носа.