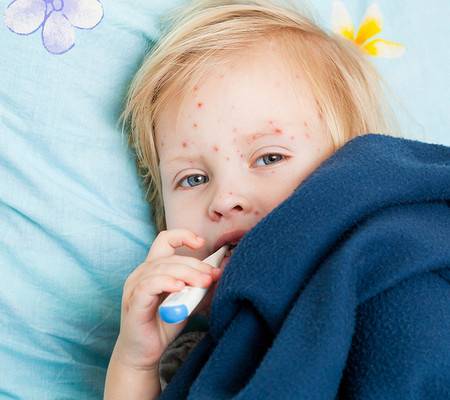
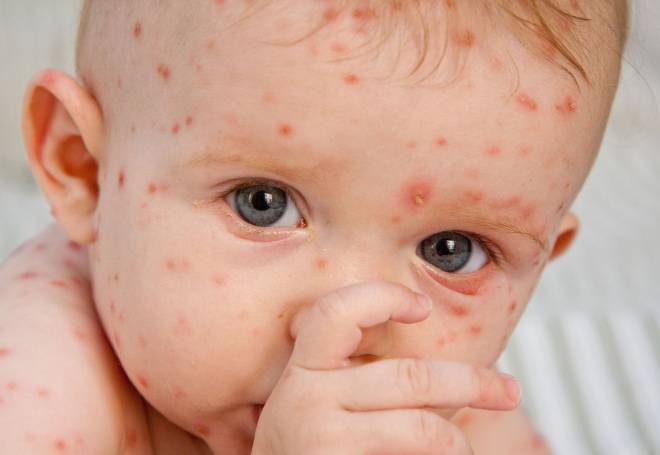
Что делать при появлении первых признаков заражения?
Чтобы приостановить развитие болезни, предупредить возникновение осложнений у ребенка на фоне коклюша, родители должны знать, что делать при первых симптомах патологии. Необходимо обратиться за помощью к педиатру. К тому же на начальной стадии патология похожа на простуду или ОРВИ.
Для дифференциации заболевания необходима диагностика. Доктор проведет осмотр маленького пациента, опросит родителей о времени появления признаков коклюша, применяемых лекарственных препаратов. Затем врач выпишет направления на обследование.
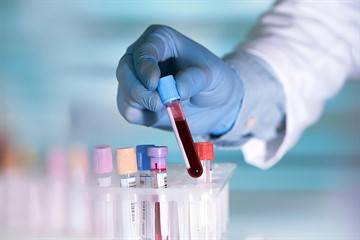 Назначаются такие диагностические процедуры:
Назначаются такие диагностические процедуры:
- общий анализ крови. Уровень лимфоцитов, лейкоцитов дает возможность судить о наличии бактериальной патологии;
- бактериологический посев мазка. Материал для исследования берется со слизистой горла ребенка. Данный метод не всегда является достоверным, поскольку возбудитель коклюша способен прочно удерживаться на эпителии;
- анализ крови на наличие антител. Данный метод позволяет понять степень сопротивляемости организма инфекции.
Далее подбирается схема терапии. На начальной стадии патологии и при легком ее протекании возможно лечение на дому. В тяжелых случаях, при наличии осложнений или высокого риска их развития, ребенка госпитализируют.
Стационарное лечение показано таким малышам:
- ослабленным;
- не достигшим возраста полугода;
- имеющим сопутствующие патологии.
Коклюш – это высококонтагиозная болезнь. Поэтому на время ребенка следует изолировать от общения с другими детьми
Если доктор разрешил проводить лечение малыша на дому, тогда родителям важно позаботиться об организации необходимых условий. Нужно поддерживать в квартире определенный уровень влажности и температуры воздуха
В хорошую погоду разрешается выводить кроху на улицу подышать свежим воздухом. Для скорого выздоровления важны положительные эмоции. Поэтому нужно уделять крохе больше внимания: смотреть с ним интересные передачи и мультфильмы, дарить ему новые игрушки
Важно четко соблюдать назначенную педиатром терапию
Обычно врачи выписывают при коклюше детям такие препараты:

- антибактериальные. Применяются на первом этапе развития патологии. При появлении приступообразного кашля они обычно уже оказываются неэффективными. Антибактериальная терапия продолжается около 5-10 дней. Курс лечения проводят при помощи Азитромицина, Цефтриаксона, Амоксициллина;
- отхаркивающие. Облегчают отхождение мокроты. К таким средствам относятся Бромгексин и Амброксол;
- успокоительные. Для снятия повышенного нервного возбуждения. Обычно применяются препараты на растительной основе: Валериана, Пустырник;
- гормональные. Назначаются в тяжелых случаях. Они помогают предотвратить остановку дыхания;
- минерально-витаминные. Укрепляют иммунитет и стимулируют организм бороться с заболеванием.
С разрешения доктора родители могут использовать средства нетрадиционной медицины для облегчения состояния малыша:

- теплое молоко с медом и сливочным маслом. Уменьшает выраженность и частоту приступов кашля. Рекомендуется принимать средство на ночь;
- травяной отвар. Хорошо выводят вредные вещества из организма липа и подорожник;
- луковый сироп. Помогает справиться с приступообразным кашлем. Для его приготовления лук мелко нарезают и засыпают сахарным песком. Настаивают около трех часов. Сок дают ребенку по чайной ложке каждый час;
- растирание барсучьим жиром. Данное вещество способствует улучшению микроциркуляции в бронхах. Его следует наносить на область грудной клетки;
- медово-чесночный компресс. Оба продукта берутся в равных пропорциях, смешиваются и нагреваются. В теплом виде смесь кладут на зону грудной клетки. Накрывают пленкой и укутывают одеялом. Компресс можно оставить на всю ночь.
Важно использовать народные средства аккуратно, следя за состоянием крохи. Маленькие дети чувствительны и могут остро реагировать на различные травы и продукты
Сопение и храп
Полость носа у младенцев тесная, носовые ходы узкие (а нижний у новорожденных вообще еще не сформирован), покрывающая их слизистая оболочка очень нежная и содержит много кровеносных сосудов, поэтому здесь легко развивается отек, не дающий проходить воздуху.
Причем в первые дни жизни затруднение дыхания, сопровождающееся громким сопением, может возникнуть и без всякого насморка — в силу гормональных причин, сопутствующих адаптации ребенка к автономному существованию. Из-за этого он сильно сопит, практически храпит, особенно во сне, плохо сосет, становится беспокойным — ведь во время еды дышать он может только носиком: рот-то занят! К тому же хрящи, из которых состоит «каркас» детского носика, а также трахеи и гортани, у новорожденных отличаются большой мягкостью, что иногда является причиной храпа.
Чтобы крохе легче дышалось, нужно ежедневно (а при необходимости и чаще) чистить носик
Влажными пальцами скрутите небольшие ватные жгутики и вращательными движениями осторожно продвигайтесь внутрь носовых ходов на 1,5–2 см. Также некоторые мамочки осваивают прибор носоотсос (аспиратор)
Они бывают разнообразных моделей, от нехитрых резиновых груш до электронных вакуумных приборов. Вопрос только в сноровке.

Фото: Fotolia
Лекарственные средства для понижения температуры в сиропе
Для того чтоб сбить температуру у грудничков используется такие препараты: Панадол, Эфералган, Ибупрофен (это тот же Нурофен). По рекомендациям педиатров, используются следующие способы для понижения температуры:
При использовании рассматриваемых препаратов, важно обращать внимание на особенности дозировки в зависимости от веса. Это все указывается в инструкции
Обращать стоит на противопоказания.
Перед тем, как давать лекарство в виде сиропа, его подогревают до температуры тела
Так ускоряется всасывание лекарства в организм ребенка.
Не рекомендуется использовать сироп чаще, чем написано в инструкции. Например, при лечении парацетамолом, интервал не должен быть ниже 6 часов. Если при лечении используется Нурофен, то интервал равен 4 часа.
Если лекарство было принято, а ничего не помогло, то надо использовать другое. Если Нурофен не помогает, то дают парацетамол.
Сколько держится температура
В среднем температура у ребенка длится около 4-5 дней, иногда лихорадочный период может достигать 7 дней.
При этом большую роль играют некоторые факторы:
- Возрастная категория. Хуже всех повышение температуры переносят дети до полугода, иногда и до 12 месяцев.
- Состояние иммунной системы. У малышей с пониженным иммунитетом время лихорадки увеличивается.
- Осложнения. Например, если простуда осложняется гнойной ангиной.
Пугаться высоких показателей на градуснике не стоит, поскольку температура – верный признак борьбы организма с болезнью. Однако пускать болезнь на самотек при этом очень опасно: увеличиваются риски получить серьезные осложнения.
В связи с этим, если температура не нормализуется в течение 3 дней, необходимо срочно вызвать врача.
Осторожно! При лихорадке у новорожденных и детей младше года вызов врача откладывать нельзя, поскольку могут начаться фебрильные судороги.
Профилактика простуды
Банальная простуда без грамотного лечения может привести к серьезным осложнениям. Родители должны уделять больше внимания профилактике заболеваний, чтобы минимизировать возможным вред здоровью малыша. Еще на этапе планирования беременности, до рождения ребенка всем членам семьи необходимо пройти необходимую вакцинацию, после появления малыша следить за своим здоровьем и избегать ОРВИ. Необходимо правильно одевать ребенка, чтобы он не простудился.
Ограничить контакты
Из-за отсутствия симптомов на ранних этапах развития заболевания многие не подозревают о наличии болезни, поэтому продолжают контактировать с другими людьми. Необходимо отказаться от посещения мест большого скопления людей в период сезонного подъема заболеваемости.
Сбалансированное питание с содержанием всех необходимых витаминов и микроэлементов способствует укреплению иммунитета
При грудном вскармливании мать должна уделять внимание своему рациону. Закаливающие процедуры и ежедневные прогулки в любую погоду благоприятно воздействуют на организм, укрепляя защитные силы
При заболевании близкого человека нужно минимизировать его контакт с новорожденным. Чтобы снизить риск заражения, больному следует носить маску, заменяя ее как можно чаще. Родителям нужно следить, чтобы все гости мыли руки с мылом перед общением с грудничком. Нельзя целовать лицо и руки грудничка, так как большинство вирусов передается через слюну.
- Изолировать переносчика заболевания. Если есть возможность, то на какое-то время больной член семьи «переезжает» в отдельную комнату.
- Во всем доме или квартире необходимо регулярно проветривать.
- Генеральная уборка должна проводиться минимум 2 раза в день. Это значительно снизит риск распространения заболевания, передающегося воздушно-капельным путем. При этом не забывайте использовать разные тряпки для уборки в доме и «лазарете».
- Чтобы не заболеть, необходимо регулярно промывать носовые ходы ребенка солевым раствором.
- Помимо прочего, необходимы ежедневные прогулки на свежем воздухе всех здоровых членов семьи. Малышу, который заболел, так же необходимо гулять, если температура тела в течении суток не повышалась, при условии оптимальных погодных условий.
- Защитить от ОРВИ детей раннего возраста можно если больной человек будет носить ватно-марлевую повязку, регулярно мыть руки с мылом во время контакта с ребенком.
Как бороться
Родители должны понимать, что дети болеют и это нормально. Инфекционные заболевания очень легко передаются, и соответственно любой ребенок может заразиться, если находился в контакте с больным. Нет человека, который не болел бы в своей жизни ОРВИ или ОРЗ, и без преувеличения будет сказано, что их симптомы известны каждой маме.
Важно понять, что с помощью мед препаратов, которые продаются в любой аптеке можно лишь облегчить или устранить симптомы у больного ребенка. При это излечение происходит за счет ресурсов организма
Иммунная система вырабатывает антитела к вирусу или инфекции, таким образом и наступает выздоровление.
Как помочь крохе

Устранить неприятные симптомы можно с помощью лекарств, которые назначит доктор после осмотра. Для детей разного возраста допустимы к применению определенные категории медикаментов.
Следует так же заметить, что снижать температуру необходимо если она превышает отметку 38 на ртутном термометре. Однако, если есть индивидуальные особенности, при которых нельзя допускать повышения температуры (судороги и т.п.), меры нужно принимать незамедлительно!
Вот несколько основных правил:
- Чтобы снизить вероятность заболевания, старайтесь правильно питаться.
- Не забывайте о личной гигиене.
- Старайтесь избегать большого скопления народа, особенно в период эпидемий.
- В оживленных местах прогулки с грудным ребенком должны быть непродолжительными.
- Без необходимости не берите малыша с собой в поликлинику, торговые центры и общественные места.
- Не позволяйте малознакомым людям (сердобольным бабушкам, активным мамам и любопытным детям) брать вашего ребенка на руки, целовать его или что-то ему давать.
https://www.youtube.com/watch?v=videoseries
Соблюдение этих рекомендаций снизит риск заболеваний для вас и вашего ребенка.
У грудничка и новорожденного
Новорожденные и малыши до 6 месяцев меньше подвержены риску заболеть, если родители соблюдают тепловой режим и одевают кроху по погоде. Если ребенок находится на грудном вскармливании, его также защищают антитела, переданные мамой.
Важно! Дети на искусственном вскармливании сильнее рискуют подхватить вирус на фоне простуды.
До 2-3 месяца жизни ребенок может острее реагировать на переохлаждение, если работа его иммунитета ослаблена.
Как понять, что малыш заболел
Совсем крохотные дети не смогут объяснить, что их беспокоит
Чтобы понять, что грудничок простудился, обратите внимание на следующие признаки простуды:
- прозрачные выделения из носа;
- глаза «мутнеют»;
- затрудненное дыхание, о котором свидетельствует часто открывающий рот, ребенок не может полноценно сосать грудь или бутылочку, даже если очень хочет есть;
- при нормальной комнатной температуре малыш мерзнет и дрожит;
- чихание, кашель;
- плач становится хриплым и осипшим.
Как проявляется
При простуде у ребенка младше 6 месяцев резко меняется поведение. Малыш становится либо очень вялым и апатичным, может проспать целый день. В иных случаях на фоне простуды повышается возбудимость – ребенок постоянно плачет, спит урывками, бросает грудь при кормлении.
Важно! Кроха еще не умеет дышать ртом, поэтому заложенный нос становится причиной беспокойства, капризов и плохого аппетита.
При любом из этих проявлений рекомендовано вызвать врача, поскольку самолечение может привести к серьезным осложнениям.
Болит животик у новорожденного
Термин «метеоризм», используется при диагностике и обозначение вздутия животика. У новорожденных детей, вздутие наблюдается довольно часто, и каждая мама, должна знать, как бороться с метеоризмами. Причиной того, что болит животик у новорожденного, может быть скопление газов в кишечнике, что и называют метеоризмами. При переваривании пищи, в неопасных количествах, газы образуются всегда, но в кишечнике малыша их может накопиться больше, если у кормящей мамы в рационе питания появляются газообразующие продукты. При кормлении. ребеночек проглатывает вместе с молоком и воздух, что так же, в определенной степени, способствует вздутию животика.
Как определить вздутие животика
Скопление лишних газов у новорожденных, могут вызывать и анатомические особенности пищевода на первых месяцах жизни малыша. При метеоризме, у малыша животик округляется, заметно увеличивается и на ощупь становится твердым. Если болит живот у грудного ребенка, то он становится беспокойным, плачет, плохо ест, не спит и вздрагивает, без видимых причин.
Что делать когда болит животик
Если вдруг, болит животик у новорожденного, есть несколько способов облегчить его состояние.
Первый. Несколько раз поменять положение малыша, положив его сначала на один бочек, а через минуту на другой. Повторить можно несколько раз. При таких упражнениях, большая вероятность, что газы продвинутся по кишечнику и отойдут самостоятельно.
Второй. Теплой сухой рукой, легонько помассировать животик малыша, по часовой стрелке круговыми движениями. Это способствует проталкиванию газов по петлям кишечника и расслаблению гладких мышц, а так же тепло облегчает спазмолгические ощущения.
Третий. Считается самым эффективным. Положив ребеночка на спинку, взять его за стопы и начать сгибать ножки в коленях до уровня животика. Сначала, упражнение следует выполнять попеременно, одна ножка, затем вторая. После чего приступить к сгибанию обеих ножек одновременно. Как правило, при этом ребенок оказывает сопротивление действиям мамы, что производит к напряжению мышц брюшного пресса и выводу газов из кишечника. После того, как газы отойдут, малыш полностью успокаивается, животик из состояния вздутого переходит в нормальное и при ощупывании становится мягким.
Деткам, которых метеоризмы беспокоят часто, рекомендуется пить укропную воду для профилактики, по одной-две чайных ложечки несколько раз в день. Укропная вода обладает ветрогонными и анальгезирующими свойствами и улучшает пищеварение. Укропную воду, мамы могут приобрести в аптеках или приготовить самостоятельно. При необходимости, укропную воду можно заменить настоями трав из ромашки, мяты, зверобоя и др. Не сладкий, черный байковый чай, так же может быть эффективен в борьбе с метеоризмами.
Если после перемены положения, после массажей и упражнений на мышцы пресса, а так же после принятия фито-средств, все равно болит животик у новорожденного и остается вздутым, и твердым, тогда необходимо без промедления вызвать участкового врача, педиатра или скорую помощь.
Ведущие признаки простуды у грудничка и основы ухода
Ведущими симптомами при респираторном заболевании у малыша 1-го месяца жизни являются:
- назальные симптомы (заложенность, обильное прозрачное отделяемое);
- повышенная температура тела;
- затрудненное дыхание, кашель (реже);
- ухудшение общего состояния (сна, настроения).
Степень выраженности симптомов разная и она меняется по мере развития процесса. По поводу медикаментозного лечения рекомендации даст педиатр. Некоторые вещи по уходу за больным малышом должна знать каждая мама.
Во-первых, не нужно насильно кормить ребенка. А вот усиленный питьевой режим очень полезен. Если здоровых месячных детей педиатры не рекомендуют допаивать водой, считается, что достаточно грудного молока (если ребенок находиться на грудном вскармливании, «искусственников» допаивают), то больным деткам нужно давать детскую водичку без каких-либо добавок.
При высокой температуре не нужно ребенка кутать, чтобы он пропотел. Функция терморегуляции у таких крох еще не совершенна, таким образом можно добиться температурного шока и судорог. Многие мамы знают, что сбить температуру можно физическими способами, например слабым раствором уксуса или спирта.
Ни в коем случае не обтирайте ребенка 1-го месяца жизни водой с уксусом или со спиртом, особенно при высокой температуре!
Во-первых, резкий перепад температуры, если удастся ее сбить таким образом, просто опасен для малыша и может вызвать судороги. Во-вторых, кожная адсорбция у детей весьма активна, и спирт с уксусом, всосавшись через расширенные поры, попадут в кровь и нанесут ущерб организму младенца. В таком случае рекомендуются обтирания теплой (не холодной!) водой. Обтирают конечности, шею и животик. Контрольные измерения температуры проводят не реже чем через каждые 3 часа. При температуре личико крохи становиться пунцовым, кожа «горит». Сбивать температуру до 38оС при простуде не рекомендуют, это снижает защитные функции организма. Но при повышении ее до 38оС нужно обязательно сбить.
Если при температуре кожные покровы ребенка бледные, конечности холодные – это признаки белой лихорадки, очень опасного состояния, требующего медицинского вмешательства. Снижать температуру при белой лихорадке самостоятельно нельзя. Это делается очень медленно и под присмотром врача.
Если регулировать рост температуры не удается и симптомы проявляются достаточно сильно, от прогулок и купания придется временно отказаться. Если же контролировать температуру получается, недлительные прогулки нужны. Так как чистый воздух позитивно сказывается на носовом дыхании, уменьшается отдышка и улучшается сон. Купать при температуре кроху не стоит, а вот ополоснуть можно.
Любое заболевание, в том числе простуда, истощает нервную систему малютки, чтобы уменьшит истощение нужно обеспечить особый уход: спокойную обстановку, которая будет способствовать полноценному отдыху, приглушенный свет, приток свежего воздуха и тишина (нужно исключить раздражающие шумы, в первую очередь, звук телевизора).
Как отличить колики от лактазной недостаточности
Боль в животике может быть симптомом лактазной недостаточности (в быту ее иногда ошибочно называют лактозной недостаточностью). На недостаток фермента, расщепляющего молочный сахар, указывают:
- жидкий пенистый стул с комочками, опорожнения кишечника происходят более 10 раз в день. Запах – выраженный кислый. У малышей-искусственников могут быть запоры, но структура стула имеет те же характерные черты: четкие комочки, затем пенистая жидкость.
- отставание в весе.
- нарушение состава микрофлоры кишечника.
Лактазная недостаточность не исключает колик, напротив, их проявления только усиливаются.
Симптомы
Головные боли у малышей первых месяцев и первого года жизни вызываются теми же причинами, что у людей других возрастов. Это может быть артериальное или внутричерепное давление, патологии нервной системы, органов слуха, зрения, сосудистые нарушения, мышечные зажимы, кривошея, гипоксия, опухоли.
Но чаще всего головная боль у детей не связана с патологиями, а является первичной. Голова может болеть у крохи из-за того, что он не выспался, в комнате душно, при прорезании зубов, при отравлении. В любом случае головная боль — лишь симптом, а не болезнь.

В первую очередь цефалгия у малыша проявляется плачем. Но плакать дети могут и по другим причинам — от голода до скуки
Поэтому важно обратить внимание на характер рыданий. Малыш, который испытывает болевые ощущения в области головы, плачет громко, плач затяжной
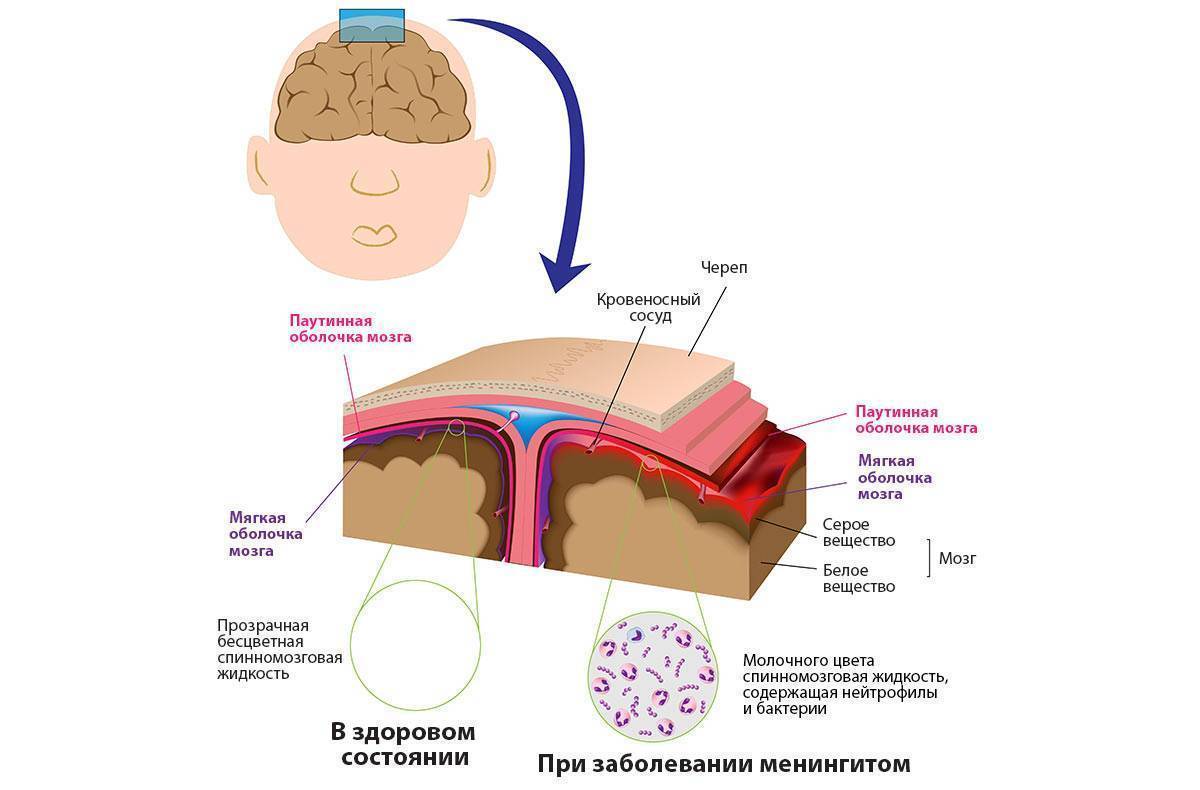
Если крохе уже есть 2–3 месяца, он может тянуть к головке ручки, а дети постарше начинают при приступах цефалгии дёргать себя за волосы, тереть лицо, царапать его. У грудного малыша при болевых ощущениям меняется поведение — сон может исчезнуть либо будет коротким (по 15 минут и чуть более), прерывистым. Кушает ребёнок с головной болью неохотно, сосательный рефлекс ослаблен. Есть и другая крайность — избыточная сонливость, но такое состояние, скорее, указывает на менингит или более опасный энцефалит.

Стадии недуга и характерные для них симптомы
 Тяжелое течение коклюша, неправильно подобранное лечение могут привести к развитию у ребенка серьезных осложнений. Среди ряда опасных последствий стоит выделить гипоксию.
Тяжелое течение коклюша, неправильно подобранное лечение могут привести к развитию у ребенка серьезных осложнений. Среди ряда опасных последствий стоит выделить гипоксию.
В результате возникновения кислородного голодания нарушается кровоснабжение миокарда и мозга, ухудшается их работа. Также возможны осложнения в функционировании органов дыхания. В тяжелых случаях развиваются пневмония, эмфизема, плеврит.
Иногда на фоне коклюша и ослабленного иммунитета появляются другие бактериальные патологии
Чтобы правильно подобрать схему терапии, важно знать, на каком этапе развития находится патология. Коклюш отличается длительным течением, проходит в три этапа
Выделяют катаральную, пароксизмальную и стадию выздоровления.
Катаральная
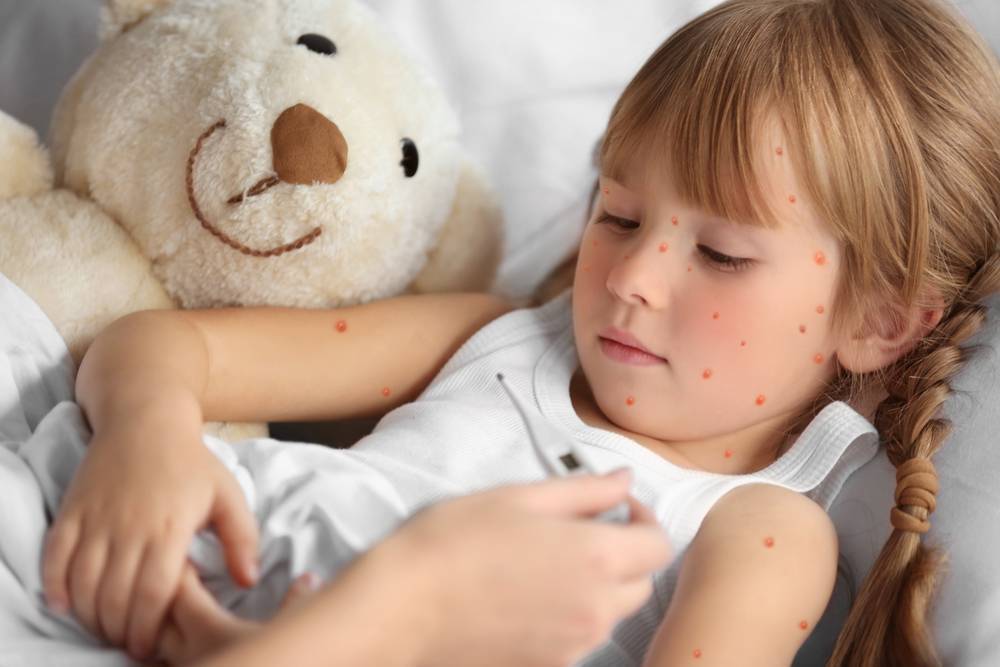
У детей в катаральный период болезни появляется сухой кашель, который усиливается вечером и ночью. Со временем он становится приступообразным. Также возможны снижение аппетита, небольшая слабость в теле, легкий насморк, повышенная раздражительность и беспокойство.
Состояние ребенка похоже на то, которое наблюдается при простуде, фарингите, трахеите либо ларингите. Чем тяжелее протекает коклюш, тем короче катаральная фаза.
У грудничков начальная стадия развития болезни длится всего 2-5 дней. У старших детей она может занимать около двух недель. На катаральной стадии коклюш можно распознать путем проведения лабораторной диагностики.
Пароксизмальная
Это фаза развития болезни, которая характеризуется сильным судорожным кашлем с мокротой. Он может продолжаться от месяца и более. На данной стадии отсутствуют признаки ОРЗ (насморк, гипертермия, ломота в теле).
 Кашель становится навязчивым. Именно на этой стадии удается по симптомам понять наличие у ребенка коклюша.
Кашель становится навязчивым. Именно на этой стадии удается по симптомам понять наличие у ребенка коклюша.
Надо отметить, что признаки патологии у привитого малыша проявляются в более мягкой форме. Нередко бывает, что младенца беспокоит непродолжительный кашель, который самостоятельно спустя время проходит.
Период разрешения
Стадия выздоровления при коклюше является достаточно продолжительной и составляет около 1-2 месяцев. У ослабленных лиц данный этап может проходить дольше. В период разрешения болезни детский организм мобилизует свои силы и с помощью антибактериальных препаратов борется с коклюшной палочкой. Симптомы патологии на этой стадии уменьшаются: приступы кашля ослабевают и случаются реже. Выделяемая мокрота имеет слизисто-гнойный вид. Ее становится все меньше.
Самостоятельно пытаться вылечить заболевание нельзя: это чревато осложнениями.
Как понять, что у новорожденного ребенка появились симптомы колик
Симптомы приступа колик у грудного ребенка достаточно характерны и хорошо известны опытным мамочкам.
- Беспокойство. Малыш начинает ворочаться, кряхтит, неожиданно просыпается.
- Внезапное начало. Вполне довольный жизнью, здоровый ребенок начинает пронзительно кричать, сучить ножками, поджимает их, размахивает сжатыми в кулачки ручками, выгибается. Личико краснеет от напряжения.
- Продолжительный плач. Успокоить «разбушевавшегося» кроху обычными способами невозможно. Совсем. Попытка приложить к груди будет c возмущением отвергнута, укачивание тоже, скорее всего, попадет в список «делаю, что могу».
- Вздутие живота. Животик малыша вздут и сильно напряжен, бурление газов в кишечнике ощущается при прикосновении ладонью и хорошо прослушивается.
- Облегчение наступает после отхождения газов, срыгивания или опорожнения кишечника.
Колики относят к «диагнозам исключения». Если грудничок вне приступов чувствует себя хорошо, нормально ест и прибавляет в весе, у него нет признаков расстройства пищеварения, проблема временная и серьезное лечение малышу не нужно. Врач порекомендует приемы и средства, облегчающие выход газов и посоветует запастись терпением.
Преодоление простуды
Если появились признаки болезни, надо вызвать участкового педиатра. Он назначит необходимое лечение, подберет препараты, включая те, что для повышения иммунитета.
Когда нужно сбивать температуру
Высокая температура тела – еще не повод очень тепло одевать малыша. Подойдут одежда из «дышащего» материала и легкое одеяльце. Придется отказаться от прогулок на свежем воздухе и купания. Температуру до 38,5 градусов сбивать не рекомендуется. Так организм борется с простудой у грудничка: именно в условиях высокой температуры патогенные микроорганизмы гибнут.
Сбивать температуру нужно, если она выше 38,5 градусов, если ребенку меньше 3-х месяцев или у него имеются какие-либо хронические заболевания. Однако следует помнить, что детям до года давать жаропонижающие довольно опасно. Могут возникать побочные эффекты.
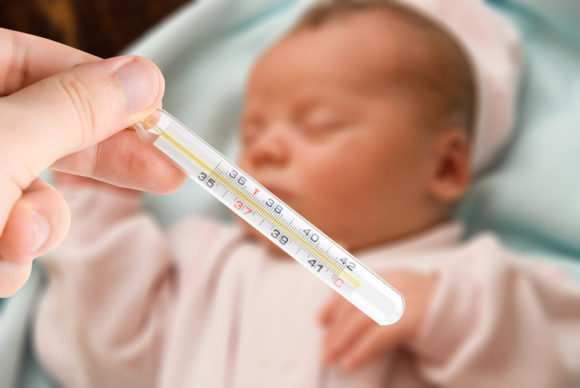
Нежелательно использовать народное лечение в виде обтирания тела ребенка водой с уксусом или водкой, так как раствор может проникнуть в организм. Можно обтереть малыша просто теплой водой. Если жаропонижающее все же необходимо, то следует применять его в точном соответствии с инструкцией и дозировкой. Если наблюдается рвотный рефлекс, то препараты лучше вводить ректально.
Что делать, когда заложен носик
Определить наличие у ребенка насморка очень просто, тем более в возрасте до одного года, когда малыш дышит через нос. В случае заложенности носа он начинает капризничать, иногда отказывается от грудного кормления. А если и кушает, то очень беспокойно.
Обмакнуть ватный тампон в стерилизованное масло и аккуратно, как бы ввинчивая, прочистить нос. Не следует глубоко вводить тампон, достаточно – на 2-3 сантиметра.
Есть еще действенный способ, как лечить насморк. Нужно настоять ромашку, а затем по одной пипетке настоя закапать в каждую ноздрю. После этого, прикрыв одну ноздрю, постараться маленькой пипеткой вытянуть содержимое, также поступить и с другой ноздрей. Кроме того, никогда не навредит промывание носа солевым или физраствором.
Сосудосуживающие капли детям можно только после 12-го месяца жизни. Важно помнить: лекарственные препараты нельзя применять более пяти дней подряд. Закапывать следует не чаще, чем три раза в день

Если у малыша болит горло и начинается кашель
Когда ребенок старше полугода, то можно использовать отвар из цветов ромашки. В теплом виде его дают малышу внутрь по одной столовой ложке три раза в сутки. Только появившийся кашель необходимо сразу же начинать лечить, но после консультации с лечащим педиатром, который, оценив характерные симптомы, может назначить адекватную терапию.