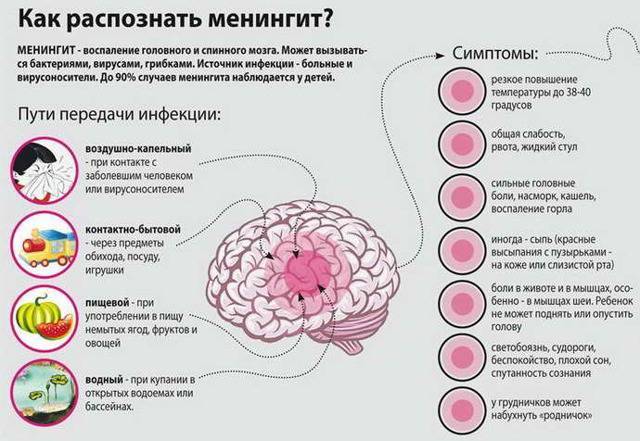
Виды и формы кишечных инфекций
Возбудители инфекции, попадая в кишечник, начинают размножаться, отравляя организм токсинами, что приводит к появлению характерных тяжелых симптомов. Дети гораздо более восприимчивы к инфекциям, чем взрослые. Это обусловлено тем, что защитные силы организма у них слабее, микробы быстро распространяется по различным отделам более короткого кишечника. К тому же кислотность желудочного сока у ребенка ниже, чем у взрослого, поэтому жизнеспособность патогенных микроорганизмов выше.
Наиболее часто такие заболевания возникают у малышей в возрасте до 3 лет. Частые кишечные инфекции у ребенка могут стать причиной отставания его в физическом и психическом развитии. Особенно легко заражаются ослабленные дети.
Пути заражения и типы возбудителей
Основные пути передачи возбудителей – это контакт с больным или вирусоносителем, а также фекально-оральный (через воду, продукты, грязные руки и предметы быта), воздушно-капельный (через воздух, при кашле больного) и трансмиссионный (инфекцию распространяют грызуны и насекомые).
В особую группу выделяются пищевые инфекции, к которым относятся холера, дизентерия, сальмонеллез, вирусный гепатит А. Возбудители пищевых инфекций могут длительно сохраниться в таких продуктах, как яйца, сливочное масло, сметана, сыр, творог.
К пищевым инфекциям относят также так называемые зооантропонозы. Это бруцеллез, ящур, туберкулез, сибирская язва. Носителями инфекции являются животные. Заразиться можно, употребляя в пищу мясо и молоко (молочные продукты) больных животных.

Микроорганизмы-возбудители болезней
Возбудителями чаще всего являются бактерии. К ним относятся, например, дизентерийная палочка, вибрион холеры, сальмонелла, кампилобактерия. Если малыш физически крепок, у него достаточно сильный иммунитет, то большая часть бактерий нейтрализуется слюной, желудочным соком, подавляется полезной микрофлорой кишечника.
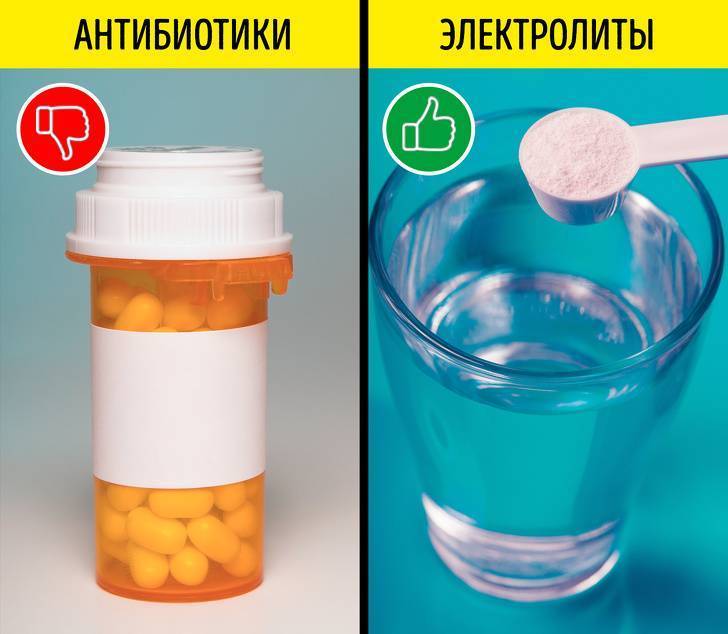
Предупреждение: Если ребенок плохо пережевывает пищу, ест на ходу, переедает, у него не успевает выделяться достаточное количество слюны, способной уничтожать вредные бактерии. Употребление щелочной минеральной воды снижает эффективность воздействия на них соляной кислоты желудочного сока. Антибиотики убивают полезную микрофлору, которая не дает развиваться патогенным микробам.
Существуют так называемые условно-патогенные бактерии (стафилококки, кишечные палочки), которые являются неотъемлемой частью естественной микрофлоры кишечника и не наносят вреда организму. Однако при неблагоприятных условиях (нехватке полезных лактобактерий, ослаблении иммунной защиты) они начинают усиленно размножаться.
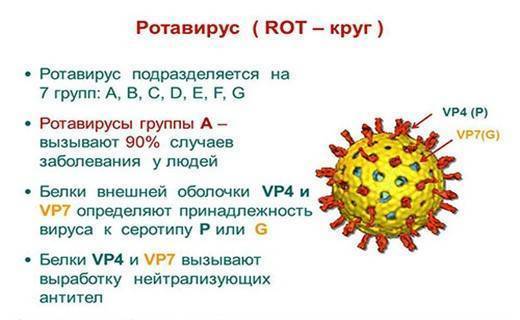
Помимо бактерий, вызывать заболевания могут вирусы (ротавирусы, аденовирусы, энтеровирусы), простейшие микроорганизмы (амебы, лямблии), грибки.
Наиболее часто у детей встречаются такие инфекционные заболевания, как дизентерия, сальмонеллез, кампилобактериоз, ротавирусная, стафилококковая инфекция. Заболевание развивается у отдельно взятого малыша (спорадическое заражение), но нередко в детских учреждениях возникают вспышки (эпидемии) тяжелых кишечных инфекционных заболеваний, которые зачастую носят сезонный характер. Замечено, что пик заболеваемости дизентерией приходится на летне-осенний сезон, а ротавирусной инфекцией – на зиму.

Формы протекания
Кишечная инфекция у детей может развиваться в легкой, средней тяжести и тяжелой форме. В зависимости от того, насколько ярко выражены симптомы, протекание болезни может быть типичным и атипичным (со стертыми симптомами).
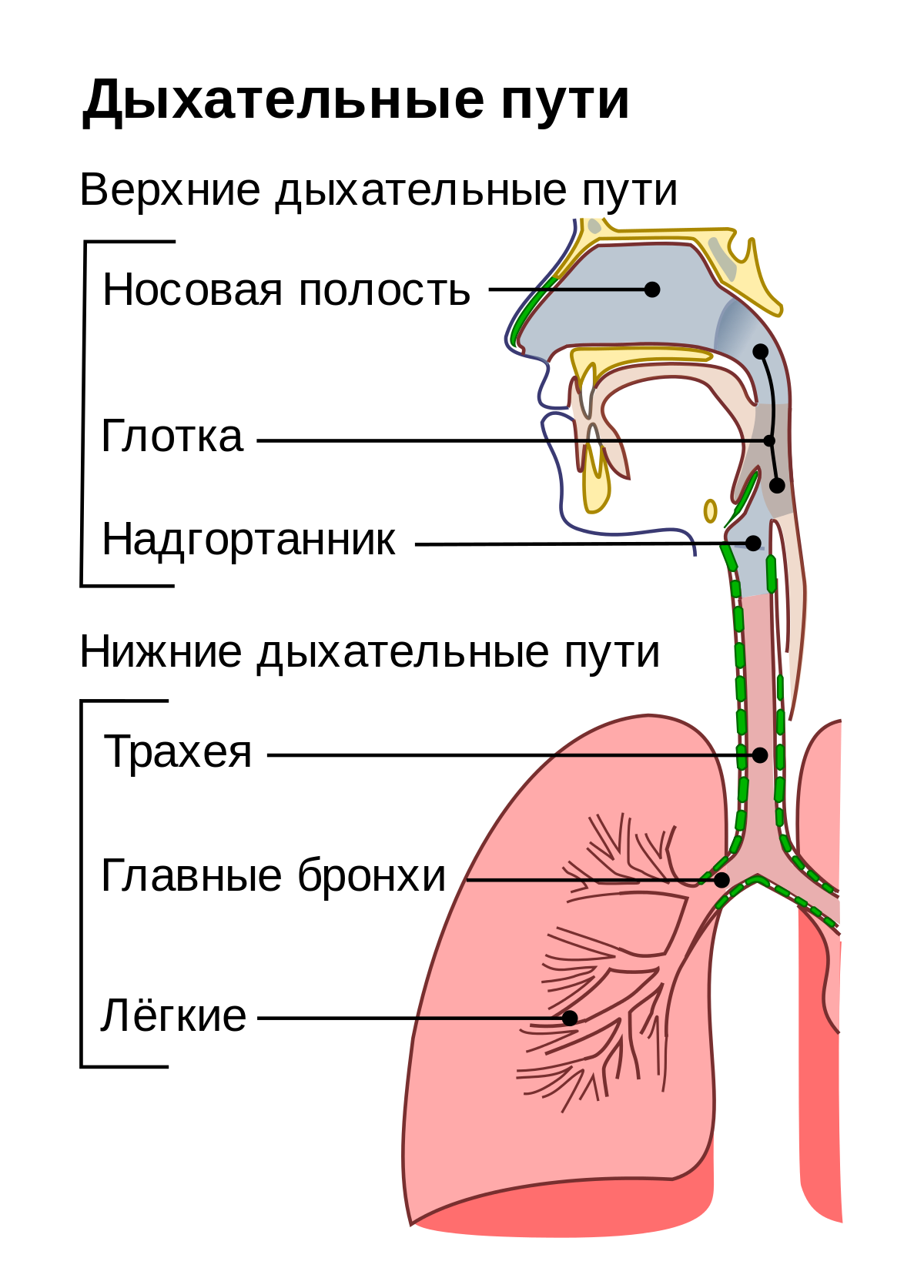
Возбудители могут поражать пищеварительный тракт не полностью, а лишь некоторые его отделы. В зависимости от того, в каком отделе желудочно-кишечного тракта развивается инфекция, выделяют следующие виды заболеваний:
- гастрит (воспаление слизистой оболочки желудка);
- дуоденит (воспаление двенадцатиперстной кишки);
- энтерит (поражение тонкого кишечника);
- колит (поражение толстого кишечника).
Очень часто возникают смешанные формы заболевания, например, гастроэнтерит, гастроэнтероколит.
Фазы течения болезней
В развитии кишечного инфекционного заболевания выделяют 3 фазы.
Острая фаза может длиться до 1.5 месяцев.
Затяжной называют фазу болезни, не прекращающейся через 1.5 месяца.
Хроническая – это фаза, при которой эпизоды заболевания периодически повторяются, так как инфекция продолжает оставаться в организме свыше 6 месяцев.
Профилактические меры
Профилактика кишечных инфекций состоит в соблюдении 5 правил:

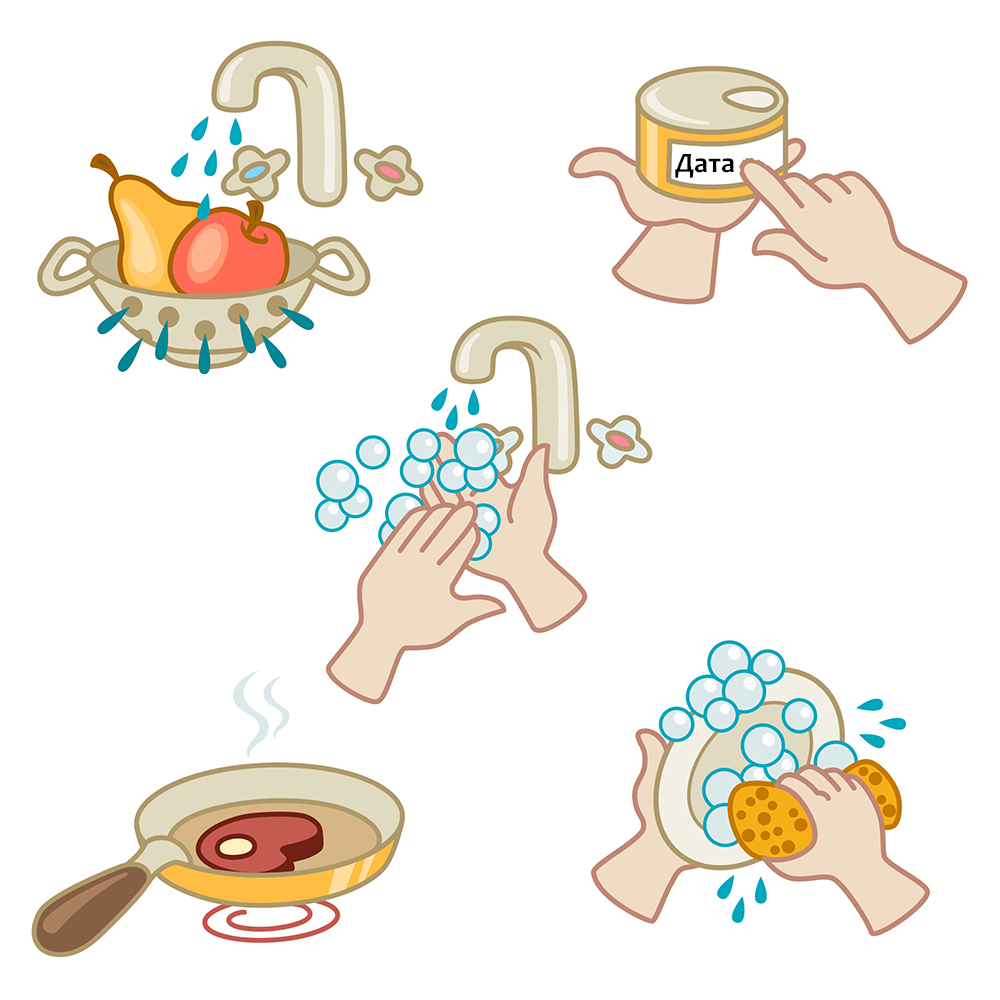
Выполнение санитарно-гигиенических норм и контроль над соблюдением их всеми членами семьи. С раннего возраста ребёнка следует приучать мыть руки после посещения туалета и перед приёмом пищи. Родителям нужно следить за чистотой на кухне: тщательно мыть продукты, посуду и все используемые для их приготовления принадлежности. Обязательна борьба с грызунами и насекомыми в жилых помещениях.
Сырые ингредиенты (мясо, птица, рыба, моллюски, грибы) нередко становятся источником опасных бактерий. Поэтому их следует отделять от приготовленных блюд – хранить в герметичных ёмкостях, а для разделки пользоваться отдельными ножами и кухонной доской.
Важна правильная термическая обработка продуктов: уже при 70 градусах большинство болезнетворных микроорганизмов погибает. Поэтому тщательно проваривайте и прожаривайте мясо и рыбу, определяя готовность по прозрачному цвету сока. При разогреве ранее приготовленных жидких блюд рекомендуется доводить их до кипения.
Благоприятный температурный диапазон для размножения большинства бактерий – 5–60 градусов. Поэтому приготовленные блюда необходимо в течение двух часов переместить в холодильник. Но даже при таком способе хранения пища пригодна к употреблению не более трёх дней
Во время жары не рекомендуется употреблять торты и пирожные с большим количеством крема – они часто становятся источником золотистого стафилококка.
Важно внимательно следить за качеством потребляемых продуктов. Наличие вмятин, плесени, неприятного запаха и иных следов порчи делает включение такого компонента в детский (да и взрослый) рацион недопустимым
Нельзя использовать продукты с истекшим сроком годности, какую бы термическую обработку вы ни проводили. Пить нужно только бутилированную или кипячёную воду. Вода из-под крана для питья не предназначена; то же относится и к воде в открытых водоёмах, бассейнах.
Профилактические меры крайне важны при обнаружении болезни у одного из членов семьи: ему следует выделить отдельную посуду и изолировать от остальных. Все остальные предметы общего пользования необходимо продезинфицировать.
Лечение
Лечение кишечной инфекции у детей до года является комплексным. Во-первых,
необходимо устранить последствия обезвоживания. Во-вторых, нормализовать
состояние ребенка и помочь организму справиться с интоксикацией.
Понять, что у младенца началось обезвоживание, можно по следующим
симптомам:
- во
время плача могут отсутствовать слезы; - слизистые
оболочки ротовой полости становятся сухими; - губы
трескаются; - кожа
становится сухой и горячей на ощупь; - при сильном обезвоживании
исчезает мочеиспускание, нарушается функция потоотделения. Возможны
судороги.
Восполнение потерь жидкости
При обильной рвоте и поносе ребенок нуждается в регулярном питье. Однако он
теряет не только воду, но и необходимые организму минералы и микроэлементы.
Нормализовать баланс помогут аптечные средства
- Хумана;
- Регидрон;
- Гидровит и т.д.
Это растворы для перорального применения. Они имеют немного солоноватый
привкус, что может не понравиться ребенку. Именно поэтому давать их нужно
небольшими порциями. За день малыш должен выпить примерно 0,5 литра готового
раствора.
Если ребенок находится на грудном вскармливании, прикладывайте его к груди
как можно чаще. Это тоже поможет восстановить баланс жидкости.
Нормализация микрофлоры кишечника
Одновременно с восполнением потерь жидкости необходимо принимать препараты
для нормализации работы кишечника. При поносе происходит вымывание полезной
микрофлоры. Количество патогенных микроорганизмов постоянно растет. Для
подавления их роста необходимо принимать препараты на основе про- и
пребиотиков. Сюда относятся:
- Линекс;
- Бифинорм;
- Лактобактерин и т.п.
Перед применением препаратов необходимо проконсультироваться с врачом. Не
нужно заниматься самолечением. Особенно если речь идет о здоровье грудничка,
находящегося на грудном вскармливании.
Нормализация температурного режима
Повышение температуры является естественной реакцией организма на вторжение
патогенной микрофлоры. Таким образом происходит уничтожение бактерий и вирусов.
Именно поэтому сбивать температуру нужно не всегда. Поводом для приема
жаропонижающих являются:
- повышение
температуры тела выше 38,2 – 38,5 градусов. Смотрите на то, как ваш
ребенок реагирует на повышение температуры. Если ему плохо, сбить
температуру можно раньше; - склонность
к развитию судорог; - наличие серьезных хронических
патологий.
Для борьбы с температурой можно использовать сиропы и свечи:
- Нурофен;
- Цефекон;
- Ибуклин и т.п.
Также можно обтирать тело ребенка простой кипяченой водой. Если температура
высокая, а лекарства не успевают подействовать из-за поноса и рвоты, необходимо
вызвать медиков. Врачи поставят ребенку укол, который собьет жар.
Особенности лечения в
домашних условиях
Дома главными задачами родителей являются:
- не
допускать повышения температуры. Для этого необходимо отказаться от
использования памперсов. Также нужно обтирать малыша чистой водой.
Лучше всего полностью раздеть его до снижения температуры. Ни в коем
случае нельзя кутать и пеленать малыша; - контролировать потребление
жидкости. Как можно чаще предлагайте питье. Для этого используйте чистую
кипяченую воду комнатной температуры. Можно предлагать компоты и морсы без
сахара.
Ни в коем случае нельзя давать ребенку отвары трав. При использовании домашних
рецептов очень сложно контролировать дозировку. Это может негативно отразиться
на работе кишечника.
Когда требуется
госпитализация?
Госпитализация нужна при наличии следующих состояний:
- судороги;
- чрезмерная
вялость. При этом ребенок постоянно засыпает. Он может не реагировать на
мать; - повышение
температуры выше 39 градусов. При этом температура не сбивается; - сильная диарея или рвота.
Также госпитализация необходима тогда, когда назначенное педиатром лечение
не помогает более 3-5 дней. Состояние ребенка при этом может ухудшаться или
оставаться без изменений.
Если после того, как участковый педиатр назначил лечение, но симптомы
остались (в течение недели), следует также отправиться в стационар.
Чем опасны ОКИ?
Симптомы ОКИ у грудничков развиваются быстро и обычно сильно выражены. Это многократные понос и рвота на фоне лихорадки и общего плохого самочувствия, отказа от пищи и питья, плача и беспокойства, либо вялости и сонливости. Большие потери жидкости приводят к серьезным осложнениям, которые могут формировать жизнеугрожающие состояния и требуют нередко реанимационных мероприятий и интенсивной терапии. Самыми опасными будут такие осложнения как:
- обезвоживание (или синдром дегидратации)
- гиповолемический шок, как результат снижения давления крови в сосудах
- инфекционно-токсический шок как результат массивного разрушения микробов и отравления ими организма
- развитие вторичной пневмонии на фоне резкого снижения иммунитета
- поражение почек с формированием их острой недостаточности.
Обратите внимание
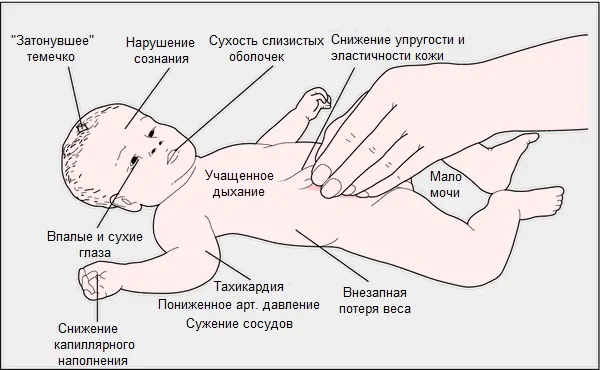
Самым частым и наиболее опасным из осложнений при ОКИ считается обезвоживание. Оно наступает в грудном возрасте быстро, буквально за несколько часов, при поносе более 4-5 раз за сутки, и при рвоте более 3-4 раз. И состояние по мере продолжающихся потерь жидкости стремительно утяжеляется, приводя к серьезным сдвигам в водно-солевом балансе организма с параллельными расстройствами всех видов обмена.
По степени тяжести выделяется три степени дегидратации:
- начальная, или легкая степень с потерей от исходного веса не более 5%, при этом дети могут еще относительно нормально усваивать жидкость, их состояние позволяет проводить лечение дома.
- средняя тяжесть с потерей веса до 9% от исходного, когда нарушения уже достаточно выражены и необходимы активные мероприятия по восполнению потерь жидкости и солей.
- тяжелая, или алгидная степень с потерями массы более 10%, опасностью судорог и комы, резкими расстройствами обменных процессов, не устранимыми только за счет оральной регидратации. На фоне подобного состояния резко расстраивается работа почек и нервной системы.
Важно
Кроме понижения веса тела для грудничка типичны сухость кожи и снижение ее эластичности, западание родничка и глаз, сухость в области слизистых, плач без слез, изменение давления и пульса, учащение дыхания и жажда.
Однако, именно жажда может возникать не всегда, и это связано с тем, какой тип обезвоживания формируется:
- соледефицитное состояние, что нередко бывает на фоне многократной рвоты, жажда нетипична, хотя потери жидкости выражены.
- вододефицитное состояние, которое нередко возникает на фоне упорного поноса, при нем жажда может быть мучительной.
 Если обезвоживание не компенсируется, и родители не обращаются к врачу за помощью, у грудничка может наступить гиповолемический или дегидратационный шок, который опасен летальным исходом. При нем из-за выраженного обезвоживания и потерь большого объема жидкости из сосудов резко нарушается кровообращение с критическим снижением давления. За счет этого ткани, в том числе и головной мозг, не могут получать кислород, что приводит к серьезным осложнениям.
Если обезвоживание не компенсируется, и родители не обращаются к врачу за помощью, у грудничка может наступить гиповолемический или дегидратационный шок, который опасен летальным исходом. При нем из-за выраженного обезвоживания и потерь большого объема жидкости из сосудов резко нарушается кровообращение с критическим снижением давления. За счет этого ткани, в том числе и головной мозг, не могут получать кислород, что приводит к серьезным осложнениям.
На фоне микробных ОКИ нередко могут возникать и явления инфекционно-токсического шока, обычно на фоне высокой лихорадки и резкой массивной гибели бактерий происходит выход токсинов и накопление продуктов метаболизма, которые отравляют тело, нарушают гемодинамику и приводят к поражению тканей и органов.
Симптомы кишечной инфекции у новорожденного
Даже после нормальных родов состояние ребенка через несколько недель может сильно ухудшиться. Вялость, частые срыгивания, плохой аппетит, незначительная прибавка в весе являются первыми симптомами нарушений в детском организме.
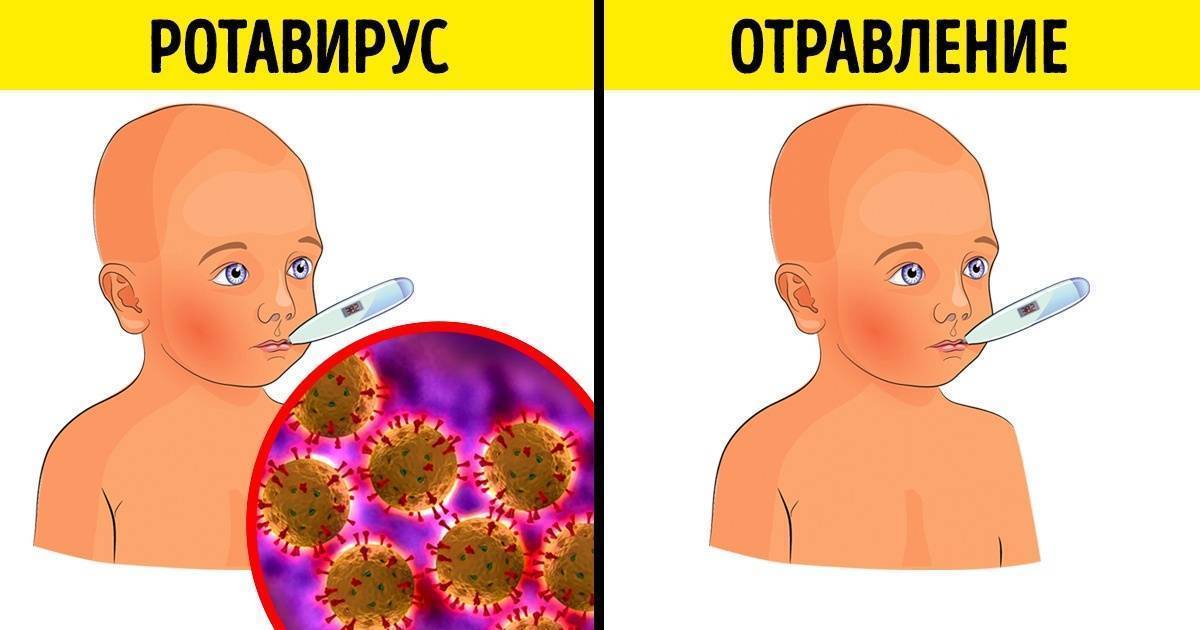
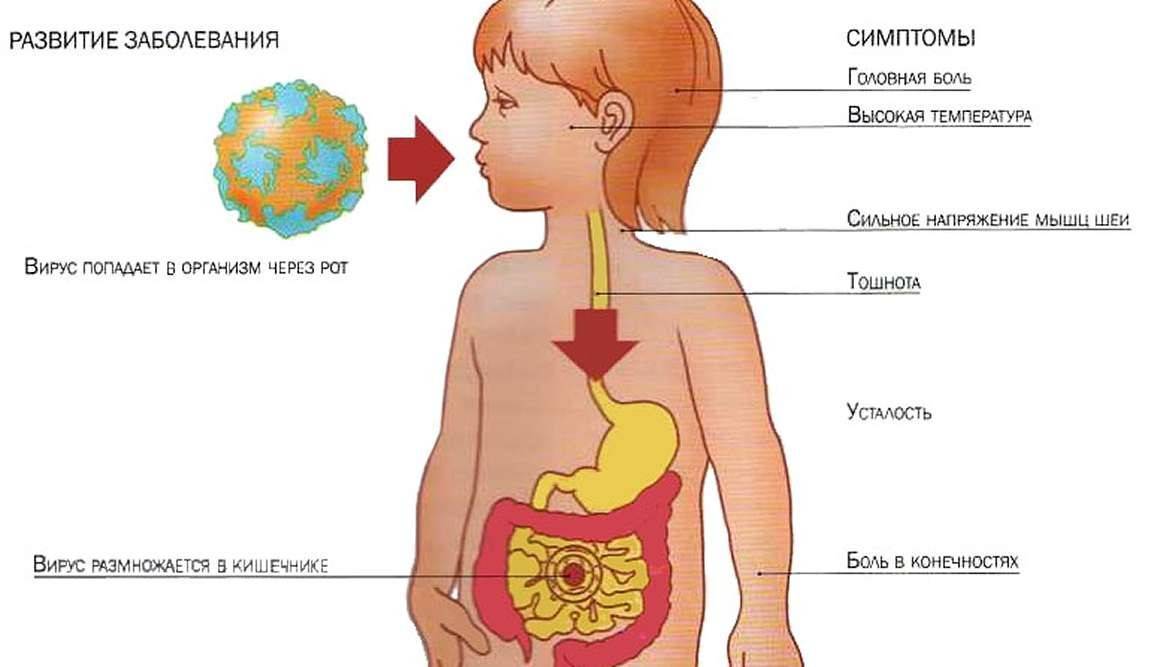
Практически каждая кишечная инфекция проявляется болями в животе, высокой температурой, поносом (цвет часто зависит от заболевания), рвотой.
Все эти симптомы могут появляться сразу, либо по отдельности.
Стоит отметить, что рвота не всегда появляется при кишечной инфекции, в то время как диарея считается основным симптомом заражения.
При любой кишечной инфекции происходит обезвоживание организма, которое можно определить по сухости во рту, слабому аппетиту, снижению веса, уменьшению объема мочи при мочеиспускании. Для детей данное состояние является наиболее опасным и требует незамедлительного лечения.
В тяжелых случаях при обезвоживании родничок начинает западать, ребенок становится сонливым, ослабленным, на глазах и коже появляются признаки сухости.
Лечение инфекций в кишечнике
Грудное молоко содержит определенное количество компонентов, которые помогают наладить работу желудочно-кишечного тракта. Некоторые родители ошибочно думают, что лечение кишечной инфекции может осуществляться только с применением антибиотиков. Однако такие препараты негативно влияют на состояние иммунной системы. Не допускается производить самолечение, ведь неправильно подобранные терапевтические мероприятия могут только усугубить проблему. При наличии недомогания следует обратиться за консультацией к педиатру или гастроэнтерологу. Если состояние маленького пациента резко ухудшается, то родители должны суметь оказать ему первую помощь. Она должна быть направлена на устранение самых опасных признаков недуга.
Мамочка концентрирует все силы на предотвращение обезвоживания организма. Положительное воздействие на работу иммунной системы оказывает чай из ромашки или фенхеля. Однако первый вариант напитка допускается давать только в том случае, если ребенку уже исполнился один месяц.
Принимать таблетки для устранения температуры можно только в том случае, если она составляет более 38 градусов. В грудном возрасте допускается использовать Нурофен, Ибуфен. Быстро и эффективно добиться результата позволяет Парацетамол, который для детей выпускается в форме сиропа. Женщине рекомендуется в данный период продолжить кормить грудью, ведь в молоке матери содержится большое количество антител. Они помогают организму крохи бороться с инфекцией.
Однако в случаях, когда для борьбы с инфекционной картиной недостаточно народных средств на помощь медикам приходят антибиотики. Правильно их подобрать сможет только лечащий врач. Он назначает курс на основании результатов анализов. Без антибиотиков невозможно обойтись в следующих случаях:
- Родители обнаружили в кале или рвоте содержание большого количества крови.
- У крохи дополнительно была диагностирована холера.
- Во время лямблиоза диарею невозможно остановить никакими другими средствами.
Кормление и отпаивание ребенка в данный период должно производиться небольшими порциями. Быстро избавиться от симптомов помогают сорбенты. Для лечения маленьких детей допускается использовать активированный уголь, Смекту. Для лечения детей старшего возраста разрешается применять Регидрон. Средство имеет уникальную структуру, которая вбирает в себя токсины. Благодаря этому процессу они выводятся из организма естественным путем посредством дефекации. Однако от родителей требуется продолжить наблюдать за общим состоянием маленького пациента.
Бывают ситуации, когда у мамочки под рукой нет необходимых медицинских средств для устранения обезвоживания. Облегчить состояние крохи помогают составы для регидрации, которые можно приготовить своими руками. Они полностью безопасны и быстро устраняют обезвоживание в организме:
- 1 литр обычной чистой воды;
- 2 ст. л. сахара;
- 1 ч. л. соли;
- 1 ч. л. обычной пищевой соды.
Перед тем, как дать смесь ребенку ее следует тщательно перемешать. Состав не должен содержать комочков. Дополнительно нужно отметить, что средство должно быть такой же температуры, которая в данный момент наблюдается у ребенка. Благодаря этому удается добиться быстрого и эффективного всасывания полезных компонентов в кровь. Однако положительный эффект от средства будет заметен только в том случае, если до этого врачам удалось стабилизировать состояние пациента.
Какие возбудители виновны в развитии ОКИ?
Исходя из причины, все кишечные инфекции острого течения можно разделить на несколько групп. Так, выделяют:
- ОКИ микробной (либо по-другому, бактериальной) природы. К этой группе можно причислить такие известные заболевания как сальмонеллез, клебсиеллезную, протейную инфекции, патологии, вызванные патогенными штаммами кишечной палочки – эшерихиоз, кампилобактерную инфекцию, микробную дизентерию и многие другие. Сюда же относят инфицирование стафилококками, брюшным тифом, холерой, ботулизмом.
- ОКИ вирусной природы, вызванные заражением вирусами, поражающими пищеварительную трубку. Сюда относят ротавирусную, адено- и энтеровирусную инфекции, Норфолк, коронавирус и некоторые другие.
- грибковые ОКИ, вызванные размножением в кишечнике патогенных грибков. В основном в этой группе лидирует кандидозное поражение.
- ОКИ паразитарной природы и протозойные, они провоцируются простейшими, которые паразитируют в кишечнике – это лямблии и амебы.
Обратите внимание
Нередко в раннем возрасте точную причину ОКИ не могут выявить в силу раннего начала лечения и подавления патогенной флоры за счет лекарств к моменту забора посева и получения его результата. Иногда высевается целая группа микробов, и точно установить причину невозможно. Тогда ставится клинический диагноз ОКИНЭ, то есть это ОКИ неизвестной или невыясненной этиологии.
На клинические проявления и методы лечения разница в диагнозе практически не влияет, но важна для эпидемиологического наблюдения и проведения мер по профилактике распространения инфекции (текущая и окончательная дезинфекция в очаге).
Распространенные микробы
Гемолизирующая кишечная палочка. Часто возникает у маленьких грудничков. Симптомы: вздутие живота, испускание газов. У ребенка возникают запоры, в кале – зеленые прожилки. Однако гемолизирующая палочка не характеризуется высокой температурой, поэтому заметить сложно.
Гемолизирующая палочка лечится диетой. Но у грудничка все протекает по-другому, поэтому лучше обратиться к врачу. Он проконсультирует и назначит лечение. Гемолизирующая палочка вообще не должна присутствовать в организме.
Есть и лактозонегативная кишечная палочка. Она входит в список условно патогенных микробов. Лактозонегативная палочка присутствует в организме ребенка и отвечает за выработку витаминов К, В, принимает участие в процессах обмена, помогает усваивать кальций, другие вещества.
Но если количество этой бактерии будет превышено, возникают проблемы: ребенка мучают частое газообразование, срыгивание, запоры, поносы, боли. Терапия включает лечение бифидобактериями, пробиотиками. Но все индивидуально, зависит от состояния, возраста ребенка. Сначала проводят анализы, а уже потом врач назначает лечение.
Признаки и диагностика
Признаки и симптомы разного рода кишечных инфекций между собой похожи, поэтому лечить такие заболевание нужно под присмотром врача.
Особенно не стоит пренебрегать данным советом, когда речь идет о здоровье младенца. Любая острая кишечная инфекция проявляется болезненными спазмами в животе, повышением температуры, тошнотой, рвотой и поносом.
Указанные симптомы могут возникать у грудничка как вместе, так и по отдельности.
Видео:
https://youtube.com/watch?v=MOTSSVnvngk
При этом рвота при кишечной инфекции может отсутствовать, основные симптомы заражения – фебрильная температура, тошнота и частый жидкий стул.
Заметив первичные признаки кишечной инфекции у малыша, родители должны безотлагательно обратиться за помощью к участковому врачу, иначе организм грудничка может быстро обезвоживаться.
Такое состояние необходимо срочно лечить, так как для новорожденного ребенка оно является самым опасным.
Симптомы обезвоживания проявляют себя сухостью во рту, минимальным количеством и объемом мочеиспусканий.
Если состояние грудного ребенка слишком тяжелое, то симптомы обезвоживания дают о себе знать западанием родничка, постоянной сонливостью и отсутствием активности, сухостью кожных покровов.
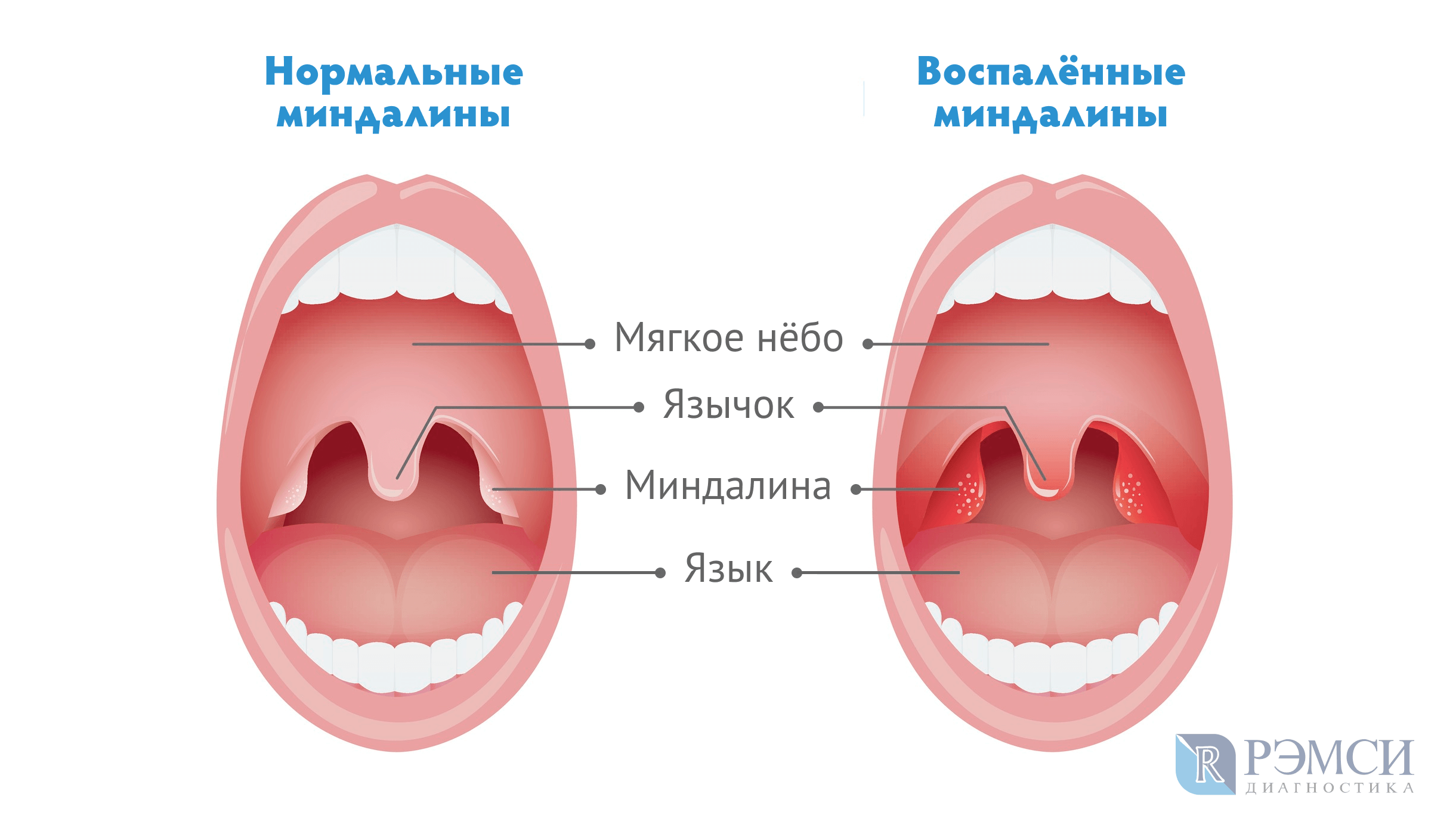
При ротавирусной инфекции у ребенка можно наблюдать воспаление слизистой оболочки неба и горла.
При первых признаках кишечной инфекции у грудничка необходима срочная госпитализация.
Ведь даже если участковый врач приедет на вызов, то поставить правильный диагноз на месте, учитывая лишь имеющиеся симптомы, он не сможет.
Ошибочное и затянутое лечение в данном случае может грозить летальным исходом.
Определить причину заражения, происхождение инфекции и сложность протекания заболевания можно, лишь получив результаты лабораторного обследования сданных анализов.
Видео:
В лабораторных условиях проводится бактериологический посев кала и рвотной массы.
Этот современный метод диагностики позволяет определить, какой микроб (вирусный или бактериологический) спровоцировал возникновение кишечной инфекции у грудничка.
В обязательном порядке берется мазок из анального отверстия на кишечную группу, который точно определит возбудителя.
Кал исследуют на питательные среды, что позволяет определить количественное соотношение полезных и вредоносных бактерий в кишечнике.
Причины инфицирования грудничков
Распространенными возбудителями кишечной инфекции являются:
- ротавирус (провоцирует развитие патологии чаще всего);
- сальмонеллез;
- энтеровирусная инфекция;
- дизентерия.
Основной путь заражения оральный (через рот). Это значит, что все вещи и продукты питания, которые не моются и не проходят термическую обработку, попадают в грязном виде ребенку в рот. Затем бактерии и вирусы распространяются по ЖКТ, поражая кишечник.
Выделяют следующие причины возникновения кишечной инфекции:
- Люди-переносчики. Под эту категорию попадают все, кто заражен инфекцией или вирусом и может передать его младенцу.
- Предметы обихода, игрушки. Очень часто немытые игрушки, которые ребенок берет в рот, могут спровоцировать заражение.
- Продукты питания. Любые продукты, которые не проходят термическую обработку или не очищаются от загрязнений, при попадании в рот малыша могут вызвать кишечную инфекцию. Наиболее опасными из этой группы являются куриные яйца с частичками фекалий на скорлупе. В курином помете могут содержаться сальмонеллы, и при попадании в кишечник ребенка они активно размножаются, вызывая сальмонеллез. Это опасное и тяжелое заболевание, которое лечат в инфекционном отделении больницы. Поэтому если мама покупает куриные яйца, необходимо тщательно их осмотреть на предмет наличия куриного помета на них.
- Вода плохого качества. Все вышеописанные явления можно легко предупредить, если следить за чистотой в доме и тщательно обрабатывать продукты питания, которые употребляет ребенок.
Могут ли животные быть причиной кишечных инфекций?
Да, любые животные, которые находятся в доме, где есть дети до 5 лет – угроза для здоровья малыша. Почему? Дело в том, что домашние любимцы (собаки, кошки, черепахи, хомяки) переносят на себе множество патогенных микроорганизмов. К примеру, кошки являются носителями глистных инвазий и токсоплазмы. Черепахи – переносчики сальмонеллеза, поэтому мыть черепаху в раковине на кухне запрещено.
Если до появления ребенка в доме у вас уже были домашние животные, не паникуйте! Выбрасывать своих любимцев на улицу не нужно. Просто тщательнее ухаживайте за ними, убирайте помещение, проветривайте и постарайтесь, чтобы ребенок с ними не контактировал.
Если же вы решили приобрести животное, а у вас малыш до 5 лет – повремените с этим, пока иммунитет ребенка не окрепнет и различного рода бактерии и вирусы будут ему не так страшны, как для грудничка.
В случае заражения результата ждать долго не приходится. Ребенок сразу становится капризным, плохо кушает, все время кричит. Симптомы ротавирусной инфекции часто схожи с началом ОРВИ.
Первыми признаками кишечной инфекции являются:
- повышение температуры тела;
- плохой аппетит;
- капризность, вялость, ребенок все время спит;
- возникла многократная рвота, диарея.
Обычно симптомы кишечной инфекции развиваются в совокупности друг с другом. Но бывают и ситуации, когда температура повышается незначительно, а ребенок часто рвет.
Кишечная инфекция – состояние, которое можно и нужно лечить, однако не стоит паниковать и сломя голову мчаться в больницу. Понаблюдайте за своим ребенком, обеспечьте ему комфортные условия (увлажните и проветрите помещение), поите жидкостью часто, не заставляйте кушать. Если после этого малышу будет хуже, без врачебной помощи не обойтись.