Диагностика
Новорожденным детям, которые родились с внутрисосудистым гемолизом эритроцитов, назначают сдачу следующего перечня анализов:
- исследование околоплодных вод еще на стадии внутриутробного развития ребенка (определяется уровень эстрогена, билирубина, глюкозы);
- иммунологический мониторинг биохимического состава венозной крови беременной женщины, а также своевременное выявление антител, которые вырабатываются по отношению к ребенку с положительным резус-фактором;
- УЗИ диагностика плода, а также плаценты (у детей с признаками ГБН наблюдается поза Будды, а сама плацента имеет явные признаки уплотнения);
- кардиотокография, проведение которой позволяет обнаружить гипоксию плода;
- анализ пуповинной крови в момент рождения ребенка (определяется уровень билирубина);
- общий анализ капиллярной крови с пучки пальца (отбирается у женщины в период беременности, а также у ребенка после рождения);
- иммунологическая реакция Кумбса, которая проводится в отношении новорожденного ребенка;
- биохимический анализ венозной крови младенца.
В случае развития дисфункций внутренних органов лечащий врач может принять решение о назначении проведения дополнительных диагностических процедур в виде ЭКГ сердца ребенка, УЗИ почек, отбора печеночных проб.
Средняя стоимость обследования в частной клинике составляет от 7 до 10 тыс. руб. В перинатальном центре государственной формы собственности диагностика матери и ребенка осуществляется на бесплатной основе.
Формы заболевания
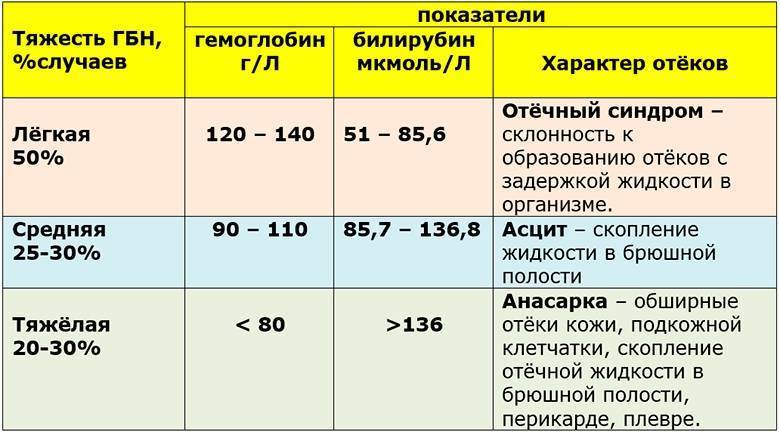
Различают отёчную (2%), желтушную (88%), анемическую (10%) формы гемолитической болезни новорожденных.
Отёчная форма
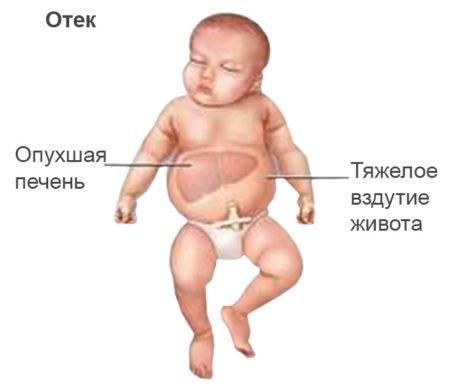
Это самая тяжёлая форма, которая развивается внутриутробно. При раннем иммунологическом конфликте может произойти выкидыш. При прогрессировании болезни массивный внутриутробный гемолиз эритроцитов приводит к тяжёлой анемии, гипоксии, нарушению обмена веществ, гипопротеинемии и отёку тканей. Образующийся в этих случаях неконъюгированный билирубин плода поступает в кровоток матери и обезвреживается её печенью (у беременной повышается концентрация билирубина). Плод погибает до рождения или рождается в крайне тяжёлом состоянии с распространёнными отёками. Кожа очень бледная, иногда с субиктеричным оттенком, лоснящаяся. Новорождённые вялы, мышечный тонус у них резко снижен, рефлексы угнетены, имеются сердечно-лёгочная недостаточность, выраженная гепатоспленомегалия, живот большой, бочкообразный. При отечной форме гемолитической болезни новорожденных концентрация НЬ составляет менее 100 г/л.

Желтушная форма
Это наиболее частая средне-тяжёлая форма. Основные симптомы гемолитической болезни — рано возникающие желтуха, анемия и гепатоспленомегалия. Желтуха с апельсиновым оттенком появляется при рождении или в первые, реже на вторые сутки и интенсивно нарастает. Увеличиваются печень и селезёнка. Чем раньше появляется желтуха, тем тяжелее протекает болезнь. По мере нарастания билирубиновой интоксикации дети становятся вялыми, сонливыми, появляются гипорефлексия, гипотония, монотонный крик, патологическое зевание.
На 3 — 4-е сутки концентрация неконъюгированного билирубина может достигнуть критических значений. В этом случае появляются симптомы ядерной желтухи: ригидность мышц затылка, тонические судороги мышц разгибателей, «мозговой» крик, симптом «заходящего солнца», выбухание большого родничка. Ядерная желтуха развивается у 10% доношенных при концентрации неконъюгированного билирубина в крови выше 340 мкмоль/л, у 30% — выше 430 мкмоль/л, у 70% — выше 520 мкмоль/л. У некоторых детей даже при концентрации неконъюгированного билирубина около 650 мкмоль/л ядерная желтуха не развивается.
К концу первой недели жизни на фоне интенсивного гемолиза уменьшается выделение жёлчи в кишечник (синдром сгущения жёлчи) и появляются признаки холестаза. Кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание конъюгированного билирубина. В тяжёлых случаях желтушное окрашивание кожи сохраняется длительно. Желтушная форма гемолитической болезни обычно сопровождается гиперхромной анемией. Продолжительность анемии зависит от тяжести заболевания и вида лечения и может составлять до 2-3 мес.

Анемическая форма
По течению эта форма гемолитической болезни наиболее доброкачественная. Ее диагностируют у 10 – 20% больных с ГБН. Клинически проявляется сразу после рождения или в течение первой недели жизни.
Иногда бледность кожных покровов сразу не выявляют. Симптомы гемолитической болезни постепенно прогрессируют; тяжёлую анемию диагностируют на 2 — 3-й неделе и даже позже. Общее состояние ребёнка изменяется мало, увеличиваются размеры селезёнки и печени. Концентрация неконъюгированного билирубина может быть слегка повышена. Прогноз благоприятный. Гемолитическая болезнь новорожденных при конфликте по системе АВО протекает преимущественно в более лёгкой форме, однако возможно тяжёлое течение заболевания (особенно при несвоевременной диагностике) с исходом в билирубиновую энцефалопатию.
При двойной несовместимости гемолитической болезни, как правило, обусловлена А или ВАг протекает легче, чем при изолированном Rh конфликте.

Причины и картина развития гемолитической болезни новорожденного и плода
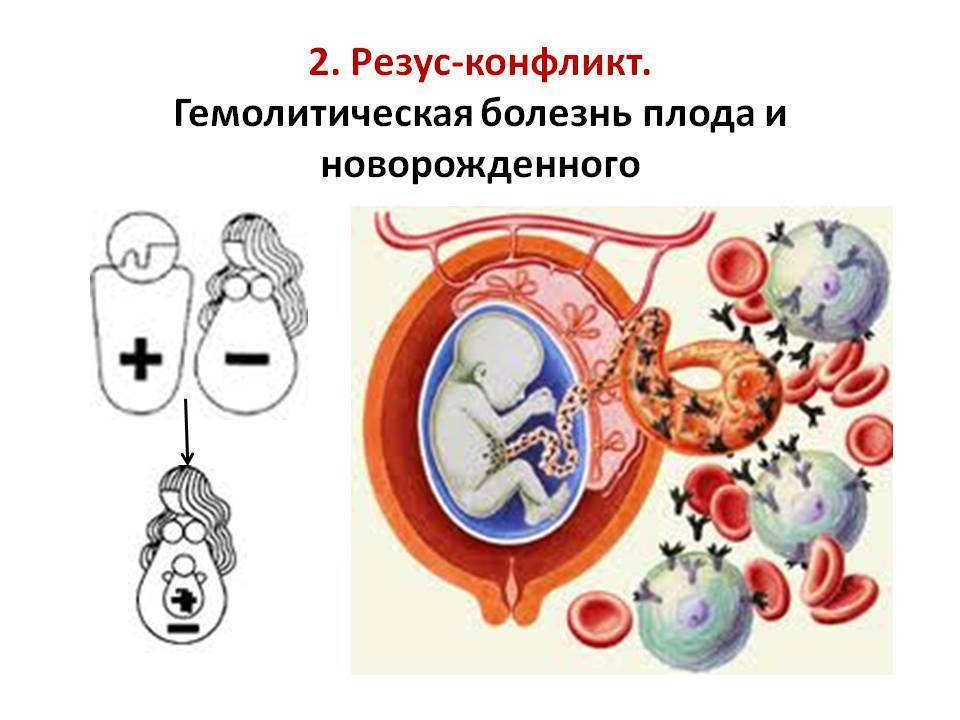
Причиной гемолитической болезни новорожденного является резус-несовместимость родителей ребенка. Заболевание диагностируют приблизительно у 0,5 % всех новорожденных. В России в 2013 г. ГБПиН была диагностирована у 0,83% новорожденных. Известны 14 основных эритроцитарных групповых систем, объединяющих более 100 антигенов, а также многочисленные частные и общие с другими тканями эритроцитарные антигены. Эритроциты ребенка всегда имеют какие-то отцовские антигены, отсутствующие у матери. Вместе с тем ГБПиН обычно вызывает несовместимость плода и матери по резус- или АВО-системе, редко по другим антигенным системам ввиду их меньшей иммуногенности (Kell, Duffu, Kidd, S, M, Lewis).
Учитывая причину гемолитической болезни плода, основным повреждающим фактором является осложнение повышенного гемолиза — гипербилирубинемия с неконъюгированным билирубином. Тяжесть поражения плода зависит от повреждающего действия антител, их титра и длительности воздействия, проницаемости плаценты, реактивности плода и его компенсаторных возможностей.
Картина развития гемолитической болезни новорожденных и плода выглядит следующим образом. Антигенная резус-система состоит из 6 основных антигенов (синтез которых определяют 3 пары генов), обозначаемых либо С, с; D, d, Е, е (терминология Фишера), либо RhI, hrl; Rho, hro; Rhll, hrll (терминология Виннера). «Резус-положительные эритроциты» содержат D-фактор, а так называемые резус-отрицательные эритроциты его не имеют, хотя в них обязательно есть (за редчайшим исключением) другие антигены резус-системы, в частности d. Несовместимость по антигенам АВО-системы, приводящая к гемолитической болезни новорожденного (ГБН), обычно развивается при группе крови матери 0(1) и группе крови плода А(П) или В(Ш). Крайне редко ГБПиН развивается, если у матери А(Н), а у плода — В(Ш) или AB(IV) группа крови, а также при В(Ш) группе крови у матери и А(П) или AB(IV) — у ребенка.
Обычно при резус-конфликте дети с ГБН рождаются от 2-3-й беременности, реже от 1 -й — при сенсибилизации в прошлом переливаниями крови без учета резус-фактора. При АВ 0-несовместимости заболевание развивается у ребенка уже от 1-й беременности. Тяжесть состояния ребенка и риск развития ядерной желтухи при ГБН по АВ0-системе менее выражены по сравнению с ГБНиП по резус-фактору. Это объясняется тем, что групповые антигены А и В экспрессируются многими клетками организма, а не только эритроцитами, что приводит к связыванию значительного количества антител в некроветворных тканях и препятствует их гемолитическому воздействию.
При несовместимости крови матери и плода в организме беременной вырабатываются антитела, которые проникают через плаценту в кровь плода и вызывают разрушение его эритроцитов. Нормальная плацента здоровой женщины непроницаема для антител. Она становится проницаемой лишь при различных заболеваниях и патологических состояниях беременности, а также во время родов. При проникновении антител в плод во время беременности развитие гемолитической болезни новорожденного происходит внутриутробно.
Диагностика
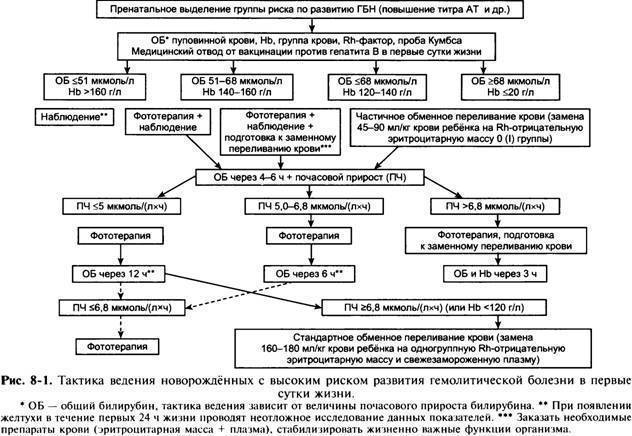
Прежде всего, необходима антенатальная диагностика возможного иммунного конфликта. Учитывают несовместимость крови родителей по эритроцитарным Аг, акушерскогинекологический и соматический анамнез матери (предшествующие аборты, мертворождения, выкидыши, рождение больных детей, гемотрансфузии без учёта Rhфактора). Во время беременности не менее трёх раз определяют титр противорезусных AT в крови Rh отрицательной женщины. Величина титра имеет относительное значение, так как обнаружение в крови беременной AT позволяет лишь предположить вероятность заболевания плода. Тип кривой изменений титра RhAT в динамике («скачущий», т.е. с резкими колебаниями, титр) имеет большее прогностическое значение, чем степень его повышения. В случае установления риска иммунного конфликта исследуют околоплодные воды, полученные методом трансабдоминального амниоцентеза с определением оптической плотности билирубина, концентрации белка, глюкозы, железа, меди, Ig и др. На развитие ГБН при УЗИ указывают утолщение плаценты, её ускоренный рост за счёт возможного отёка, многоводие, увеличение размеров живота плода за счёт гепатоспленомегалии.
Постнатальная диагностика гемолитической болезни новорожденных
Она основана в первую очередь на клинических проявлениях заболевания при рождении или вскоре после него (желтуха, анемия, гепатоспленомегалия). Большое значение имеют лабораторные данные (повышение концентрации неконъюгированного билирубина, эритробластоз, ретикулоцитоз, положительная проба Кумбса при Rh конфликте). Все показатели учитывают в комплексе и по возможности в динамике.
Диагноз
Предположение о возможности развития Гемолитической болезни новорождённых должно возникнуть при обследовании беременной в женской консультации. Резус-отрицательная кровь у матери и резус-положительная у отца, указания в анамнезе матери на переливание крови без учета резус-фактора должны вызвать предположение о возможности Г. б. н. у ожидаемого ребенка. Наличие отягощенного акушерского анамнеза (мертворождения, самопроизвольные выкидыши, рождение детей с Г. б. н., отставание в психическом развитии старших детей) заставляет подумать о возможности более тяжелого течения Г. б. н. у ожидаемого ребенка, т. к. последующие беременности ведут к усилению сенсибилизации у изоиммунизированных женщин.
В таких случаях можно до рождения ребенка исследовать на антитела околоплодные воды, полученные с помощью амниоцентеза (см.). Наличие неполных антител в околоплодных водах говорит о конфликте средней тяжести или тяжелом, но отрицательный результат анализа не исключает возможности развития Г. б. н.
Ранний диагноз Г. б. н. и оценка тяжести заболевания должны быть проведены сразу после рождения ребенка. Наличие резус-отрицательной крови у матери и резус-положительной крови у новорожденного (при групповой несовместимости — наличие 0(I) группы у матери и А(II) или B(III) — у ребенка) и наличие резус-антител в сыворотке крови матери указывают на возможность развития Г. б. н. Для выяснения тяжести заболевания необходимо определить титр резус-антител (при высоком титре — начиная с 1 : 16 и выше — чаще имеют место тяжелые формы заболевания ребенка). При групповой несовместимости следует учитывать наличие высокого титра иммунных а- и (3-агглютининов (см. Группы крови). Как правило, в случае тяжелого течения диагноз не вызывает затруднений даже при отсутствии анамнестических данных: околоплодные воды и родовая смазка окрашены в желтый или зеленый цвет, ребенок отечный, желтушный или бледный, увеличены печень и селезенка. В неясных случаях имеет значение клин, анализ крови новорожденного, особенно пуповинной, т. к. изменения со стороны крови при Г. б. н. выявляются значительно раньше, чем другие клин, признаки заболевания. Диагностическое значение имеет снижение гемоглобина ниже 16,6 г%, наличие в крови нормобластов и эритробластов (больше чем 10 на 100 лейкоцитов), содержание билирубина в пуповинной крови выше 3 мг% по Ван-ден-Бергу, положительная проба Кумбса (см. Кумбса реакция) при резус-конфликте (при конфликте по системе AB0 — проба Кумбса отрицательная).
Рис. 2. Таблица Полачека для определения показаний к обменному переливанию крови в соответствии с динамикой билирубина у детей в первые дни жизни при гемолитической болезни новорожденных. При содержании билирубина выше верхней кривой показано обменное переливание крови, нише нижней кривой — обменное переливание крови не показано. При содержании билирубина, соответствующем промежутку между верхней и нижней кривыми, обменное переливание крови производится в зависимости от клинических данных.
Трудно бывает поставить диагноз, если Г. б. н. вызвана другими антигенами. В таких случаях проводят исследования сыворотки крови на наличие антител и определение их титра. Ранняя диагностика Г. б. н. имеет значение для срочного проведения заменного переливания крови. Если же сразу при рождении сложно решить вопрос о тяжести Г. б. н., то можно провести оценку по таблице Полачека (К. Polacek) (рис. 2) или вычислить почасовой прирост билирубина по формуле В. А. Таболина:
Bt = (Bn2 — Bn1) / (n2-n1) мг%,
где: Bt — почасовой прирост билирубина; Bn1 — уровень билирубина при первом определении; Bn2 — уровень билирубина при втором определении; n1 — возраст ребенка в часах при первом определении билирубина; n2 — возраст ребенка в часах при втором определении билирубина.
Дифференциальный диагноз: надо исключить затянувшуюся физиологическую желтуху новорожденных (см. Желтуха, у детей), транзиторную негемолитическую гипербилирубинемию (см.), наследственные гемолитические анемии — сфероцитарную Минковского — Шоффара и несфероцитарную (см. Гемолитическая анемия, Энзимопеническая анемия), желтухи вследствие дефицита глюкуронилтрансферазы или семейную негемолитическую гипербилирубинемию с ядерной желтухой — так наз. синдром Криглера — Найярра (см. Гепатозы), желтуху и анемию при сепсисе (см.), цитомегалии (см.), токсоплазмозе (см.), врожденном сифилисе (см.) и других инфекционных заболеваниях, анемии при кровотечениях и кровоизлияниях и др.
Почему развивается паталогия
Главная причина ГБН заключается в конфликте кровяной жидкости малыша и мамы.
Такое состояние возможно при следующих ситуациях:
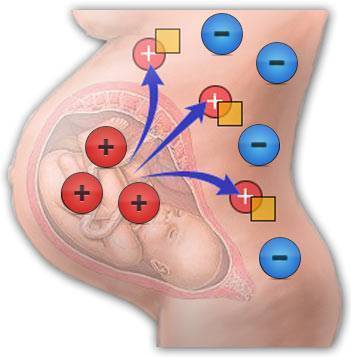
- если у женщины с отрицательным резус-фактором плод имеет положительный;
- будущая мать с кровью первой группы, а ребенок – со второй или третьей;
- развивается конфликт по остальным антигенам.
Чаще всего гемолитическая болезнь (эритробластоза) провоцируется на фоне резус-конфликта. Согласно мнению многих специалистов, на практике диагностируется несовместимость именно по системе АВО. Однако из-за легкого течения заболевания его не всегда получается выявить.
Развитие патологии по данной причине представляется возможным только в том случае, если имеет место предшествующая сенсибилизация (высокая чувствительность) женского организма. К факторам такого состояния относят:
- наличие беременности в прошлом, в том числе и той, которая была прервана на сроке после пяти недель;
- переливание крови с положительным резусом-фактором пациентке с отрицательным вне зависимости от ее возраста.
Если провокатором ГБН выступает несовместимость по крови, то сенсибилизация будет наблюдаться и в обычной жизни – при вакцинации, во время приема пищи, на фоне инфицирования.
Еще одна не менее важная причина, по которой может начать развиваться патология, – нарушение защитного слоя плаценты, что может произойти на фоне недуга хронической формы во время беременности, несбалансированного питания, злоупотребления вредными привычками и прочего.
Причины
В термине «гемолитическая болезнь» кроется весь патогенез. Гемолизом называется растворение эритроцитов, при котором в плазму выделяется большое количество билирубина. Билирубин – это пигментный антиоксидант. Из плазмы его вылавливают клетки печени и соединяют с органической кислотой. Дальше уже связанный билирубин через желчные пути поступает в просвет кишечника, претерпевает некоторые изменения и выводится из организма.
Избыток этих двух фракций пигмента (свободной и связанной) приводит к желтушному окрашиванию кожных покровов, слизистых оболочек, внутренних органов и всех биологических жидкостей плода и новорожденного.
- Связанная фракция практически не подвергается обратному всасыванию из кишечника, она малотоксична, и даже если и попадает в плазму, не оказывает выраженного негативного влияния на организм.
- Свободный билирубин легко проникает вовнутрь каждой клеточки и вызывает токсическое повреждение. Особенно он опасен для высокоорганизованных клеток головного мозга.
Непосредственные причины гемолитической болезни новорожденного
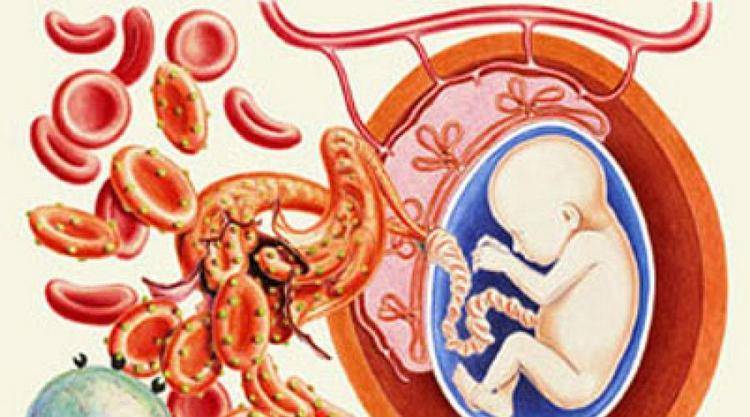
Почему же происходит гемолиз эритроцитов у плода или новорожденного? Да все потому, что против них в организме матери образуются иммунные антитела, проникающие через патологически измененный гематоплацентарный барьер (в норме, цельная кровь плода проникает в материнскую с 16 недели, но ее количество ничтожно – до 0,2 мл, а для сенсибилизации необходимо хотя бы 0,5 мл). А значит, предрасполагающими факторами развития гемолитической болезни являются состояния, способствующие повышению проницаемости плацентарной ткани:
- соматические и эндокринные заболевания, в т. ч. и гестационный диабет;
- инфекции, особенно вирусные;
- пороки развития или отслойка плаценты;
- токсикоз и/или гестоз;
- угроза выкидыша, вызванная другими причинами.

Гемолитическая болезнь чаще всего развивается у резус-положительного плода, мать которого имеет отрицательный резус, хотя конфликт может возникнуть и при несовместимости по любой другой из 14 эритроцитарных антигенных систем. Так, на втором месте стоит гемолитическая болезнь, возникшая у новорожденного, мама, бабушка и дедушка по материнской линии которого обладают первой группой крови.

У таких мам в организме нет групповых антигенов, а у плода они есть. При повышенной проницаемости плацентарной ткани они попадают в плазму беременной женщины и ее иммунная система начинает вырабатывать антитела. Последние курсируют в обратном направлении и вызывают разрушение плодных эритроцитов.
Но на выработку антител необходимо время, и первая беременность может закончиться без осложнений. А вот вторую беременность иммунная система женщины встретит во всеоружии. Ситуацию для последующих детей усугубляет непосредственное попадание плодной крови в материнские сосуды во время первых физиологических родов.
Вот почему так важно, чтобы у женщины с отрицательным резусом или «идеальной» первой группой крови до зачатия желанного ребенка не было предыдущих прерываний беременности: абортов, выкидышей, внематочной —имплантации эмбриона—. Любая первая беременность, независимо от исхода, оставляет память о себе в виде антител на всю жизнь! И с каждой последующей их титр растет на 10%.. Кроме того, сенсибилизации женщины могут способствовать некоторые предшествующие беременности вмешательства:
Кроме того, сенсибилизации женщины могут способствовать некоторые предшествующие беременности вмешательства:
- переливание крови или эритроцитарной массы;
- пересадка тканей;
- трансплантация органов.
Редкими причинами скрытой сенсибилизации становятся вакцинации, перенесенные инфекции, перенасыщенный животными белками рацион.

Защитные факторы
Но неужели природа не придумала защитных механизмов? Придумала, на то она и природа! И вот несколько хорошо изученных:
- во-первых, для стимуляции образования материнских антител требуется большое количество плодной крови, но ведь плацента ее не пропускает, и только к концу гестационного срока (с 37 недели) она, перезревшая, начинает давать сбой;
- во-вторых, антитела матери нейтрализуются антигенами, родственными эритроцитам плода: плаценты, околоплодных вод, тканей ребенка;
- в-третьих, «проскочившие» плодные эритроциты частично блокируются естественными, постоянно присутствующими в организме женщины, антителами.
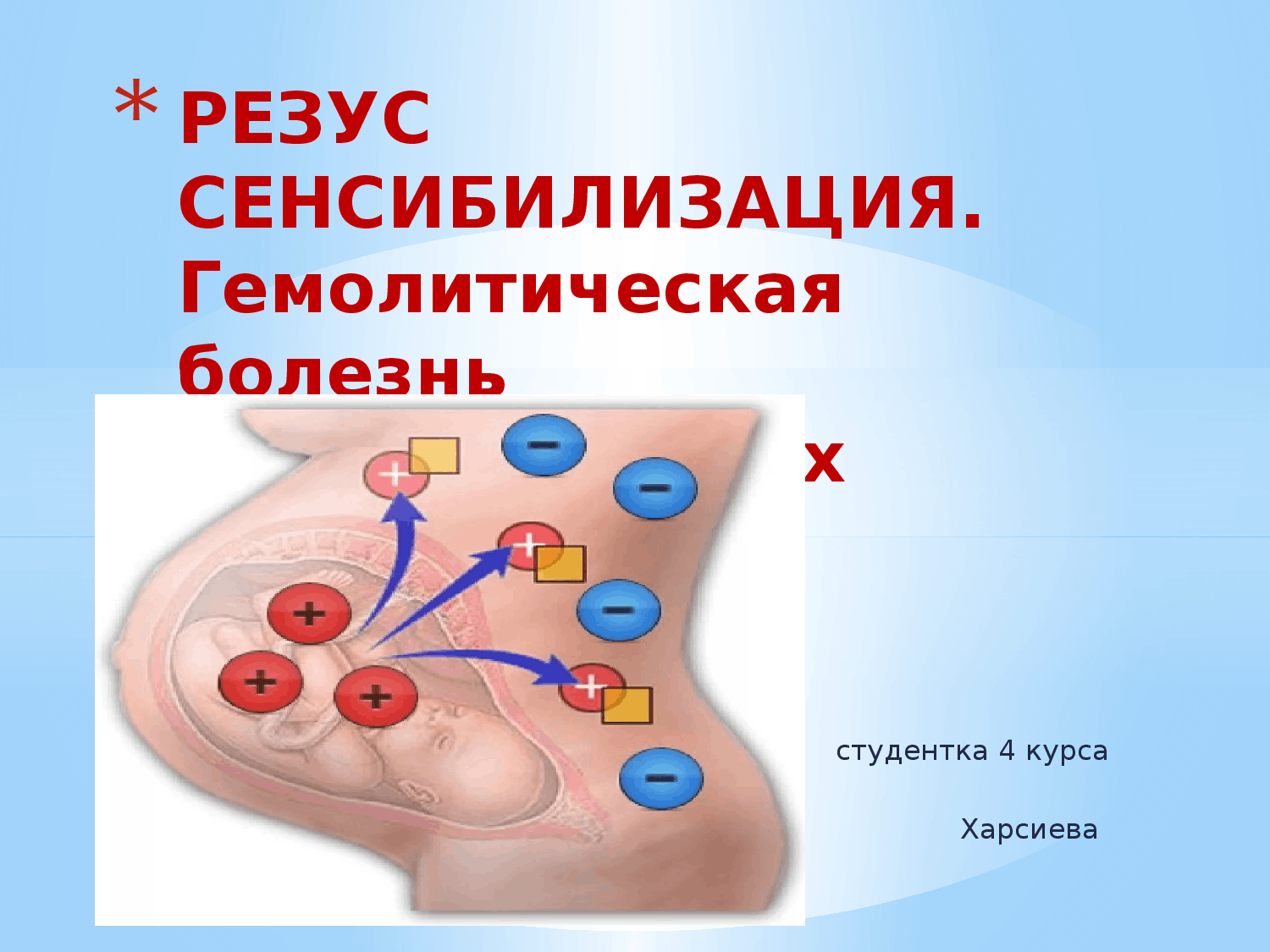
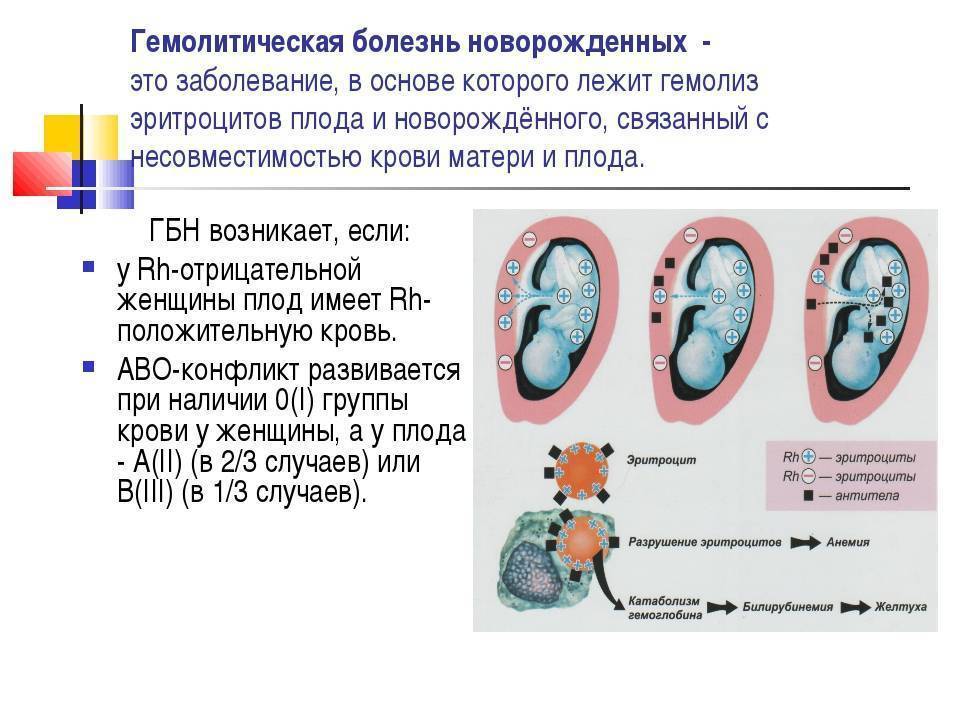
Что такое гемолитическая болезнь новорожденных?
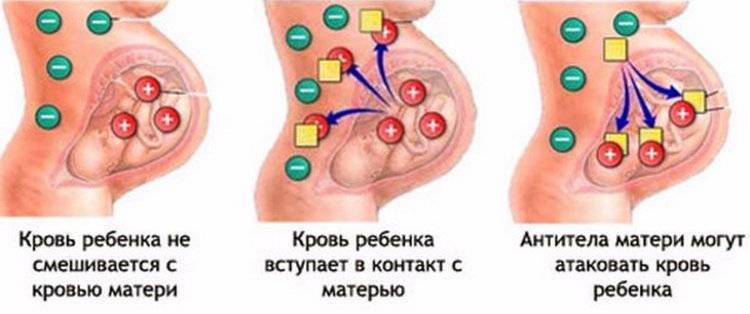
ГБН является следствием конфликта между иммунной системой матери и ребенка. Заболевание развивается из-за несовместимости крови беременной женщины к антигенам на поверхности эритроцитов плода (в первую очередь, это резус-конфликт). Проще говоря, на них содержатся такие белки, которые распознаются организмом матери, как чужеродные. Именно поэтому в организме беременной женщины начинаются процессы активации ее иммунной системы. Что же происходит? Итак, в ответ на попадание незнакомого белка происходит биосинтез специфических молекул, способных связаться с антигеном и “обезвредить” его. Данные молекулы называются антителами, а соединение антитела и антигена называют иммунными комплексами.

Однако, для того, чтобы немного приблизиться к истинному пониманию определения ГБН, необходимо разобраться в системе крови человека. Давно известно, что в составе крови содержатся разные виды клеток. Наибольшая численность клеточного состава представлена эритроцитами. На современном уровне развития медицины известно не менее 100 различных систем антигенных белков, представленных на мембране эритроцита. Наиболее хорошо изучены следующие: группы крови, резус, Келл, Даффи. Но, к сожалению, весьма распространено ошибочное суждение, что гемолитическая болезнь плода развивается только по групповым или резусным антигенам.
Факторы, вызывающие иммунный конфликт:
Мать является резус-отрицательной, при этом у плода положительный резус. В данном случае антиген, который расположен на мембране эритроцита плода воспринимается материнским организмом, как чужеродный объект. Принято обозначать белки системы резус буквами D, С, E. Считается, что D-антиген воспринимается иммунной системой женщины, как наиболее опасный объект. Именно по этой причине развивается выраженный иммунный конфликт.
- У матери I группа крови, а у плода любая другая (II, III, IV). Группы крови отличаются друг от друга мембранными белками на эритроцитах. И только у людей с первой группой нет белков на поверхности эритроцита. Это означает, что для людей с I группой любая иная группа крови является чужеродной, так как содержит незнакомые антигены. Именно это и происходит при беременности, когда мать является носителем первой группы, а ребенок – любой другой.
- Если у женщины не первая группа и резус-фактор положительный, значит, несовместимость развивается по более редким факторам крови. Нередко акушеры-гинекологи обнаруживают признаки иммунологической несовместимости крови матери и плода по данным различных исследований (лабораторная диагностика, УЗИ-признаки). Но при этом у беременной нет принадлежности ни к первой группе крови, ни к отрицательному резусу. В данном случае можно сделать вывод, что иммунный конфликт развивается по тем антигенным системам, которые еще не изучены. Однако, тактика ведения и лечения данной пациентки должна быть точно такой же, как и при любом иммунном конфликте.
Клинические формы и симптомы гемолитической болезни новорожденных
Различают 3 формы заболевания: отечную (2%), желтушную (88%), анемическую (10%). Клиническая форма зависит от степени и состояния сенсибилизации матери, то есть количества вырабатываемых антител.
Анемическая форма — самая легкая форма. Отмечается бледность кожных покровов, небольшое увеличение печени и селезенки. Дети вялые, плохо сосут грудь, в крови снижено количество гемоглобина и эритроцитов с увеличением незрелых форм эритроцитов — ретикулоцитов, эритро- и нормобластов. Уровень непрямого билирубина увеличен незначительно.
Желтушная форма встречается наиболее часто. Основной симптом — желтуха, которая есть уже при рождении ребенка или появляется в течение первых, вторых суток в отличие от физиологической желтухи, появляющейся на третьи сутки. Отмечается увеличение печени, селезенки, в крови анемия, снижение гемоглобина, эритроцитов, повышение ретикулоцитов, бластных форм эритроцитов, то есть незрелых форм. Нарастание количества непрямого билирубина приводит к развитию симптомов билирубиновой интоксикации: вялость, сонливость, угнетение физиологических рефлексов, снижение мышечного тонуса. Новорожденный появляется в срок, с нормальным цветом кожи и массой тела, но на 2-е сутки появляется желтуха. Ребенок плохо сосет грудь, вялый, рефлексы проявляются заторможенно.
Если уровень билирубина достигает критических цифр 340 мкмоль/л у доношенных и 200 мкмоль/л у недоношенных, то могут появиться симптомы билирубиновой энцефалопатии: ригидность затылочных мышц, напряжение большого родничка, пронзительный крик, симптом «заходящего солнца», могут быть высокая температура центрального характера, расстройства дыхания и сердечной деятельности. Моча темно-желтая, цвет стула не меняется.
Отечная форма самая тяжелая. Плод погибает внутриутробно или рождается недоношенным. Дети не жизнеспособны. Отмечаются выраженные отеки всех тканей, бледность кожных покровов и слизистых, скопление жидкости во всех полостях — брюшной, грудной. Печень и селезенка значительно увеличены. В анализе крови значительно уменьшено количество гемоглобина и эритроцитов. Плацента увеличена, отечна. Новорожденный появляется с общим отеком.
Если у роженицы Rh-отрицательная кровь или 0(1) группа крови, даже если ребенок родился без видимых проявлений заболевания (ГБН), у всех берут кровь из пуповины сразу после ее перерезания на уровень непрямого билирубина и гемоглобина. У ребенка осуществляют затем контроль почасового прироста билирубина, то есть каждый час берут кровь для определения уровня билирубина. При быстром нарастании уровня непрямого билирубина решается вопрос о заменном переливании крови, не ожидая появления симптомов ГБН.
Окончательный диагноз ставится по данным истории беременности, анализа крови (группа и резус), определения уровня бирубилина и некоторых других лабораторных исследованиях.
Сопутствующие синдромы
Нарушения работы мозга проявляются у новорожденных при ПЭП в виде синдромов и расстройств поведения.
Гипертензионно-гидроцефальный
Этот синдром фиксируется при внутричерепной гипертензии, избытке жидкости в структурах мозга. У грудничка быстро растет голова из-за нарастания гидроцефалии, часто раскрывается и уплотняется родничок, рефлексы ослабевают, фиксируется симптом Грефе.
Синдром двигательных нарушений
Синдром характеризует повышенный или пониженный тонус мышц, непроизвольные сокращения мышц (дистония). Малыш принимает неестественные позы, остается в них продолжительное время. Нарушены реакции на свет, звук, прикосновения. Грудничок часто кричит, но эмоциональной окраски у плача нет.
Гипервозбудимость
К наиболее частым синдромам ПЭП относится гипервозбудимость. Грудничок чрезмерно активен, мышцы постоянно в повышенном тонусе, все реакции преувеличены. Ручки и ножки сжаты, часто фиксируются судороги, тремор подбородка, нистагм, бессонница. Малыш ненадолго засыпает, быстро и с плачем пробуждается.
Судорожный
Судороги могут носить местный характер (дрожание глаз, подбородка) или генерализованный, когда выгибается все тельце. Грудничку трудно удержать пищу, он постоянно и обильно срыгивает, иногда до рвоты. Наблюдаются дыхательные нарушения, апноэ.
Коматозный
Фиксируется после родовых травм и токсического воздействия при значительном поражении мозга. Грудничок полностью теряет способность сосать и глотать, все основные функции организма нарушены.

Синдром вегето-висцеральных нарушений
При этом синдроме фиксируется стойкое нарушение работы внутренних органов и систем у новорожденного, вызванное дисфункциями ЦНС. Наряду с внешними проявлениями – нарушением окраски кожных покровов, наблюдаются расстройства дыхания, пищеварения, мочеполовой системы, двигательные дисфункции.
Дефицита внимания и гиперактивности
Синдром характеризует неадекватность поведения – неспособность сосредоточиться, патологическая активность, невнимательность, отсутствие способности к усвоению нового.