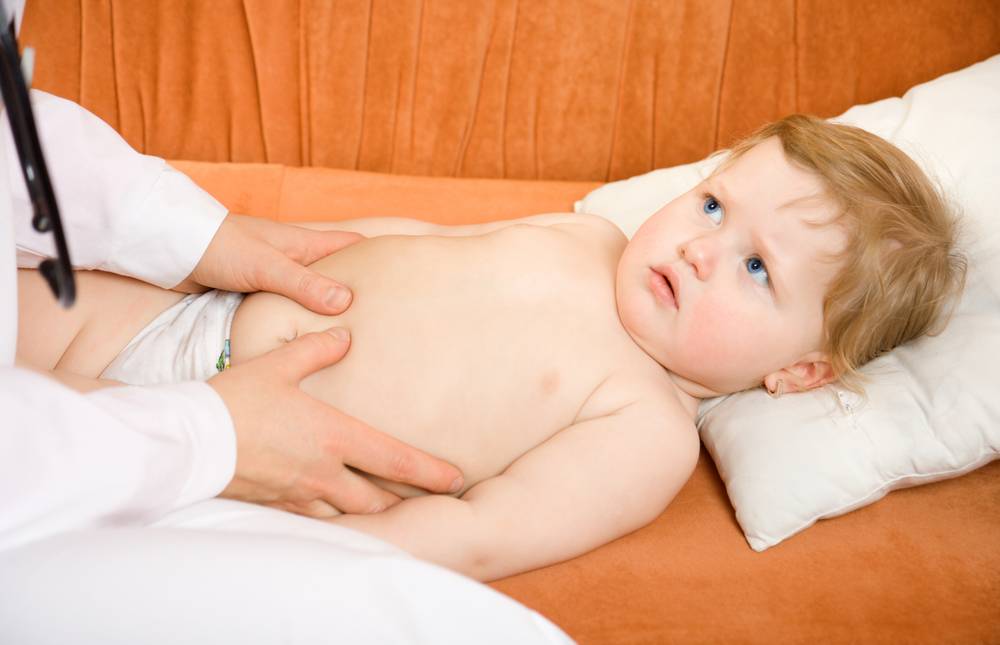
Оказание первой помощи ребенку при тошноте и болях в животе
Если у ребенка болит живот и тошнит, но при этом нет поноса, рвоты, температура тела нормальная, скорее всего, его состояние связано с приемом тяжелой пищи.
Для того чтобы улучшить состояние и устранить симптомы, нужно выполнить простые действия:
- обеспечить покой ребенку на 2 часа;
- прекратить прием пищи до исчезновения симптомов;
- обеспечить питьевой режим – можно пить воду, компоты, теплые чаи, разбавленные соки, нельзя употреблять газированный напитки, ребенка может вырвать;
- для снятия тошноты дать ферменты – мезим, фестал, панкреатин, для детей, которые не могут самостоятельно проглотить таблетку, дают содержимое капсул креона (препарат показан с рождения);
- для снятия изжоги назначают антацидные препараты – алмагель, фосфалюгель, гастал, они выпускаются в виде суспензии и безопасны для детей;
- если боли в животе сильные и беспокоят ребенка, можно дать спазмолитические средства – но-шпа, спазмалгон, баралгин, младенцам показан нурофен;
- для устранения колик и дискомфорта в животе у грудничков показаны такие средства – укропная вода, эспумизан, бифиформ.
Если вы знаете, что у вашего ребенка диагноз – дискинезия желчевыводящих путей, хронический холецистит, в область правого подреберья можно положить грелку, для лучшего отхождения желчи. Это снимет спазм протоков и устранит боль в животе.
Если ребенка тошнит и рвет, температуры нет, но болит живот, это может быть пищевое отравление. Первая помощь: исключить прием пищи, давать много питья для восполнения потери жидкости, контролировать температуру. Детям до 3 лет обязательно вызвать врача на дом.
При подозрении на острую кишечную инфекцию (постоянные рвота и понос), ребенка госпитализировать в инфекционную больницу для постановки точного диагноза и оказания медицинской помощи.
Если у малыша тяжелое химическое отравление – экстренная госпитализация в токсикологическое отделение.
Оказание правильной первой помощи значительно облегчит состояние ребенка и предупредит развитие осложнений
Важно правильно по симптомам и признакам распознать патологическое состояние, чем оно вызвано
Причины болей в животе с диареей
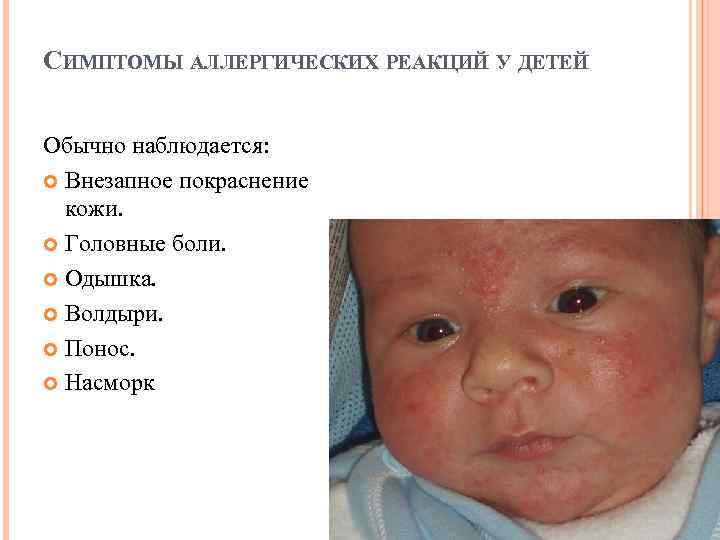
Причиной возникновения жидкого стула и боли в животе может быть инфекционное заражение, болезнь ЖКТ или нарушение диеты ребенка. Симптоматика различается в зависимости от причины недуга. Вовремя поставленный диагноз может спасти ребенку жизнь, потому что понос провоцирует опасное для малыша состояние – обезвоживание и на его фоне сильную интоксикацию.
Инфекционные заболевания
К распространенным инфекционным заболеваниям относятся:
- Дизентерия. Она чаще возникает весной и летом, в зоне риска находятся дети до 3 лет. Причиной заражения выступает нарушение гигиены, малыши любят все пробовать на вкус и класть пальчики в рот. При дизентерии болит живот, появляются спазмы в кишечнике, стул становится жидким, зеленого цвета, кишечник опорожняется до 20 раз в сутки, иногда кроху беспокоят рвота, температура.
- Ротавирусная инфекция. Преимущественно поражает детей от 6 месяцев до 2 лет. Если при дизентерии рвота появляется скорее в запущенном состоянии, то при ротавирусе – это основной симптом. Она быстро обезвоживает организм малыша. Повышается температура до 38°С и выше, на жаропонижающие препараты не реагирует. Цвет кала обычно желтоватого цвета.
- Сальмонеллез (рекомендуем прочитать: сальмонеллез у детей: симптомы и лечение). В основном передается человеку от животных, чаще – кур. Для него характерно сильное повышение температуры, стул с частицами крови, тошнота и рвота, обложенный язык, болит живот. Длится понос более трех недель, заболевание протекает в острой форме.
Острые кишечные инфекции часто возникают при несоблюдении гигиены. Ребенок не моет руки после туалета и перед едой, берет в рот игрушки, пользуется чужими столовыми приборами.
Причины, связанные с питанием малыша
Спровоцировать расстройство ЖКТ может нарушение диеты, употребление в пищу продуктов, не подходящих детскому рациону или ненадлежащего качества. Это состояние сопровождают симптомы:
- частый жидкий стул с примесью слизи;
- повышение температуры до невысоких отметок (37,5°С);
- тошнота, рвота.
Обычно малыш не требует госпитализации, расстройство желудка хорошо лечится дома. Из рациона убираются все опасные продукты, соблюдается строгая диета. Симптомы быстро проходят при надлежащем уходе.
Другие причины
На фоне вирусных и бактериальных заболеваний может произойти воспаление слизистой желудка и тонкой кишки. В этом случае диагноз будет звучать как «острый гастроэнтерит».
Диарея и боли в животе могут появиться при отравлении средствами бытовой химии, оставленными в зоне доступа ребенка, ртутью или другими веществами. Они вызывают сильную интоксикацию и тяжелое, опасное для жизни состояние. В этом случае нужно экстренно вызывать скорую помощь.
От точности постановки диагноза будет зависеть качество лечения
Дисбактериоз – частая причина поноса у детей. Он может возникнуть после лечения антибиотиками, питания неподходящей смесью, нарушения диеты. После коррекции рациона и приема препаратов, восстанавливающих микрофлору, его симптомы исчезают.
Расстройство пищеварения может быть спровоцировано болезнями ЖКТ (панкреатит, холецистит). Это характерные признаки и для аппендицита, поэтому лучше незамедлительно вызвать врача (подробнее в статье: основные признаки аппендицита у детей 6 лет).
Методы лечения
От момента заражения инфекционным заболеванием до первых признаков может пройти всего один час, это зависит от состояния иммунной системы ребенка (см. также: чем можно и нужно кормить ребенка при поносе и рвоте?). При тяжелом течении болезни малыш должен быть помещен на стационарное лечение под наблюдение специалистов.
Как и чем лечить ребенка определяет врач, бесконтрольное применение препаратов, особенно антимикробных, допускать нельзя. На каждого возбудителя заболевания имеется своя группа лекарств.
При инфекционных кишечных болезнях показано промывание желудка. Во время проведения терапии соблюдается строгий постельный режим, специальная диета, показано обильное частое питье.
Медикаментозные средства
Какие препараты используют для терапии детей? Они делятся на несколько групп:
- антибиотики, противовирусные и противогрибковые препараты назначаются в зависимости от возбудителя заболевания (Цефотаксим, Ципрофлоксацин);
- энтеросорбенты (Энтеросгель, Полисорб, Смекта) (рекомендуем прочитать: как правильно дать ребенку «Энтеросгель»?);
- средства для снятия спазмов кишечника (Но-шпа, Папаверин) (рекомендуем прочитать: дозировка «Но-Шпа» при температуре у ребенка );
- ферменты (Мезим, Пангрол 400);
- препараты для восстановления нормальной микрофлоры кишечника (Хилак Форте, Бифиформ).
Рецепты народной медицины
Так как пищевые отравления и кишечные инфекции приводят к опасному для жизни обезвоживанию, то самолечение народными средствами может обернуться печальными последствиями. Его можно применять, когда состояние малыша не вызывает опасений и только в качестве вспомогательной терапии.
Хорошо известны и часто применяются такие рецепты:
- Укропная вода. 1 столовая ложка сухой травы на стакан горячей воды. Состав прокипятить, после охлаждения можно принимать 3 раза в день до еды.
- Настоять в кипятке корень алтея в течение 30 минут. Можно добавить мед для улучшения вкусовых качеств и пить по 1 чайной ложке четырежды в сутки.
При различных заболеваниях ЖКТ и диарее большим спросом пользуется укропная вода
Диета
При отравлениях и острых кишечных инфекциях соблюдается строгая диета. Пища готовится на пару и подается в протертом виде. Запрещено давать ребенку жареные, острые, жирные, копченые продукты, газировку, фастфуд. Нельзя употреблять в пищу сырые овощи и фрукты.
Обязательно в рационе должны быть:
- обильное питье, желательно простая вода без добавок;
- каши;
- овощные супы;
- сухари;
- кисломолочные продукты – кефир, йогурт без ароматизаторов и красителей.
Переход к обычной повседневной пище происходит постепенно и очень осторожно. Иногда продукты способны повторно вызвать раздражение желудка, и симптомы вернутся
Боли в животе, рвота при отсутствии температуры
Если у ребенка боли в животе и возникает рвота, но жара нет — это не заболевание, а проявление:
- проблем с желудочно-кишечным трактом (язва желудка, гастрит, дуоденит и пр.);
- заболеваний нервной системы (неврозы);
- нарушения обмена веществ;
- общей интоксикации (пищевого, лекарственного и другого вида отравления).
Когда причиной является нарушение работы желудка, непроходимость ЖКТ, рвота имеет характерные особенности:
- вначале — тошнота (у детей помладше ее можно диагностировать по общему беспокойству, холодным рукам и ногам, бледному лицу);
- рвота «фонтаном» (так как при выталкивании работают мышцы брюшного пресса);
- примесь слизи, крови.
Итак, болит живот и рвота у ребенка, а температуры нет — что предпринять?
- Поставьте ребенка вертикально, придерживайте за плечи и голову, подставьте большую емкость.
- У младенца нужно проверить носик (если ему трудно дышать, срыгивание может перейти во рвоту), закапать детские капли и прочистить нос грушей.
- Если у ребенка нет сил держаться вертикально, положите его так, чтобы голова была повернута набок (тогда он не захлебнется). Можно слегка приподнять голову.

При отравлении или переедании нужно промыть желудок (конечно, если ребенок в сознании!).
Разотрите таблетки активированного угля и добавьте в теплую воду. Можно растворить кристаллы марганцовки — вода должна стать розовой
Дайте выпить для начала два стакана.
Вызовите рвоту у ребенка, осторожно надавив пальцем на корень языка.
Ожидайте приезда врача, который сможет поставить точный диагноз. До его появления поите ребенка по чуть-чуть, чтобы избежать обезвоживания
Можно чередовать обычную воду и регидрон (глюкозно-солевой раствор).
Врача необходимо вызывать немедленно, если рвота неоднократная, при этом общее состояние ребенка ухудшилось, он не может успокоиться и/или уснуть. Не давайте противорвотные, антибактериальные препараты: их может назначить только специалист!
Даже если ребенок через пару дней чувствует себя все лучше, не отказывайтесь от планового осмотра. Доктор должен убедиться, что все действительно в порядке и детскому здоровью ничто не угрожает.
Дети, особенно маленькие, не всегда в состоянии распознать болевые ощущения или правильно рассказать о них
Если вы заметили, что у малыша болит живот и рвота, у ребенка повысилась температура — обращайте внимание на то, когда именно, при каких обстоятельствах возникло недомогание. И, конечно, не паникуйте
Ваша собранность и точные действия помогут маленькому больному успокоиться, а врачу — быстро и точно поставить диагноз.
Первая помощь ребенку и уход в первое время
Первая задача родителей — внимательно следить, чтобы малыш восполнял запасы жидкости в организме, для чего нужно давать ему пить после каждого опорожнения желудка. Для восстановления водного баланса можно использовать специальные препараты. Они разводятся водой и выпиваются после того, как ребенка вырвет. Обезвоживание является наиболее частой причиной смерти при отравлениях. Дегидратация происходит именно из-за рвоты и поноса.
После того, как рвота прекратилась, в течение нескольких дней следует подержать малыша на щадящей диете. Для восстановления нормального состояния слизистых оболочек желудка и кишечника необходимо кормить чадо нежирным мясом, кисломолочными продуктами, куриным бульоном. На период диеты из рациона исключаются свежие овощи и фрукты, быстрые углеводы, газированные напитки, жирная пища.
При появлении рвоты необходимо постараться успокоить ребенка. Его не рекомендуется оставлять наедине. Грудного малыша желательно держать в вертикальном положении, наклонив немного вперед, предотвратив попадание рвотных масс в пищевод.
Пить нужно небольшими порциями каждые 5-10 минут. Кормить в период рвоты не рекомендовано. Далее, нужно придерживаться специальной диеты.
Пища должна быть протертой, легко усваиваемой:
- пюре овощное;
- морковь отварная;
- сухари, галеты;
- рисовая, овсяная, гречневая каша. Сварены они, должны быть на воде или на разбавленном 1х1 молоке;
- печеные яблоки, бананы.
Продукты, какие нельзя употреблять, пока не восстановится процесс пищеварения:
- фрукты и овощи, а также соки из них;
- каши из перловки, пшена, ячневой крупы;
- ржаной хлеб;
- жирная пища;
- грибы;
- копчености.
Продукты готовят на пару, тушат, затем протирают. Всю пищу употреблять теплой. Холодная и горячая будет травмировать стенки желудка и плохо усваиваться. Начинать кормление рекомендуется через 5-6 часов, небольшими порциями с перерывом два часа.
Если у ребенка замечены какие-либо из вышеописанных симптомов, первым делом необходимо вызвать скорую помощь
Диспетчеру важно услышать не панику и отчаяние, а четко и ясно предъявленные симптомы. Необходимо описать боль (где она, как давно возникла)
Если ребенок слишком мал для объяснения, стоит присмотреться – за что он держится. Также врач должен знать температуру и наличие пороков развития и хронических заболеваний. Это все необходимо объяснять четко и внятно.
- Давать ребенку часто и дробно пить щелочное или нейтральное питье – чай, воду, изотонический раствор натрия хлорида, глюкозы, растворы Хуманы или Регидрона. Делать это нужно маленькими порциями, чтобы восстановить уровень жидкости в организме, которая неизбежно теряется при описанных симптомах.
- Снизить температуру, если она выше 38,5 градусов. Тут помогут средства на основе Парацетамола и Ибупрофена. Они же помогут и несколько снизить болевой синдром до приезда врачей. Дозировка по инструкции, давать больше указанного не стоит. После жаропонижения нормально, если температура не будет ниже 37 градусов.
- Обеспечить лежачее положение с приподнятой головой и строгий постельный режим. Верхняя часть туловища должна находиться выше, чтобы во время рвоты не было обратного забрасывания рвотных масс и удушения ими.
- Если боли нестерпимые, и ребёнок не может с ними справиться, стоит дать одну таблетку Дротаверина (Но-шпа).
А вот чего делать нельзя ни в коем случае:
- самостоятельно ставить диагнозы и назначать лечение;
- осуществлять промывание желудка самостоятельно;
- прикладывать к животу грелки или охлаждать живот;
- кормить ребенка (ничем вообще);
- давать какие-либо препараты, кроме жаропонижающих и Но-шпа (в исключительных случаях).
По приезду врача необходимо подробно описать сначала острую картину болезни – самые яркие симптомы, время их возникновения, связь с чем-то, периодичность обострений, а затем общую – рассказать о наличии хронических инфекций, дополнительных, менее выраженных симптомах. Дальше нужно просто не мешать врачам делать свою работу и тщательно следовать рекомендациям.
Таким образом, симптомы вроде боли в животе и тошноты могут говорить как о вирусной инфекции, так и о серьезной хирургической патологии, требующей немедленного вмешательства.
Необходимо максимально стабилизировать состояние ребенка до приезда врачей, при этом не устранив клиническую картину полностью
Также важно иметь полное представление о начале возникновения симптомов и всех доступных наблюдению характеристиках
Правила первой помощи до приезда врача
Важно успокоить ребенка и прополоскать его рот после каждого приступа рвоты. Если вы уложили малыша в постель, проследите, чтобы голова была слегка приподнята и развернута в сторону
Грудного младенца стоит держать на руках в вертикальном положении.
Не дожидаясь приезда врача, начните отпаивание ребенка солевыми растворами, которые можно приготовить из порошковых аптечных средств или из соли, соды и сахара в домашних условиях. Давать такой раствор нужно по очереди с обычной водой или другим питьем. Чтобы не вызвать повторные эпизоды рвоты, растворы дают маленькими порциями (по чайной ложечке младенцам до года, чуть в большем количестве деткам старше 12 месяцев) каждые 10 минут.
При повышенной температуре ребенку можно дать жаропонижающий препарат, чтобы снизить потери воды и минералов с потом. Другие лекарства до постановки диагноза давать малышу не рекомендуется.
Если родители уверены, что рвота и понос вызваны отравлением, а ребенку больше 3 лет, следует сразу же промыть малышу желудок. Для этого можно применить кипяченую воду с растворенным в ней порошком активированного угля – на литр жидкости возьмите столовую ложку угля. Если для антисептического раствора планируется использование кристаллов марганцовки, следует быть максимально внимательным и убедиться, что вещество полностью растворилось в воде. Дав малышу несколько стаканов жидкости, ребенку нажимают пальцами на корень языка, вызывая таким образом рвоту. Процедура проводится до получения чистой воды. Далее малышу дают препарат из группы сорбентов и начинают восполнять потерянные электролиты аптечными или приготовленными дома растворами.
Причины боли в животе и рвоты без температуры и поноса

До приезда скорой помощи нельзя:
- класть грелку на область живота — холод можно применять в том случае, если в рвотных массах присутствует кровь – лед сузит сосуды и остановит кровотечение;
- пытаться накормить ребенка;
- оставлять малыша одного, если у него имеются частые позывы на рвоту – массы могут попасть в дыхательные пути;
- самостоятельно промывать желудок или ставить клизму.
Давать обезболивающее нежелательно, так как чувствительность тканей снизится и врачу будет сложно определить причину заболевания. Любые препараты без установленного диагноза могут усугубить положение, спасти ребенка будет сложнее.
Кишечные инфекции

Амебная дизентерия, ротавирусная инфекция, сальмонеллез, стафилококк, лямблиоз – основные причины возникновения расстройства стула и рвоты у детей любого возраста. Ситуация осложняется тем, что дети часто запускают грязные руки в рот или трогают чужие игрушки, поэтому симптомы могут проявляться сразу у нескольких малышей.
Острые вирусные инфекции
Грипп вызывает стресс в организме. Иммунная система плохо борется с вирусами. Необходимо следить за тем, чтобы организм не потерял много жидкости – не обезвоживался. Температура тела не должна подниматься выше 38,5. У некоторых малышей возможны судороги при лихорадке.
Восполнять количество утраченной жидкости можно специальными препаратами, например, Регидроном. Если нет аппетита, не нужно насильно заставлять ребенка есть. В организме гуляют токсины, задача печени и почек выводить их через кожу, мочу и кал. Нужно подождать, пока малыш сам попросит еды.
Непроходимость тонкого или толстого кишечника
Кишечная непроходимость может быть врожденной, тогда симптомы проявятся в первые сутки. К общим признакам присоединяется отсутствие стула, вздутие живота и бессонница. Малыш постоянно кричит, потому что не может уснуть из-за боли.
Врожденные пороки требуют хирургического вмешательства. Метод лечения определяется после ультразвукового обследования или рентгена. Иногда помогают консервативные методы, если ситуация вызвана неправильным питанием. После лечебных мероприятий показана длительная диета и восстановление микрофлоры кишечника.
Воспаление желчного пузыря
Развивается острое состояние в присутствии инфекции. Чаще всего боль начинается ночью. Малыш жалуется на боли в правом подреберье, которые отдают в центр живота. Характерны сильные головные боли, рвота, расстройство стула в виде поноса.
Обычно в данной ситуации операция не требуется. Лечат антибиотиками, которые подбирают исходя из штамма бактерий, обеспечивая постоянное поступление воды в организм в виде питья или физраствора. После лечения некоторое время ребенок нуждается в диете.
Гастрит и язва желудка
Неправильное питание и индивидуальные особенности могут вызвать у ребенка острый гастрит и даже язву желудка и двенадцатиперстной кишки. Воспаление слизистой протекает вяло. Рвота и боль в животе у ребенка без температуры и поноса может длиться несколько суток при ослабленном иммунитете. Это означает, что процесс протекает в хронической форме – у организма нет сил бороться.
Ацетонемический синдром
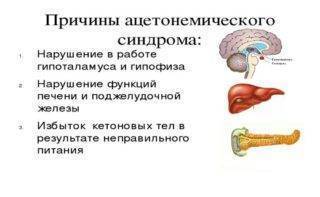
Ацетонемический синдром чаще всего развивается как следствие высокой температуры или другого заболевания. В таком случае назначают усиленный водный режим, чтобы вывести из организма кетоновые тела и снизить концентрацию ацетона в крови.
Непереносимость лактозы
Лактоза – это сахар, содержащийся в молочных продуктах. Если в организме ребенка вырабатывается мало фермента, который расщепляет лактозу, кишечник будет реагировать на ее избыток метеоризмом, болью и тошнотой. В мире около 70% населения в какой-то мере не переваривают это вещество, поэтому промышленность выпускает молочные смеси и каши для малышей без лактозы.
Симптомы могут проявляться без температуры и поноса. Это означает, что ребенок съел совсем небольшую порцию. Таким детям трудно питаться в детском саду, так как рацион требует индивидуального подхода.
Избыток фруктозы
Фруктовый сахар, который находится в яблоках, абрикосах, сливах, не опасен для детского организма в небольших количествах. При избыточном употреблении фруктов, они сразу не перевариваются, начинают бродить и вызывают метеоризм, боли.
Как правильно помочь ребенку?
Заметив у ребенка какие-нибудь из описанных нами симптомов, незамедлительно вызывайте скорую помощь. Ожидая приезда скорой, постарайтесь сами оказать малышу первую помощь. Выполните такие действия:
- Чаще поите малыша напитками с нейтральной или щелочной природой – водой, чаем, раствором Регидрона. Если в доме есть, дайте ребенку изотонический раствор натрия хлорида. Давайте питье часто, небольшими порциями, чтобы остановить потерю жидкости из-за рвоты и высокой температуры.
- Если температура прыгает, градусник показывает больше 38,5, прибегните к помощи жаропонижающих средств. Используйте препараты на основе Ибупрофена или Парацетамола. Эти же средства помогут частично снять боль. Достаточно снизить температуру до 37 градусов.
- Уложите ребенка в постель так, чтобы его голова была приподнята. Такое положение обезопасит его от обратного движения рвотных масс и предупредит удушение.
- Если болезненные ощущения настолько сильны, что ребенок не может их терпеть, дайте ему 1 таблетку Но-Шпы иди Дротаверина.
Чего не стоит делать при подобных симптомах?
Предупреждение некоторых действий родителей будет нелишним, ведь от грамотной помощи зависит здоровье маленького человечка. Если у вашего сына или дочки заболел живот, открылась рвота, есть температура, не стоит делать следующее:
устанавливать диагноз самостоятельно и самим выбирать способ лечения;
- прибегать к промыванию желудка;
- согревать грелкой или прикладывать к животу холод (подробнее в статье: как делать солевую грелку для новорожденных при коликах?);
- кормить заболевшего;
- давать какие-либо лекарственные средства, кроме Парацетамола и Но-Шпы.
Когда рвота однократная, такой симптом не несет угрозы здоровью ребенка, а вот часто повторяющаяся свидетельствует о наличии заболевания. Прибегать к остановке однократной рвоты в течение первых двух часов не стоит, поскольку так организм реагирует на токсины и пытается их вывести из себя.
Дизентерия
Болезнь особенно распространена в теплое время года. Причиной попадания возбудителя инфекции в детский организм является употребление немытых продуктов. Дети особенно восприимчивы к влиянию вредных бактерий из-за недостаточно крепкого развития иммунной системы. Если малыш съел несколько немытых фруктов за день, к вечеру он вполне может почувствовать себя больным. Максимально восприимчивы к патогенным бактериям малыши до 3-х лет.
Причиной возникновения недуга могут стать и неблагоприятные условия – плохая личная гигиена, несвоевременное мытье рук, употребление загрязненной воды и грязь в помещении. В таких случаях болезнетворные микробы попадают в пищеварительный тракт и вызывают расстройство его функций. Возникают понос и схваткообразная боль в животе. Инкубационный период дизентерии длится от 1 до нескольких суток.
Основные симптомы недуга:
- Повышенная температура;
- болезненность в подвздошной области живота;
- кал со слизью и кровяными прожилками;
- сильная диарея;
- зеленые жидкие каловые массы;
- урчание в животе;
- рвота.
При дизентерии наблюдается острое начало недуга, при котором возникает очень частый жидкий стул. При поносе и болях в животе у ребенка могут быть ложные позывы к дефекации, которые приводят к выпадению прямой кишки. Возникает рвота, сильная интоксикация организма, наблюдается общая слабость.
Терапия недуга сводится к строгому соблюдению постельного режима и приему назначенных медиком лекарств. Проводится лечение антибактериальными препаратами, принимаются меры для устранения обезвоживания у ребенка, назначается специальная диета. Лечение может проходить в домашних или амбулаторных условиях.
Методы лечения
Начинать лечение диареи можно, только установив причину появления расстройства. Родители могут оказать первую помощь ребенку самостоятельно, и при неопасных причинах поноса провести лечение в домашних условиях.
Первая помощь
До приезда врача и при несложных случаях родители могут принять следующие меры для облегчения состояния малыша:
Щадящая диета. Не менее трёх дней после возникновения диареи ребенку следует давать приготовленную на пару и отварную пищу. Исключить из меню: фруктовые соки, молочные продукты, копченые, соленые и жирные блюда, сладости, сдобу. Кормить ребенку можно кашами, приготовленными на воде, печеными яблоками, нежирными сортами птицы и мяса, бананами, сухариками, картофельным пюре (на воде).
Нормализация микрофлоры. Назначить ребенку препараты для восстановления микрофлоры кишечника должен врач, но до прихода специалиста малышу можно начать давать Линекс или Бифиформ.
Питьевой режим. Чтобы не допустить обезвоживания организма, нужно заставлять ребенка пить много жидкости: несладкий компот, отвар сухофруктов, некрепкий чай или обычную кипяченую воду.
Применение энтеросорбентов
Для устранения и выведения токсинов и других отравляющих веществ, важно начать давать ребенку, как можно раньше любой из этих препаратов: активированный уголь, Энтеросгель, Смекта, Лактофильтрум, Энтеродез.
Если понос сопровождается сильными болями в животе, рвотой, повышением температуры и другими тяжелыми симптомами интоксикации, самостоятельное лечение лучше не осуществлять, а немедленно вызывать медиков.
До приезда врача нельзя принуждать ребенка кушать и двигаться, и давать малышу антибиотики, жаропонижающие и другие лекарства, кроме энтеросорбентов и Регидрона.
Способы лечения
Лечение при диарее заключается в комплексном приеме препаратов, облегчающих симптоматику и регулирующих состояние желудка и кишечника:
- Восстановление водно-солевого баланса. Для предупреждения обезвоживания используют: Регидрон, Глюкосолан, Цитроглюкосолан. Грудничкам поможет обычное кормление грудью.
- Прием сорбентов. Справиться с патогенными микроорганизмами, токсинами, другими вредными веществами, и вывести их из организма помогут: Активированный уголь, Полифепан, Энтеросгель, Смекта, Полисорб.
- Пробиотики. Помогут при дисбактериозе кишечника: Линекс, Хилак Форте, Лактобактерин, Бификол.
- Лекарства при бактериальных кишечных инфекциях: Фталазол, Левомицетин, Энтерол, Сульгин.
Антибиотики при поносе применяются достаточно редко, только при очень тяжелом самочувствии ребенка и с разрешения врача.
 Как правило, большинство причин, вызывающих расстройство, устраняется при помощи энтеросорбентов и противодиарейных препаратов
Как правило, большинство причин, вызывающих расстройство, устраняется при помощи энтеросорбентов и противодиарейных препаратов
Грудничкам во время диареи не рекомендуется приостанавливать грудное вскармливание. Если кроха находится на искусственном вскармливании, то ему назначаются смеси на основе сои. Детям старше трёх лет назначается щадящая диета.
Народные средства
Справиться с поносом деткам могут помочь проверенные народные средства, которые абсолютно безопасны для малышей, но достаточно быстро останавливают диарею:
- Рисовый отвар. Сварить рис: две столовые ложки на 500 мл воды. Давать деткам нужно по 50 мл снадобья трижды в сутки.
- Грушевый отвар. Компот или отвар из свежих фруктов, без использования сахара.
- Кора дуба. Отвар разрешен к употреблению деткам старше трёх лет. Большую ложку коры залить стаканчиком холодной воды, поместить на огонь, довести до кипения. Остуженное снадобье давать по чайной ложечке каждые два часа.
- Крахмал. Сварить по принципу киселя: крахмал (чайная ложечка) и полстакана воды. Можно чуть подсластить напиток, и давать выпить по стаканчику дважды-трижды в день.
Понос у ребенка без температуры и рвоты может быть вызван различными причинами. Отсутствие температуры и других симптомов не должно успокаивать родителей, т.к. множество серьезных заболеваний ЖКТ в начальных стадиях не сопровождается лихорадкой. А у малышей с ослабленным иммунитетом даже серьезные недуги могут длительное время не вызывать температуры.
Поэтому родители не должны игнорировать такое расстройство, а при первых же опасных симптомах обратиться за врачебной помощью.
Препараты для лечения рвоты у детей
Причин появления приступов рвоты у ребенка без повышения температуры и поноса, несколько. После установления точного диагноза, врач-специалист назначает терапию.
До этого проводится диагностирование несколькими методами:
- при визуальном осмотре определяется наличие примесей, консистенция, цвет, запах;
- в лаборатории подтверждается или опровергается первоначальный диагноз;
- аппаратное обследование (УЗИ, гастрофиброскопия, рентген).
Первоначально обращаются к педиатру, он уже направляет ребенка к специалисту. При заболевании ЖКТ необходима консультация гастроэнтеролога. Лечение возможно дома или стационарно. Обязательным условием эффективной терапии является соблюдение диеты.

Невролог назначает лечение, связанное с нарушением функций ЦНС. Кроме лекарственных препаратов, назначаются физиопроцедуры и массаж.
При остром аппендиците, врожденных дефектов кишечника, чужеродном теле и кардиоспазме необходимо вмешательство хирурга.
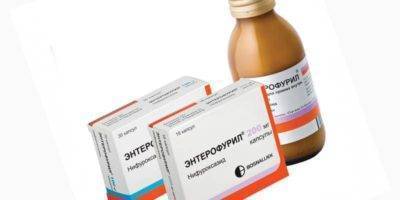
Популярным препаратом при отравлении является Смекта. В день принимают по 2-3 пакетика. Примерная цена упаковки из 10 пакетиков составляет 135 руб. Энтерофурил является кишечным антибиотиком.
Он может справляться с любыми инфекциями. Суспензия 90 мл стоит около 300 руб. При дисбактериозе рекомендовано принимать Примадофилус. Он содержит бифидо и лактобактерии. Детям до 5 лет доза составит 1 капсула в день. Цена от 560 до 900 руб. в зависимости от емкости.
Особенно эффективное действие при сильной тошноте и рвоте оказывает Мотилиум. Продается в виде суспензии. Дозировка зависит от возраста ребенка. Цена 560 руб.
Когда причиной не является заболевание?
Не всегда понос и боли в животе у ребеночка являются симптомами серьезных заболеваний.
Подобные состояния могут быть в следующих случаях:
- Смена климата. Если вы резко поменяли привычную для ребенка обстановку – это вполне может стать причиной возникновения неприятных симптомов.
- Глисты. Тоже распространенный вариант, при наличии паразитов в организме малыш может почувствовать резкое ухудшение самочувствия: появляется понос, а также болезненные ощущения в пупочной области.
- Частые стрессовые ситуации тоже могут вызвать подобную симптоматику, тогда малышу требуется консультация психолога.
Боль в животе и диарея, тошнота – все это симптомы, которые оставлять без внимания нельзя. Нужно как можно быстрее обратиться к педиатру для постановки корректного диагноза. Только после этого можно приступать к терапии. Самолечение специалисты настоятельно не рекомендуют.
Как справиться с поносом у ребенка в домашних условиях
При диарее стул становится частым и жидким, каловые массы приобретают желтоватый, светло-коричневый или зеленый цвет. Диарея может приводить к обезвоживанию, особенно в сочетании с рвотой.
Причин диареи множество: бактерии, вирусы, паразиты, изменения в питании, непереносимость сои и молока или аллергия на них, пищевые отравления и антибиотики. В первый год жизни малыша понос чаще всего бывает связан с ротавирусом. (Вы можете сделать ребенку прививку и исключить хотя бы этот фактор.)
Обычно ротавирус атакует в зимнее время. Стул при этой болезни приобретает неприятный запах. Диарею могут вызывать не только инфекции желудочно-кишечного тракта, но и отиты, респираторные инфекции и инфекции мочеполовых путей.
В первые месяцы жизни у малышей на ГВ может быть до 12 дефекаций в день — это не понос.
Когда обращаться к врачу при поносе у ребенка
- Если у малыша понос чаще чем раз в 1–2 часа на протяжении более 12 часов.
- У ребенка поднялась температура до 39,2 °С и держится дольше 2 дней.
- У него в кале кровь.
- Малыш обезвожен.
- Ему больно.
- У малыша небольшой понос на протяжении более 2 недель.
- Ребенок не хочет ни есть, ни пить.
На что обратить внимание
- Нет ли признаков обезвоживания? (см. ниже)
- Нормально ли ребенок писает?
- Как часто он какает и какая консистенция кала?
- Не менялся ли рацион малыша?
- Есть ли у него температура?
Как поить и кормить ребенка при поносе
- Если понос не слишком сильный (малыш какает реже 6–8 раз в день), вы можете не менять его рацион.
- При остром поносе (особенно если параллельно у ребенка рвота) дайте кишечнику малыша отдохнуть и не кормите его смесью и прикормом в течение суток. Постарайтесь при этом продолжить кормление грудью.
- В течение этих 24 часов поите малыша грудным молоком и электролитными растворами небольшими порциями, чтобы он мог утолить жажду и не заработал обезвоживание. (Не давайте ребенку соки и кипяченое обезжиренное молоко.) Не заставляйте его пить и не придерживайтесь строгой диеты дольше нужного — обычно хватает суток.
- Через сутки, если малыш уже ест прикорм, вы можете давать ему рис, яблочное пюре, груши, бананы, пресное печенье, поджаренный хлеб, фруктовое желе и каши. Если кормите смесью, попробуйте на время перейти на соевую смесь. При диарее разрушаются энзимы, которые помогают нормально переваривать лактозу.
- На третий день можете вернуться к обычному рациону.
- Намажьте кожу под подгузником оксидом цинка или любым другим защитным кремом.
- Не пользуйтесь препаратами от диареи, которые продаются без рецепта. Они могут ухудшить состояние ребенка.
- Возможно, врач назначит прием пребиотиков (натуральных продуктов, которые обеспечивают рост нормальной флоры кишечника) или пробиотиков («полезных» бактерий).