Пищевая аллергия и глисты
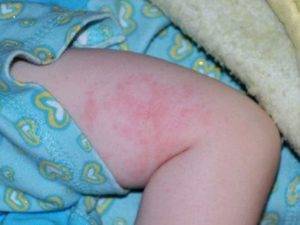
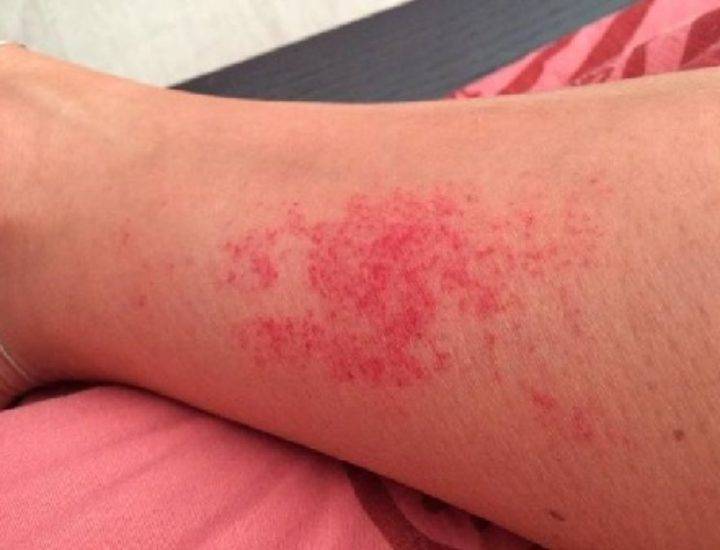
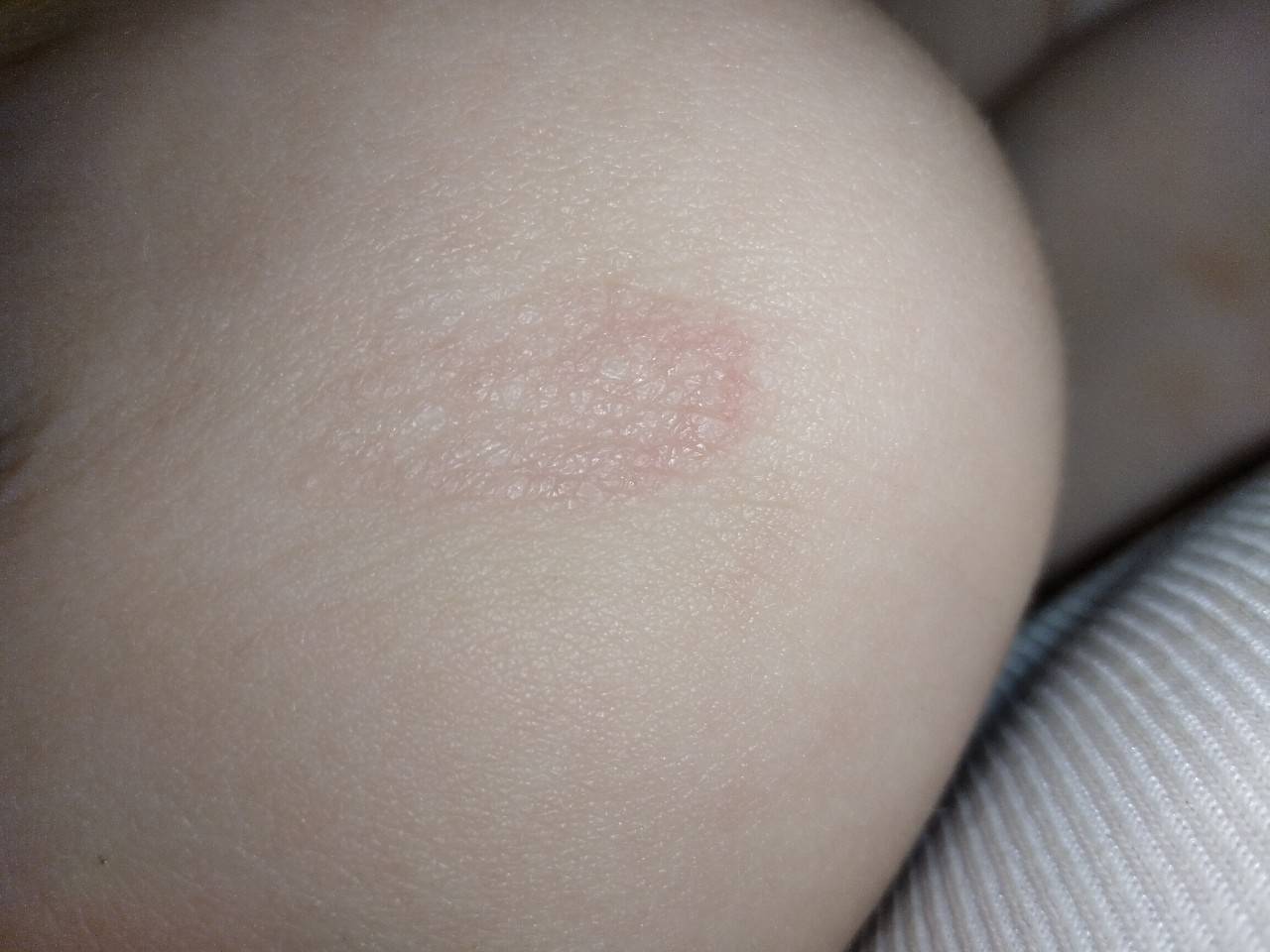
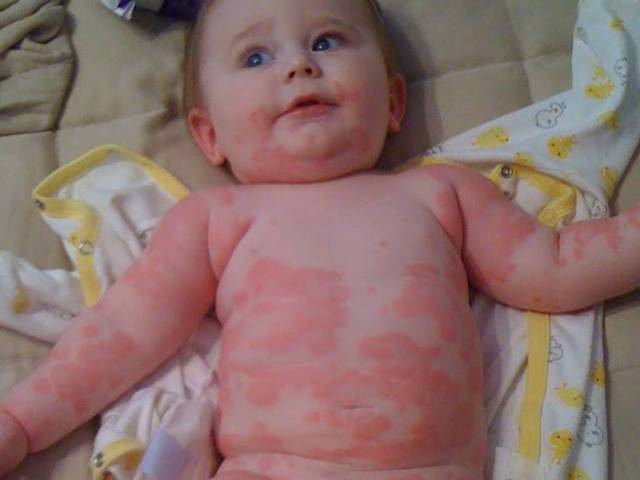
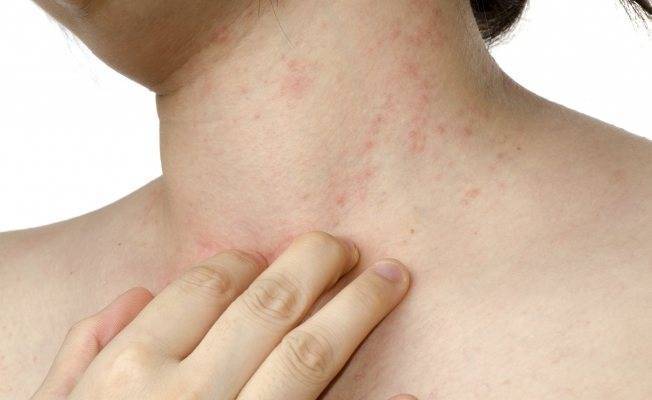
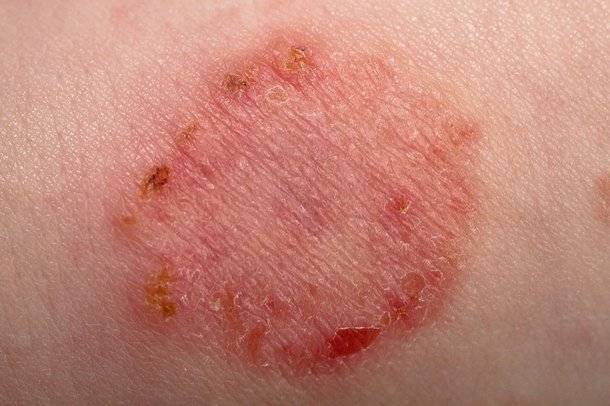
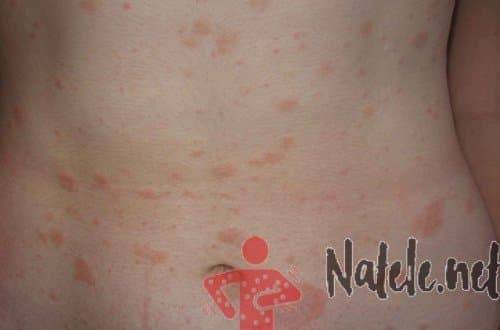
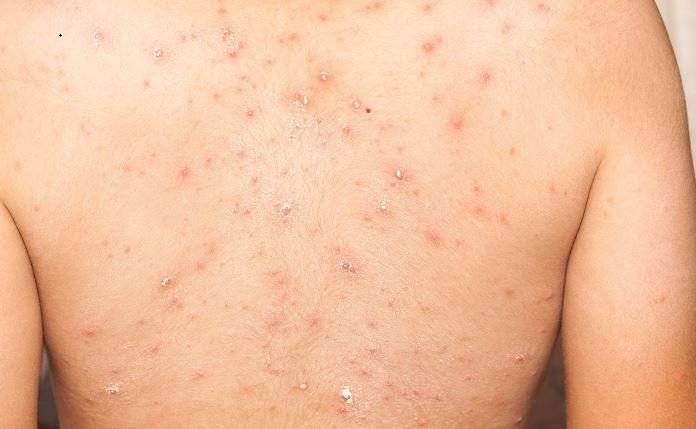
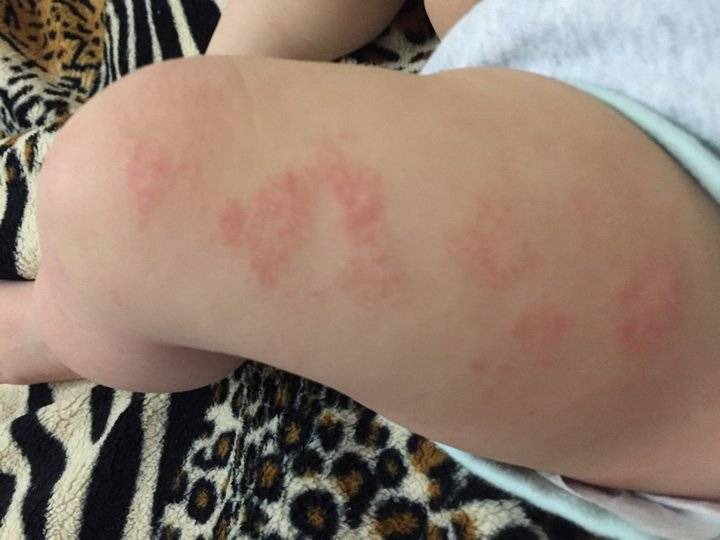
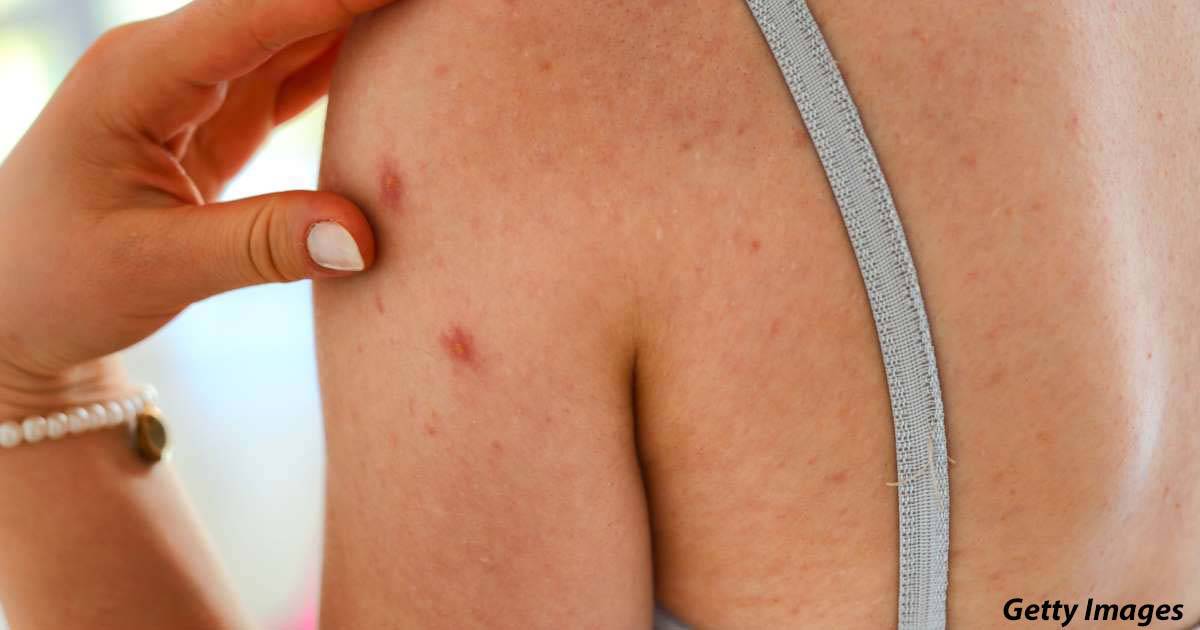
Большую неприятность вызывают глисты. Чтобы избежать появления этих паразитов, дважды в год нужно проводить профилактику. Заболевания, которые могут вызвать глисты, многообразны и могут проявляться по-разному, в том числе и в виде сыпи на теле. Причиной появления глистов является несоблюдение правил гигиены и домашние животные. Грязные руки, немытые овощи и фрукты, чаще всего, приводят к появлению глистов. Чтобы защитить малыша от данной опасности, тщательно следите за гигиеной и регулярно обрабатывайте домашних животных от глистов.

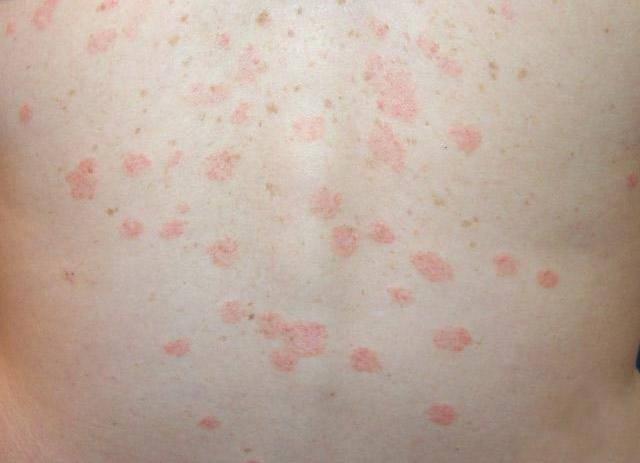
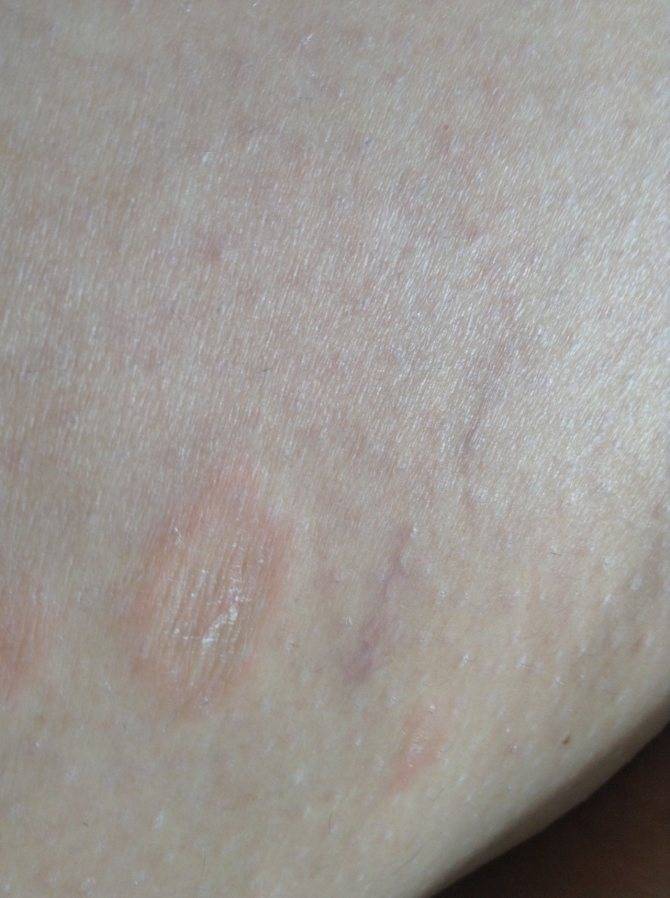
Среди первичных симптомов заражения глистами выделяют плохой аппетит, усталость и слабость, скрип зубами во время сна. При отсутствии лечения периодически появляется аллергическая реакция, кашель и даже бронхит. Высыпания при заражении глистами бывают в виде шершавых пятнышек. Обязательно обратитесь к врачу, чтобы правильно поставить диагноз и назначить лечение!
Особенности детской кожи
Кожа младенца существенно отличается от кожи его родителей. Она более ранима, нежна. Потовые железы в первый год жизни развиты недостаточно, а потому отдавать лишнее тепло ребенку приходится через легочное дыхание. Если при этом малышу приходится дышать слишком сухим воздухом, или он живет в комнате, где все время, стараниями мамы и бабушки, жарко, то нагрузка на незрелые потовые железы вырастает, и кожа портится.
Роговой слой (самый верхний) у детской кожи хорошо снабжается кровью, поэтому любые царапинки на малыше заживают быстрее, чем на взрослом. Однако тонкий и неплотно соединенный с другими кожными слоями роговой слой создает благоприятные условия для раздражения и травм.
Новорождённые имеют очень тонкую легкоранимую кожу, которая очень быстро теряет тепло. Она также имеет недостаточный уровень pH до определённого момента, что вызывает различные микробные заболевания.
Помимо этого, у грудничков очень низкая концентрация меланина – пигмента, защищающего от ультрафиолетовых лучей.
Толщина детской кожи становится близкой ко взрослым параметрам только к 7 годам.
Эпидермис – важнейшая часть человеческого тела, выполняет следующие функции:
- Защитную. У новорождённых это качество слабо выражено, поэтому их кожа часто воспаляется и повреждается.
- Дыхательную. Кожный покров поглощает кислород и эвакуирует углекислый газ. Интенсивность кожного дыхания у младенцев намного сильнее, нежели у взрослых.
- Чувствительную. Рецепторы, воспринимающие раздражение, локализованы именно в коже. У грудничков самыми чувствительными частями тела являются руки, лицо и подошвы ножек.
- Терморегуляционную. Эпидермис отдаёт тепло и испаряет пот. У малышей терморегуляция несовершенна, поэтому они быстро перегреваются и переохлаждаются.
- Иммунную. Кожа включает клетки, осуществляющие многие иммунные реакции.
Развитие сухих пятен на коже
Пятнышко – участок кожи, на котором привычная телесная окраска изменяется. Дерматологи относят пятна к высыпаниям, различают врожденные и приобретенные, сосудистые и пигментные.
Цвет у этих дефектов может быть различным:
- красный;
- розовый;
- белый;
- темный (чаще всего коричневый).
Поверхность пятен может быть гладкой (с матовым блеском), шершавой, папулообразной.
Образоваться сухие участки кожи на теле могут независимо от возраста и на любой его части:
- спине;
- нижних конечностях;
- руках (кожные покровы здесь чаще всего страдают от сухости);
- животе;
- лице (они могут служить причиной формирования многочисленных комплексов);
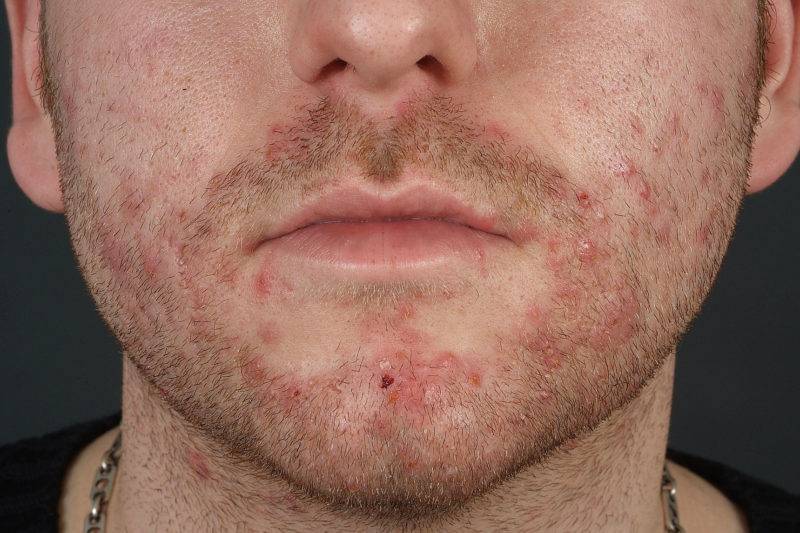
Пятна на лице больше всего расстраивают пациентов
в интимных зонах.
Очень часто встречаются так называемые «старческие пятна» у людей пожилого возраста, у грудничков появление сухих высыпаний на коже – практически рядовое явление.
Важно! Довольно часто пятна на эпидермисе могут появиться и исчезнуть незаметно для человека, иногда они проходят сами по себе. Однако некоторые люди сильно паникуют по поводу данных кожных дефектов, чем усугубляют вред для организма
Кожные болезни, при которых появляются шершавые пятна
У каждого заболевания имеются характерные симптомы. Если вы будете их знать, то сможете самостоятельно поставить предварительный диагноз. Однако подтвердить его и назначить лечение должен врач.
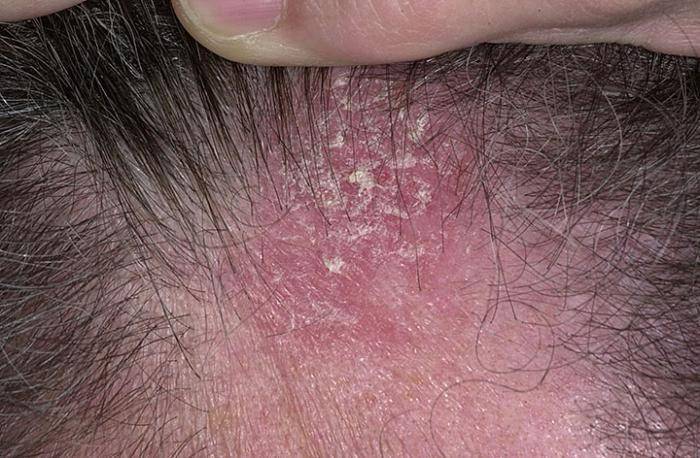
Экссудативный диатез
На первом этапе заболевания изменения затрагивают кожу головы, где вы замечаете себорейные чешуйки. После болезнь распространяется по телу, появляются опрелости, от которых сложно избавиться. Диатез «атакует» щеки.
При экссудативном диатезе организм сложнее справляется с инфекциями, кожа легче травмируется. У грудных детей болезнь появляется от неподходящей смеси, раннего прикорма. Сыпь проявляется в качестве аллергической реакции
Важно своевременно понять, что провоцирует заболевание, чтобы оно не стало хроническим
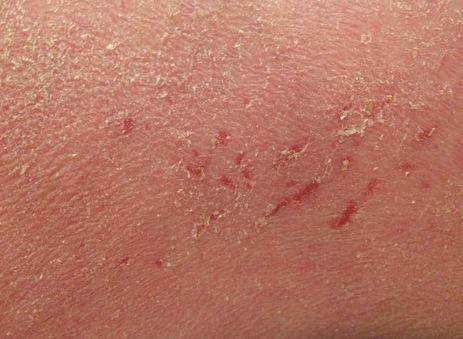
Контактный дерматит
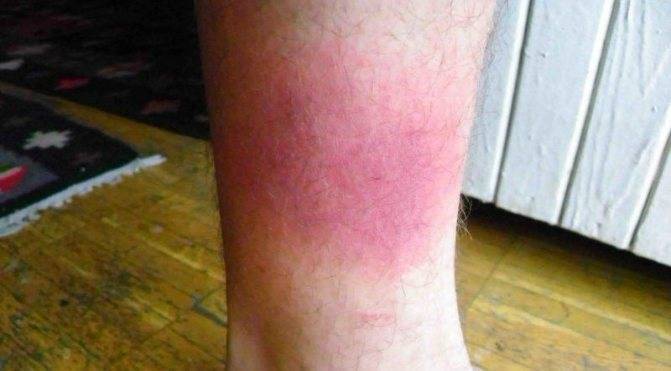
Контактный дерматит – воспалительный процесс, поражающий кожу. Шершавые пятна при этом появляются от воздействия внешнего раздражителя – косметического средства, одежды, выстиранной «не тем» порошком или состоящей из некачественного материала.
Контактный дерматит – это красные корочки, которые появляются в местах контакта тела с аллергеном. Ребенок жалуется на жжение и зуд. Болезнь может поражать конечности и все тело. Ваша задача – своевременно убрать раздражитель.
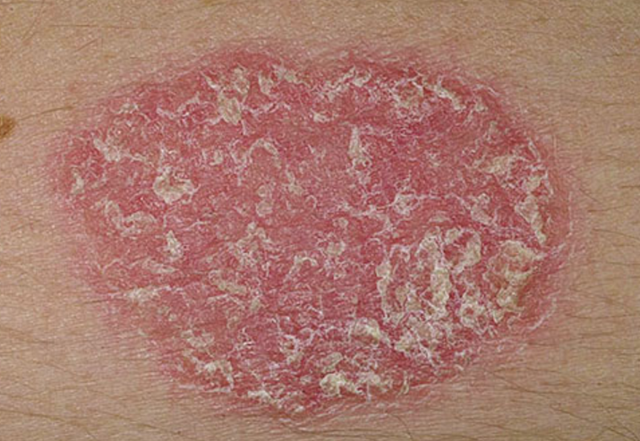
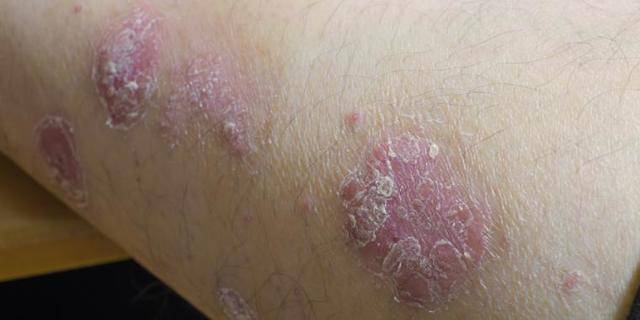
Экзема
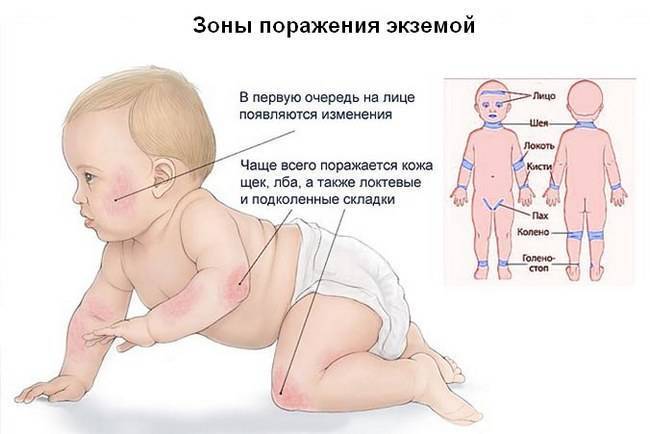
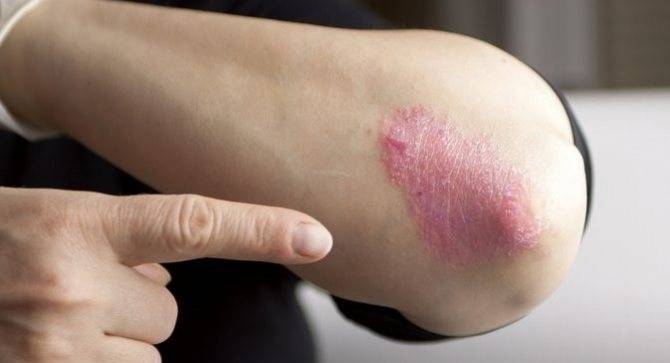
При экземе кожа ребенка сильно зудит. Первые признаки появляются на лице, на ступнях и локтях, после распространяются по телу. Экзема проявляется грубыми бляшками красно-бордовой расцветки. Шершавость остается даже, когда краснота уменьшится. Если ребенок будет расчесывать пораженные места, то на них после выздоровления появится корочка. Как правило, надлежащее лечение убирает болезнь бесследно, реже она становится хронической.
Экзема может провоцироваться аллергенами, появиться на фоне дисбактериоза, заражения гельминтами. Наследственность тоже имеет значение и увеличивает риск развития болезни у ребенка.
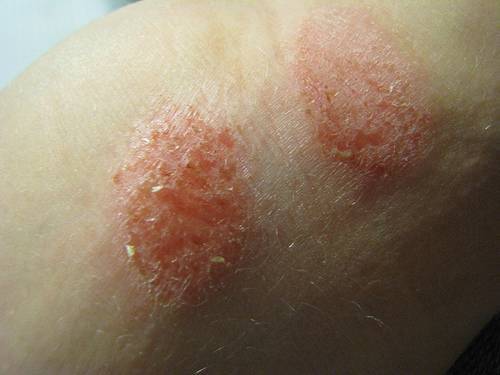
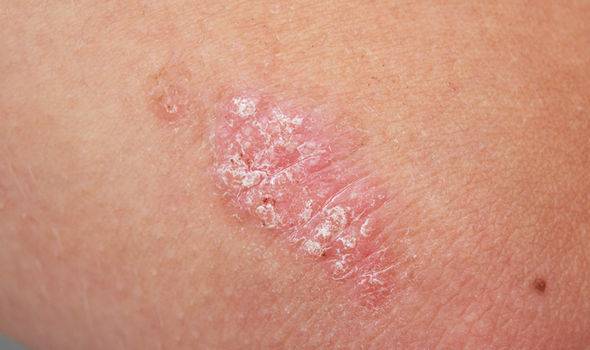
Лишай
Шершавые пятна иногда указывают на лишай. Чаще всего от него страдают дети до 14 лет. Отметьте – нет ли у ребенка следующих признаков заболевания:
- жжение и зуд;
- шелушение;
- нарушенная пигментация кожных покровов.
Лишай (инфекционный дерматоз) может быть вирусного или грибкового происхождения. Различают несколько видов:
- Стригущий – самая частая форма заболевания. Проявляется красными шершавыми пятнами овальной формы. Поражается не только кожа, но и ногти, волосистая часть головы (с возможным частичным выпадением волос). Иногда симптомы появляются не сразу, а лишь спустя несколько недель после начала болезни.
- Розовый – начинается с одного шершавого пятна розового цвета до 5 см в диаметре. Через неделю пятен становится много, они шелушатся в центре, по краям имеют темную гладкую кайму. Чаще всего лишай поражает складки кожи.
- Отрубевидный – локализуется обычно на верхней половине тела и на волосистой части головы. Выглядит как розово-желтые или желто-коричневые чешуйчатые пятна.
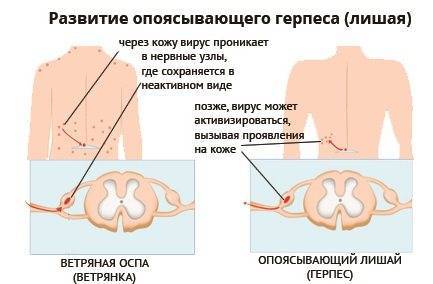
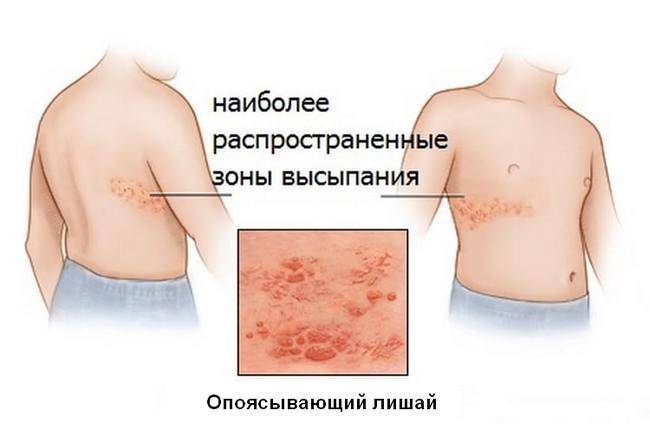
- Опоясывающий – чаще всего появляется у детей в возрасте после 10 лет, перенесших ветряную оспу. В фазе перед заболеванием ребенок жалуется на жжение, чувство онемения кожи, общее недомогание. Через некоторое время на кожных покровах, где ощущалось жжение и онемение, появляются небольшие бляшки. Иногда они бывают с жидкостью внутри. Через несколько дней бляшки превратятся в корочки. При опоясывающем лишае бывает повышенная температура.
- Красный плоский – редкая форма заболевания. Выглядит как сыпь из узелков синего или красного цвета. Болезнь поражает кожу в подмышках, паховых впадинах, на внутренней поверхности бедра, запястье.
Рекомендации по уходу
Оптимальная температура воздуха в детской комнате не должна превышать 22 градуса – более высокие значения ведут к высушиванию воздуха. Помещение, где находится малыш, да и весь дом, должны содержаться в чистоте: несколько раз в неделю делайте влажную уборку.
В зимний период пользуйтесь увлажнителем воздуха, если такового не имеется, развешивайте на батареи мокрые полотенца. Стирайте вещи малыша только качественным детским порошком, и всегда проглаживайте их с обеих сторон.
Приобретайте детские предметы гардероба только из натуральных тканей, синтетическая одежда вызывает раздражение кожи.
Кожа на ягодицах и в области паха должна вымываться после каждой смены подгузника, не используя мыла. Чтобы эпидермис не начал сохнуть и шелушится, смазывайте попку кремом под подгузник. Также можно пользоваться присыпкой, но не одновременно с кремом.
Лишай
Лишай – грибок, который появляется из-за пребывания в жарких странах, при контакте с больным человеком или бездомными животными. Пятна сначала розовые, затем желтые и коричневые, появляются на плечах и груди, животе и спине. Наблюдается шелушение. Для лечения используют противогрибковые препараты, назначенные специалистом.
Существует несколько видов лишая. Самым безобидным считается розовый. Он редко появляется у детей младше 10 лет и выглядит в виде пятнышек диаметром до двух сантиметров розового цвета с четкими яркими краями. Лечение не требуется, проходит самостоятельно в течение месяца.
Еще один вид – чешуйчатый лишай или псориаз. Он встречается в подростковом возрасте у девушек и юношей старше 16 лет. Это хроническое наследственное заболевание, которое появляется в виде шелушащихся и зудящих пятен. Они могут быть бесцветными, красными или розовыми. В данном случае используют комплексное лечение противовоспалительными и антигистаминными препаратами.

Чтобы избежать перечисленных выше проблем и заболеваний, нужно тщательно следить за самочувствием и уходом маленького ребенка. Кроме того, следует выполнять ряд профилактических мер.
Атопический дерматит
Заболевание, причиной развития своей имеющее генетическую обусловленность в сочетании с избыточной аллергизацией организма (ввиду реакции на пищу, медикаменты и иное), наравне с общими чертами проявляет себя преобладанием того или иного синдрома в зависимости от возраста ребёнка.
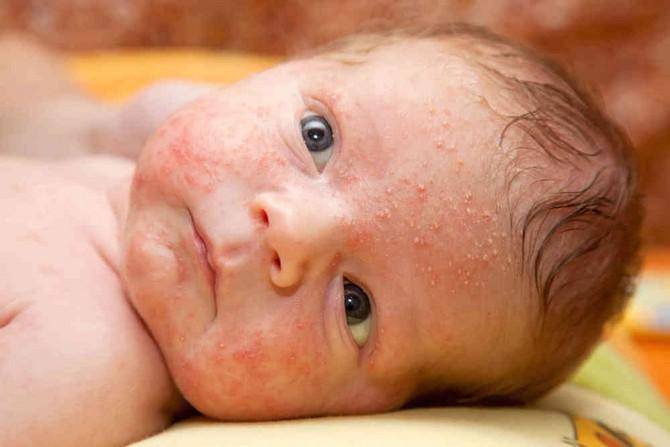
Так, в младенческий период развития для болезни типичным признаком является наличие на лице характерных участков-бляшек интенсивно красной окраски с желтоватым оттенком, блестящих вначале ввиду мокнутия их поверхности, а затем поделенных на отдельные сегменты – узкие полосы множеством радиально проходящих мелких бороздок, подобных поверхностным морщинам (см. фото).
Красным лицо становится ввиду наличия существующих одновременно с бляшками других элементов сыпи, имеющих вид волдырей, папул, везикул с прозрачным содержимым.
По истечении 18-ти месяцев характер высыпаний меняется. Помимо меньшей отечности, они уплотняются, становятся мельче, исчезая с лица и размещаясь теперь на сгибах суставов (лучезапястных, коленных, локтевых), имея характер очагов – участков огрубения кожи в виде зудящих шелушащихся пятен буроватой окраски с выраженным кожным рисунком.
С вхождением в пубертатный возраст (началом взрослого этапа заболевания) уплотнения кожи на поверхности лица и других частях тела (верхних конечностях, туловища, а также шеи), истончившись, перестают отличаться цветом от окраски окружающих областей либо приобретают вид умеренно зудящих очаговых участков огрубения кожи розовато-лиловатого оттенка.
Методы лечения
Перед принятием каких-либо мер по борьбе с новообразованиями, необходимо посетить врача и уточнить причину развития недуга. Чаще всего диагностика заключается в визуальном осмотре, взятии крови для анализов и соскоба для лабораторного исследования чешуек под микроскопом.
Независимо от того, какие пятна вас беспокоят — белые, красные или темные, все способы лечения можно разделить на несколько групп.

При аллергической реакции чаще всего пациент жалуется на красные пятна. В таком случае первым делом нужно устранить влияние аллергена и принять антигистаминный препарат.
Если вы подверглись воздействию солнца, нужно обеспечить коже защиту от ультрафиолета и позаботиться о заживлении ожогов. Зимой приоритетом становится правильное питание, прием витаминов и защита от морозов и сухого воздуха.
Темные участки чаще всего требуют повышенного внимания и питания, например, с помощью ухаживающих кремов и витаминных сывороток. Коричневые области нужно обрабатывать дополнительно солнцезащитными средствами.
Белые грибковые высыпания нужно лечить с помощью аптечных препаратов. При серьезных дерматологических и аутоиммунных проблемах может потребоваться проведение физиотерапии.
Что делать если сухие пятна сильно чешутся? Ни в коем случае не трогайте их руками. Можно нанести гель против зуда. При расчесывании есть риск усугубить ситуацию.
По своей коже, как по рентгеновскому экрану, можно наблюдать все болезненные изменения, происходящие в организме. Всякое нарушение функциональности наших органов прописывается организмом на коже в виде пятен, иных сигналов, свидетельствующих об озабоченности организма состоянием нашего здоровья. В таком случае, осознав свою беспомощность в прочтении этих кожных иероглифов, необходимо идти к врачу, который должен расшифровать эти сообщения и определить первопричину – гнездящееся в нас заболевание.
Почему появляются шелушащиеся пятна у ребенка?
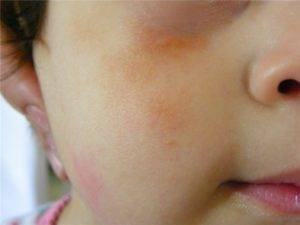
Пятна ‒ элементы, возникающие на коже, но не выступающие над ее поверхностью. У малышей на коже довольно часто появляются пятнышки. Шелушащиеся пятна у ребенка могут образоваться в результате определенных нарушений в питании, при неправильном уходе за чувствительной кожей или при наличии некоторых заболеваний. Они могут иметь самые различные размеры и разнообразный окрас.
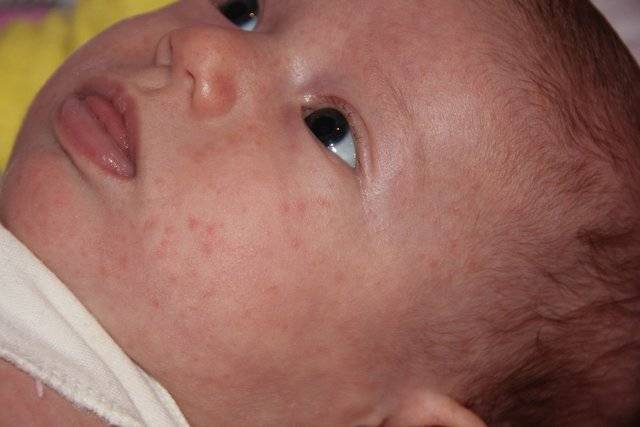
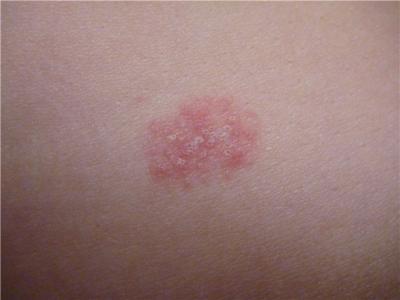
К примеру, красные шелушащиеся пятна у ребенка называются «розеолами». Изменение окраса пятна зависит от степени поражения кожи и тяжести болезни.
Родители должны как можно скорее найти причину появления пятен и принять меры для их устранения.
Сегодня мы поговорим о возможных причинах появления шелушащихся пятен у ребенка, дадим рекомендации, как можно уменьшить дискомфорт и облегчить течение болезни.
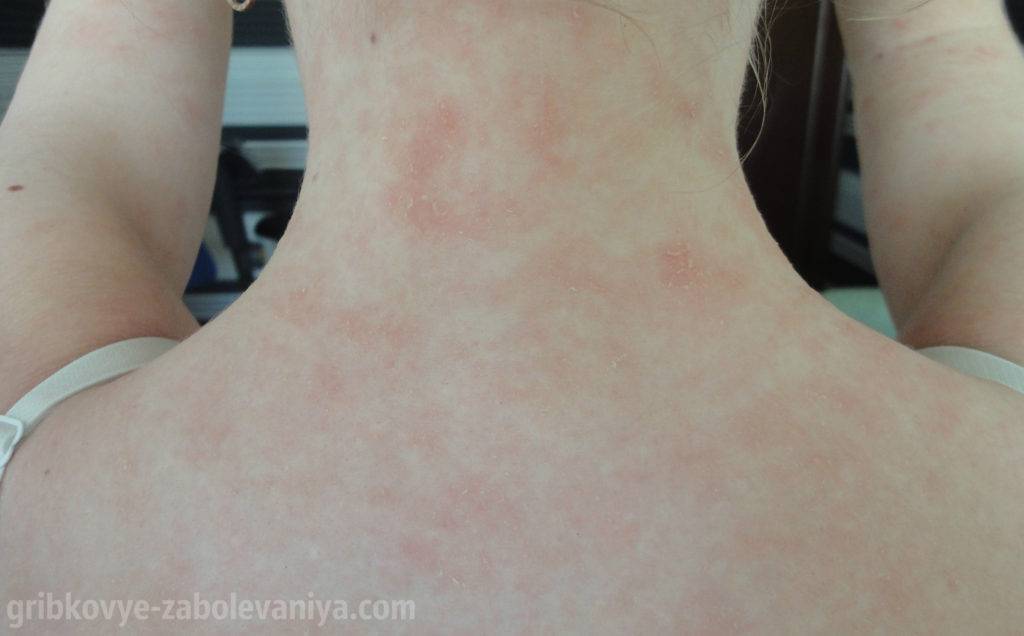
Красные шелушащиеся пятна у ребенка ‒ причины
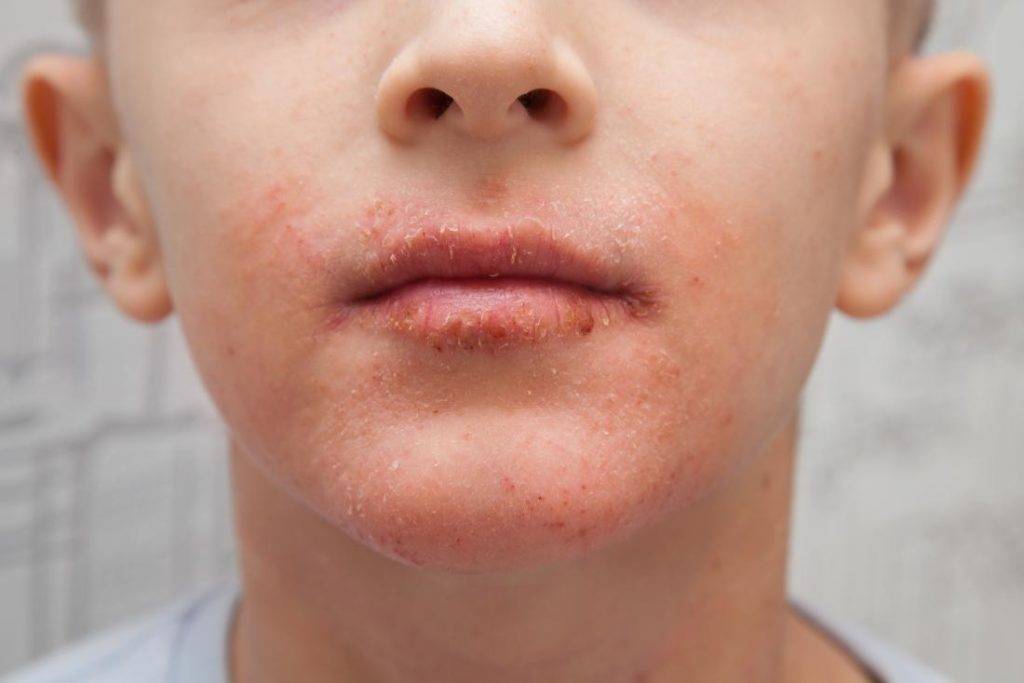
Дерматит ‒ наиболее распространенная аллергическая реакция среди детей до пяти лет. Он проявляется шелушащимися пятнами на лице ребенка. При длительном воздействии аллергена шершавые пятнышки распространяются по всему телу, отекают и чешутся.
Медики выделяются два типа дерматита:
- контактный ‒ развивается при длительном соприкосновении нежной кожи малыша с одеждой, подгузниками или бельем;
- пищевой ‒ спровоцирован определенными продуктами, c которыми не «справляется» детский организм.
В процессе дальнейшего развития малыша все органы смогут надежно защищать организм от аллергенов. Ну а до этого времени шелушащиеся пятна на лице ребенка или других частях тела будут сигнализировать родителям о перегрузке детского организма.
Причины появления розовых шелушащихся пятен у ребенка
Появление розовых шелушащихся пятен у ребенка родители не должны игнорировать, так как при отсутствии своевременного лечения могут быть печальные последствия.
Дерматологи выделяют следующие причины появления пятнышек розового цвета на детской коже:
- аллергические реакции;
- заболевания внутренних органов;
- несбалансированное питание;
- инфекционные болезни;
- эмоциональные потрясения и стрессы.
Существует множество недугов, которые сопровождаются появлением розовых или красных шелушащихся пятен у ребенка. Опишем наиболее распространенные:
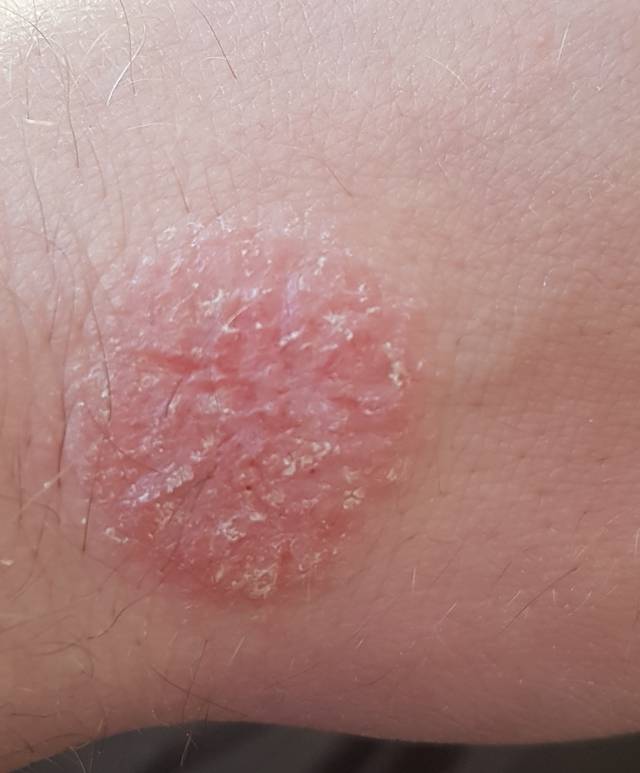
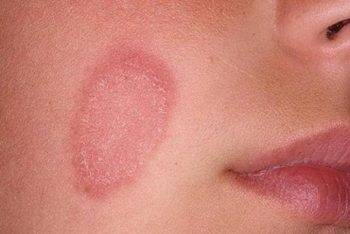
- Розовый лишай ‒ кожное заболевание, при котором появляются розовые шелушащиеся пятнышки. Излюбленные места локализации ‒ плечи, бедра, спина и боковая поверхность туловища. Если ребенок расчесывает воспаленные участки, на коже могут оставаться шрамы.
- Атопический дерматит ‒ на коже появляются шелушащиеся пятна с неровными краями. Точную причину развития болезни может определить врач после проведения специальной пробы на определение аллергена.
- Себорейная экзема ‒ болезнь кожи, которая может протекать в хронической или острой форме.
- Стригущий лишай ‒ инфекционное кожное заболевание, при котором на теле у ребенка появляются многочисленные розовые пятна, каждое из которых очерчено красным ободком. Передается при контакте с больным или через личные вещи инфицированного человека.
- Экзема ‒ на коже образуются шершавые пятна, которые со временем исчезают, а потом появляются снова. При запущенной форме болезни появляется сильный зуд и корочки на пораженных участках кожи. У грудничков экзема появляется на щеках, а затем может распространиться по всему телу. У более взрослых детей такие пятна образуются в области локтевых или коленных суставов.
Если вы заметили, что красные шелушащиеся пятна у ребенка появились после запора, то, скорее всего, причина в неправильной работе кишечника.
Лечение шелушащихся пятен
Конечно, при выборе метода лечения обязательно надо учитывать причину появления шелушащихся пятен у ребенка, однако есть общие советы медиков, которые облегчат течение болезни:
- пересмотреть рацион питания крохи и исключить продукты, которые могут вызвать аллергическую реакцию;
- одевать ребенка в одежду из натуральных тканей (хлопок, лен);
- стирать детское постельное белье и одежду детским порошком или мылом без ароматизаторов и отдушек;
- использовать качественную гипоаллергенную косметику по уходу за кожей малыша.
Если после соблюдения вышеперечисленных рекомендаций шероховатость и покраснение не проходят, надо обязательно обратиться к врачу. Для увлажнения кожи можно применять крема, ванночки и масла.
Противовоспалительные мази и лекарственные препараты можно использовать только в том случае, если их назначил педиатр. Любые шаги по устранению пятен нужно обсуждать с врачом.
Самолечение очень опасно, так как на пораженной коже могут появиться мелкие ранки, а в этом случае высок риск инфекционного заражения.
Все о дерматозах
Это название, общее для целой группы заболеваний, основанием для которых служит развитие в коже преимущественно аллергических реакций, проявляющихся сходными признаками:
- отеком;
- зудом;
- гиперемией (покраснением);
- расстройством трофики (питания тканей) в зоне поражения.
Ввиду существования внутренних причин указанные изменения сохраняются годами и десятками лет с характерной особенностью поведения: либо очаги поражения возникают на новых местах с исчезновением в первоначальных, либо патологические очаги, раз возникнув, сохраняются в пределах одних и тех же областей, и заболевание характеризуется исключительно углублением и нарастанием интенсивности перерождения тканей (без образования новых очагов).
Поскольку грань перехода одного процесса в другой определить не представляется возможным, понятия «дерматоз» и «дерматит» в клинике часто смешиваются, отличия же могут прокомментировать лишь узкие специалисты (гистологи) на основании изменений в строении тканей.
К так называемым зудящим поражениям кожи – дерматозам (нейродерматозам) относятся случаи:
- дерматитов;
- почесухи (пруриго);
- крапивницы;
- экземы;
- полиморфной экссудативной эритемы.
В свою очередь, дерматиты подразделяются на категории:
- атопический;
- простой контактный (или артифициальный);
- аллергический контактный;
- токсико-аллергический (или токсидермия).
Почесуха также подразделяется на:
- детскую;
- взрослую;
- узловатую.
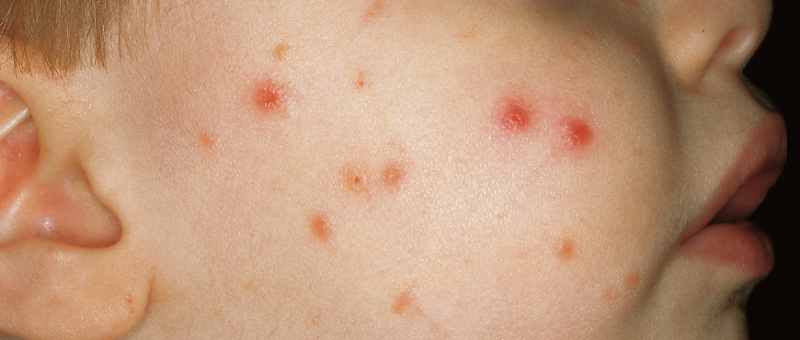
Детская почесуха
Еще более богатой вариантами является классификация экземы с существованием форм:
- микробной;
- варикозной;
- себорейной;
- профессиональной;
- дисгидротической (с образованием серозных «колодцев»);
- мозолевидной (или тилотической – роговой);
- сикозиформной;
- детской.
Вариантами крапивницы являются формы:
- остро развивающийся ограниченный отек (или отек Квинке);
- хроническая крапивница (подразделяющаяся на рецидивирующую и папулезную стойкую);
- солнечная.
Причины образования сухих пятен
Сухие бляшки на коже у взрослых и детей могут появляться по разным причинам, как внутренним, так и внешним, это:
- перепроизводство в организме пигмента меланина;
- заболевания нервной системы и патологии в области эндокринной;
- паразитическая инвазия (обычно глистная);
- дисфункции органов пищеварения и половой системы;
- грибковые заболевания, например, лишай (как правило, грибок начинает распространяться со стоп на ногах);
- варикоз;
- укусы насекомых, сопровождаемые аллергическими реакциями;
- неблагоприятные воздействия окружающей среды: холодный и сухой воздух, ветер, мороз, агрессивная бытовая химия (чаще всего страдают верхние конечности);
- авитаминоз, неправильное и неполноценное питание;
- кожные заболевания (экзема, дерматит, псориаз и другие);
Дополнительная информация. В этих случаях появления сухая кожа в области пятен может трескаться, грубеть, шелушиться и зудеть.
- психологический дискомфорт, психоэмоциональные потрясения и частые стрессы;
- кожные онкологические заболевания (меланомы, базалиомы и другие);
- вирусные инфекции.
Сухие пятна белого цвета
Наиболее часто встречающейся причиной их появления является воздействие прямых ультрафиолетовых лучей. Так, белые пятна на лице после загара являются следствием пересушивания эпидермиса.
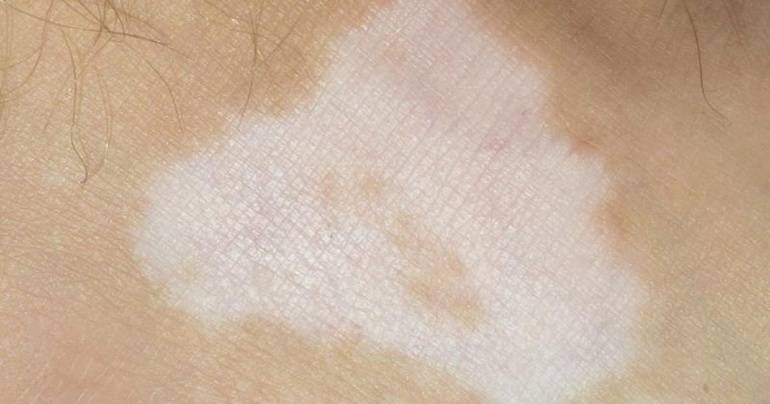
Белые сухие пятна на кожном покрове
Помимо любителей загорать, белые сухие островки на коже могут появляться у больных ветилиго – болезнью, связанной с нарушением производства меланина в организме. Грибковые поражения в виде лишаев также являются причиной белых пятен на разных частях тела. Такие отметины имеют четкие границы, внутри которых кожа может чесаться и шелушиться.
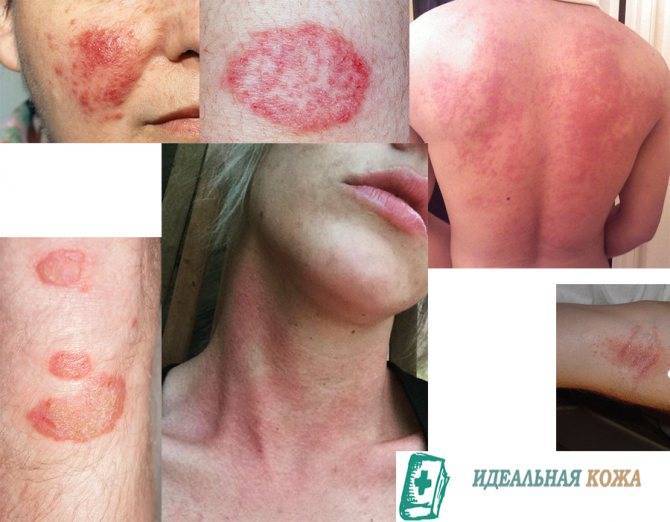
Сухие пятна красного цвета
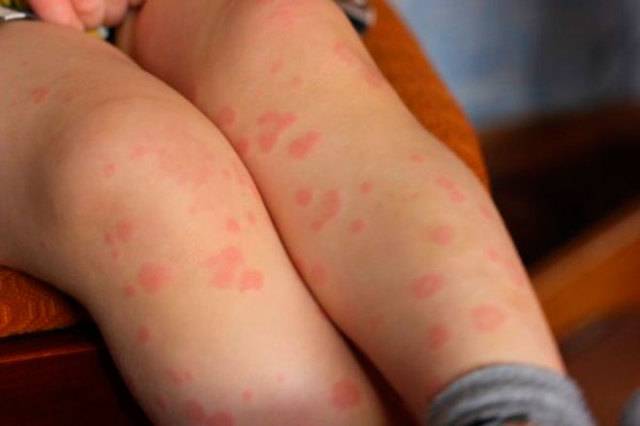
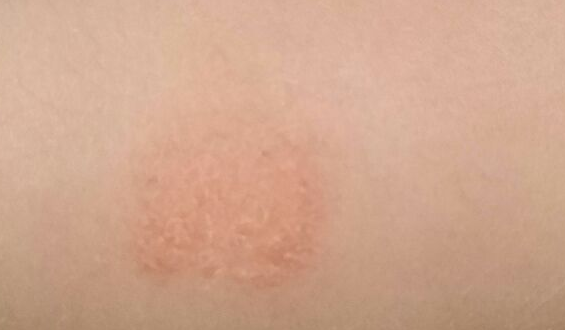
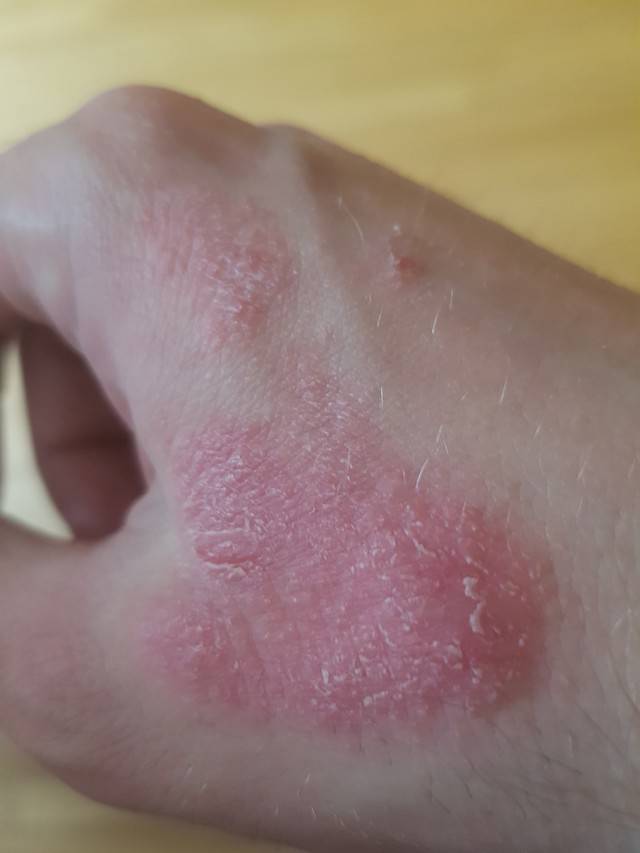
Дерматологи часто сталкиваются с розовыми или красными сухими пятнами на коже у детей и взрослых, которые начинаются как небольшая красная сыпь, потом, захватывая обширные участки эпидермиса, сливаются в уродливые бляшки.
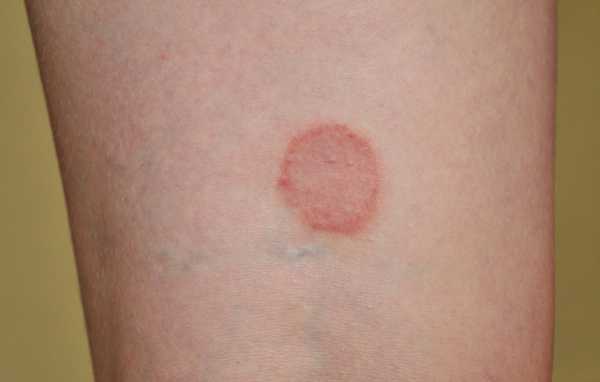
Красное сухое пятно на коже
Так проявляется ряд дерматологических заболеваний:
- некоторые разновидности дерматозов;
- псориаз;
- экзема, нейродермит;
- опоясывающий лишай (провоцируемый сильным стрессом или нервным срывом).
После интенсивного загара сухой участок кожи также может покраснеть и покрыться пятнами. Такую же реакцию чувствительный эпидермис выдает на чрезмерно холодный или жаркий воздух, сильный ветер.
Аллергены различного происхождения также могут привести к возникновению красных (розовых) бляшек, которые, помимо сухости, будут краснеть, зудеть и чесаться. Причиной появления сухих участков кожи с таким окрасом может быть вирусная инфекция.
Сухие пятна темного цвета
Порядка 80 процентов пациенток с сухими пятнами на кожи имеют темную окраску этих бляшек. Довольно часто это всего лишь безобидные веснушки, которые обильно проявляются в летний период, или родинки, не доставляющие никакого дискомфорта. Однако небольшое темное образование может оказаться предвестником тяжелого заболевания (порой онкологического), которое следует немедленно начинать лечить.

Темные сухие пятна
Часто темные (большей частью коричневые) области с сухой кожей появляются на шее, они могут разниться по размерам и причинам возникновения. Их необходимо как можно раньше диагностировать, чтобы избежать угрозы здоровью.
Обратите внимание! У беременных женщин в результате мощной гормональной перестройки иногда появляются темные зоны по всему телу, которые приходят в норму после родов, поэтому отдельного лечения не требуется
Не менее важно и то, что зачастую темные пятна на шее образуются из-за чувствительности кожи к внешним воздействиям. Их наличие указывает на то, что организм человека слабеет
Их наличие указывает на то, что организм человека слабеет
Не менее важно и то, что зачастую темные пятна на шее образуются из-за чувствительности кожи к внешним воздействиям. Их наличие указывает на то, что организм человека слабеет
Процесс увядания кожи у многих людей сопровождается возникновением коричневых пятнышек на коже, называемых еще «старческими», преимущественно на внешних сторонах ладоней. Лечению они не поддаются.
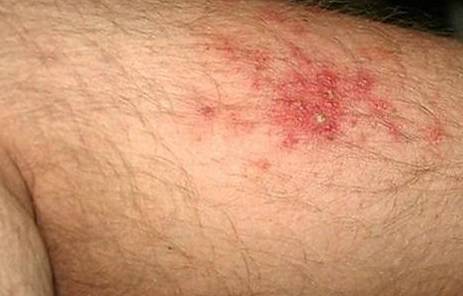
Опоясывающий лишай
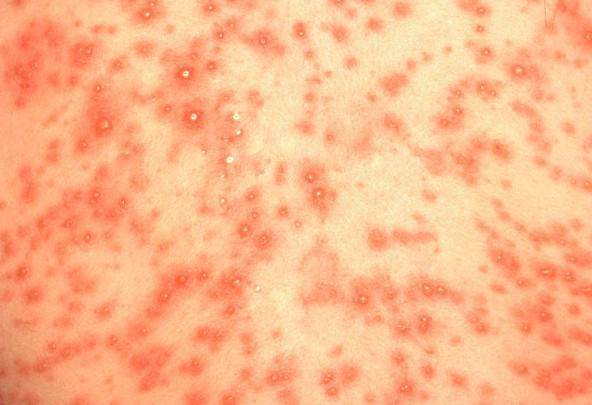
Возбудителем данной разновидности лишая является вирус герпеса
Важно знать, что опоясывающий лишай оказывает негативное влияние не только на кожные покровы, но и на нервную систему. В медицине этот лишай считается заразным инфекционным заболеванием
Его можно обнаружить на следующих участках тела: гениталии, ягодицы, нижние конечности, верхние конечности, лицо, ребра, нижняя челюсть, затылок, шея и лоб. Опоясывающий лишай невозможно не заметить, к его симптомам относятся:
- боль в месте поражения;
- жжение;
- слабость;
- головная боль;
- озноб;
- увеличение лимфатических узлов.
Вирус, который вызывает заболевание, уже находится в нашем организме, если ранее переболеть ветряной оспой. Иммунная система держит его под контролем, вырабатывая небольшое количество антител. Если есть нарушения в работе защитного барьера, то спящий вирус активизируется. Можно сказать, что опоясывающий лишай — это форма ветряной оспы.
Каковы причины появления болезни? Этот вопрос подробно рассмотрен в таблице.
Характеристика | |
Пожилой возраст | Объяснение очень простое. Когда человек переступает рубеж в 50-60 лет, происходит естественное снижение иммунитета. Риск заболеть опоясывающим лишаем увеличивается во много раз. Статистика указывает, что с данной проблемой к врачам обращается более пяти процентов пенсионеров. Самый пик заболеваний приходится на осень и весну. |
Нарушения работы иммунной системы | Сюда относятся следующие заболевания: различные болезни крови, недостаточность иммунитета, онкология, ВИЧ, сахарный диабет. Кроме данных заболеваний причинами могут стать тяжелые травмы. |
Лечение сводится к приему препаратов «Ацикловир», «Валацикловир», «Фамцикловир». Если человека лишай не беспокоит, то лечение врач не назначает. Легкая форма проходит самостоятельно в течение двух недель, однако консультация специалиста необходима.
На руках и на теле
Чаще всего перечисленные выше состояния проявляются не только на лице, но и на теле крохи. Так, те же гемангиомы или симптомы аллергии могут локализоваться и на спине крохи, и на его ручках либо животе. Но, кроме того, красные пятна в этих участках могут являться:
- Потницей. Если малыш постоянно перегревается, его кожа страдает. Поначалу на ней появляется мелкая точечная кристаллическая сыпь — практически прозрачная или немного красноватая, после пострадавшие участки становятся ярче и выглядят немного отечными. Потница может локализоваться в кожных складках и в тех местах, которые подвергаются давлению — на спинке, ягодицах, затылке и пр. Если в случае ее появления ничего не предпринять, можно столкнуться с серьезными дерматологическими проблемами. Поэтому педиатры всего мира рекомендуют не кутать детей и регулярно купать их — такие меры являются лучшей профилактикой потницы и эффективным методом ее лечения.
- Опрелостями. Серьезные, болезненные и крупные опрелости начинаются с небольших красных пятен, появившихся в паховой области, около заднего прохода и на ягодицах. Основная их причина — недостаточно регулярная смена подгузника, которая становится причиной высокой температуры кожи в данном месте, повышенной влажности и трения.
- Лишаем. Чаще всего такой недуг диагностируется у деток, которые уже достаточно активно передвигаются, в том числе и на улице. Но на самом деле, лишай может появиться и у совсем маленького грудного ребенка, например, вследствие контакта с больным человеком или животным. Классический лишай грибковой природы имеет вид красного пятна с четкой границей, которая может выглядеть немного ярче и возвышаться над здоровой кожей. Центральная часть иногда шелушится, но может выглядеть и вполне здоровой. Лишай заразен и требует направленного противогрибкового лечения.
Красные пятна на теле ребенка могут появляться внезапно и исчезать сами по себе. Но даже если такой симптом возник лишь единожды и пропал без следа, стоит обязательно рассказать о нем педиатру.
Лечение аллергических дерматитов
Терапия аллергических дерматитов включает в себя коррекцию питания, устранение аллергена, прием пробиотиков, антигистаминных препаратов и местных средств для устранения симптомов.
Лекарственные препараты назначаются исключительно врачом. Для облегчения зуда и снижения риска проявления вторичных осложнений можно принимать ванны с отваром ромашки или дуба.
Лишаи
Шершавое пятно на теле у ребенка также может говорить о наличии инфекционного дерматоза — лишая.
В местах поражения лишаем наблюдается:
- зуд;
- жжение;
- шелушение;
- нарушение пигментации кожи.
Различают несколько видов инфекционных дерматозов:
- розовый;
- отрубевидный;
- опоясывающий;
- красный плоский;
- стригущий.
Лишаи бывают вирусного и грибкового происхождения и поражают, чаще всего, детей в возрасте до 14 лет.
Розовый лишай первично появляется в виде одного шершавого розового пятна диаметром от 2 до 5 сантиметров, которое называется материнской бляшкой. Спустя неделю появляется множество вторичных высыпаний. В центре пятен наблюдается шелушение. По краям бляшек имеется красная кайма, свободная от шершавости. Излюбленным местом проявления розового лишая являются естественные складки кожи.
Отрубевидный лишай, как правило, поражает волосистую часть головы и верхнюю часть тела. На кожных покровах появляются пятна розового-желтого или желто-коричневого цвета, которые покрыты чешуйками.
Опоясывающий лишай, чаще всего, поражает детей старше 10 лет, которые перенесли ветряную оспу. Перед высыпаниями ребенок может чувствовать недомогание, жжение или онемение в местах, где будут локализоваться будущие высыпания. Также может наблюдаться озноб и повышение температуры. Через сутки после вышеперечисленных симптомов появляются небольшие бляшки, которые могут быть заполнены жидкостью. Спустя несколько дней они подсыхают, образуя на своем месте корочки в виде шершавых пятен.
Красный плоский лишай встречается у детей нечасто. На коже образуются сыпь в виде узелков красного или синюшного цвета. Узелки сливаются, образуя небольшие шершавые пятна, покрытые чешуйками. Локализуется дерматоз на лучезапястных суставах, внутренней поверхности бедер, подмышечных и паховых впадинах.
Стригущий лишай — одна из самых встречаемых форм лишая у детей. Дерматоз грибковой этиологии поражает кожные покровы, волосистую часть головы, реже ногти. Заболевание может проявить себя спустя 1-6 недель после заражения. На покровах образуются овальные, шершавые бляшки красного цвета. При поражении волосистой части головы наблюдаются очаги облысения.
Когда это не болезнь
Сухая шершавая кожа у ребенка может появиться как в результате болезни, так и просто под воздействием внешних факторов: холод, ветер, трение.
Трение
Например, на локтях у ребенка кожа может стать грубой, сморщенной и темной просто потому, что на них часто опираются, лежа смотря телевизор или играя с гаджетами. Такие же грубые коричневые или розоватые сухие шершавые пятна могут появиться на верхней части стопы, если у ребенка есть привычка сидеть, подвернув под себя одну ногу, которая постоянно трется об обивку стула.
Что-то подобное может произойти и с кожей голеней, реже – появиться на бедрах, если носить шерстяные штаны прямо на тело. В этом случае шершавые красные пятнышки выглядят как гусиная кожа. Собственно, это она и есть, раздражение появляется из-за воздействия грубой шерсти на ставшую чувствительной на морозе детскую кожицу (впрочем, подобные проблемы бывают и у взрослых).
Холод, ветер
У детей 7 – 10 лет, которые начинают гулять самостоятельно, могут появиться цыпки на руках: результат воздействия холода, влаги и ветра (чаще всего – при прогулках в мокрых варежках или вообще без варежек). Появляются мелкие шершавые пупырышки на коже, она краснеет, шелушится.
Все эти случаи не требуют вмешательства врача. Достаточно изменить привычки ребенка, чтобы кожа не травмировалась снова и снова, а сами места шелушений смазывать жирным питательным кремом.
- Это может быть отечественный крем для рук с витамином F, синяя Nivea, вазелин.
- Из народных средств – гусиный жир.
- Использовать масла в чистом виде не рекомендуется: любое масло эффективно увлажняет только после пилинга, когда удалены ороговевшие частицы эпидермиса. Подвергать же скрабированию и без того раздраженную чувствительную кожу не стоит, чтобы дополнительно ее не травмировать.
У новорожденного и ребенка до года
В первые две недели жизни сухая шершавая кожа, мелкое шелушение на животе, на боках ребенка может быть вариантом нормы: такое случается примерно у трети малышей. После удаления первородной смазки кожа становится более чувствительной к внешним воздействиям и сухой воздух в помещении (особенно зимой, когда работает центральное отопление) уменьшает количество влаги в коже. Какие-то особые меры здесь не нужны: достаточно регулярно купать малыша (при условии, что пупочная ранка зажила) и после купания смазывать кожу детским маслом или молочком.
Сохнуть и шелушиться кожа здорового малыша может при:
- слишком сухом воздухе в доме,
- избыточном использовании детской присыпки,
- слишком частом купании с мылом или пенкой,
- добавлении в ванну череды, ромашки, коры дуба.
Все это довольно легко обнаружить и устранить.
Пеленочный дерматит
Шершавая кожа на попе у грудного ребенка, может стать проявлением пеленочного дерматита, когда кожа начинает преть из-за избыточной влажности или травмируется подгузником. В этом случае, кроме шелушения на коже, появляются красные отечные участки, которые кажутся более плотными и словно бы возвышаются над поверхностью. Покраснения не имеют четких очертаний, плавно сходят на нет, часто покрыты мелкими папулами (бугорками), которые могут распространяться и за пределы участка покраснения. Когда процесс начинает сходить на нет, краснота исчезает, но остается шелушение, местами шершавая кожа. Пеленочный дерматит всегда ограничен областью подгузника, пятна неравномерные, часто видны «затеки» у резинок.
Такую ситуацию уже трудно назвать вариантом нормы, но и поводов для паники нет. Если принять меры своевременно, не допуская присоединения инфекции, можно справиться с проблемой и без врача. Менять подгузник нужно не реже чем раз в 2 часа. Кожа ребенка должна содержаться в чистоте, при смене подгузника остатки мочи нужно удалить влажными салфетками. Участки воспаления обрабатывают присыпкой с цинком или цинковой мазью. Если проблема ограничивается легкой краснотой и шелушением, можно использовать кремы с заживляющим действием (Бепантен).
Если при регулярном уходе, своевременной смене подгузника, ситуация не меняется в течение 5 дней, нужно обратиться к врачу.
Экзема
Сыпь на теле может появиться и при экземе. Она выглядит как небольшие везикулы, эритемы или папулы, которые наполнены жидкостью. С течением времени они лопаются и выделяют мутную, иногда гнойную жидкость.
Выделяют большое разнообразие разновидностей болезни. Например, при себорейной экземе шелушится кожа, появляются трещины. Также выделяют следующие виды: микробная, истинная, профессиональная, дисгидротическая. Лечение комплексное:
- диета;
- лечение сопутствующих заболеваний;
- ограничение контакта с аллергеном;
- прием противоаллергических препаратов ;
- местное лечение.