Основные причины заболеваний
Для развития гнойно-септических заболеваний огромное значение имеют несколько факторов:
Первый фактор: Фагоцитарная активность значительно снижена, фагоцитоз носит незавершенный характер, у детей пассивный иммунитет в основном связанный с IgG, которые переданы ребенку от матери через плацентарный барьер (для других иммуноглобулинов он непроходим), активный ответ быстро истощается.
Второй фактор: в элиминации бактерий и токсинов из организма принимают участие все внутренние органы выделения (легко возникают гнойные очаги).
Третий фактор: защитные барьеры кожи и слизистых несовершенны: снижена толщина эпидермиса почти на 30% от взрослых, слабо развита базальная мембрана между эпидермисом и дермой, поэтому эпидермис легко отделяется от дермы, слабо развиты защитные функции при растяжении, травме, сжатии, выделяется значительное количество токсинов и продуктов метаболизма.
Бактериальные инфекции у детей в основном протекают с локальными поражениями в первую очередь кожи, конъюнктивы и пупочной ранки, а затем и других органов. Генерализация процесса происходит только при наличии неблагоприятного фона, в настоящее время это в основном при сопутствующем внутриутробном инфицировании или при постнатальном инфицировании особо вирулентными возбудителями или их значительным количеством.
А также влияет:
· недоношенность и незрелость новорожденных, снижение иммунологической реактивности;
· внутриутробная гипоксия, асфиксия, внутричерепная родовая травма, гемолитическая болезнь новорожденных;
· хроническая бактериальная инфекция у беременных, угроза прерывания беременности, преждевременное излитие околоплодных вод, продолжительность родов более 24 часов, воспалительные осложнения у матери в послеродовом периоде;
· хронические очаги инфекции у матери;
· нарушение правил асептики при уходе за ребенком в роддоме и в домашних условиях;
· наличие у новорожденного ребенка входных ворот инфекции (поражение кожи и слизистых, пупочной ранки и пр.);
· позднее прикладывание ребенка к груди;
· инфицирование новорожденного высоковирулентными штаммами инфекции (особенно, госпитальными).
Возбудители инфекции:
· стафилококки;
· стрептококки группы В;
· кишечная палочка;
· синегнойная палочка;
· протеи;
· клебсиеллы;
· микробные ассоциации.
Источники инфекции:
· мать ребенка;
· медицинский персонал;
· медицинский инструментарий, предметы ухода и пр.
Механизм передачи инфекции:
1. Аэрозольный.
2. Контактно-бытовой.
3. Трансплацентарный.
Опрелость — это заболевание кожи новорожденного ребенка, возникшее в местах избыточного трения, на участках, длительно подвергавшихся воздействию мочи и кала, в складочках кожи.

Раздражение появляется на наиболее чувствительных участках кожи, которые к тому же часто бывают влажными (в паху). Пот, моча и кал являются питательной средой для размножения микроорганизмов, которые и вызывают воспаление. Нередко возникновение опрелостей провоцируют вещества, входящие в состав памперсов, одноразовых салфеток и других предметов гигиены. К появлению опрелостей на коже новорожденных склонны младенцы с избыточным весом, эндокринной патологией, близко расположенными к коже сосудами (сосудистая сеточка у таких малышей просвечивает через тонкую, нежную кожу).
Для профилактики этих кожных заболеваний у новорожденных необходимо подмывать ребенка после каждого туалета, регулярно менять подгузники, смазывать проблемные участки стерильным растительным маслом или кремами, проводить воздушные ванны.
Омфалит — в переводе с греческого языка, означает «воспаление пупка», то есть кожи с подкожной клетчаткой вокруг пупка. Возбудитель – стафилококк или кишечная палочка. Мокнущий пупок после обработки спиртом крепостью 60° прижигают 10%-ным раствором азотнокислого серебра или крепким раствором перманганата калия. Малышу каждый день проводят ванны со слабо-розовым раствором марганцовки.
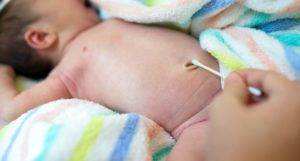
Заживление пупочной ранки происходит в течение нескольких недель. Чаще всего лечение начинается своевременно и проводится в домашних условиях. Подробную инструкцию о том, как лечить омфалит дает врач-педиатр или участковая медсестра
Гнойный омфалит требует срочного обращения к врачу!
Воспалительный процесс дна пупочной ранки, кожи и подкожной клетчатки вокруг пупка, пупочных сосудов, вызванный стафилококком или другими бактериями, с появлением гнойного отделяемого.
Пеленочный дерматит — раздражение, возникающее на коже ягодиц при действии на кожу различных неблагоприятных факторов. Пеленочный дерматит регистрируется у 35-50% всех детей первого года жизни. Чаще он развивается в возрасте от 3 до 12 месяцев. Это кожное заболевание у грудных детей встречается в основном у младенцев с аллергической настроенностью, у малышей, находящихся на искусственном вскармливании.
- Частая смена мокрых пеленок – сухая кожа менее подвержена воспалению, а мокрый и теплый подгузник – место, где идеально размножаются бактерии, становящиеся причиной пеленочного дерматита;
- При каждой возможности делать ребенку воздушные ванны. Давая коже свободно дышать, не забывая, что эта процедура очень хороший метод профилактики пеленочного дерматита. Чем чаще, тем лучше.
- Каждый раз, меняя малышу пеленки и подгузники использовать специальные защищающие, подсушивающие или увлажняющие средства по уходу за кожей малышей;
- И никогда не забывайте тщательно осматривать на предмет прогрессирования заболевания. Ведь пеленочный дерматит, если не будет должного ухода, может перерасти в серьезное кожное заболевание, лечение которого у грудничков провести непросто.
Пиодермия
Кожное заболевание гнойничкового характера часто оказывается результатом неправильного или недостаточного ухода за ребенком. Кожные покровы с остатками молочной смеси, пота, молока, мочи и кала становятся лучшим местом возникновения возбудителей пиодермии – стрептококков и стафилококков. Требует срочного обращения к врачу.
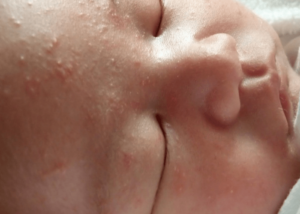
Кожа – это естественный покров барьер между организмом и внешней средой. Кожа выполняет функции защиты организма от неблагоприятных воздействий. Но кожа новорожденного эти функции выполняет не в полном объеме, и поэтому подвергается кожным заболевания.
У новорожденных лечение кожных заболеваний должно проходить только под наблюдением доктора, так как некоторые кожные высыпания могут являться симптомом различных опасных для жизни болезней. Поэтому необходимо устранять в первую очередь причину образования кожных болезней у новорожденных.
все новости
Гнойное заболевание кожи новорожденных омфалит
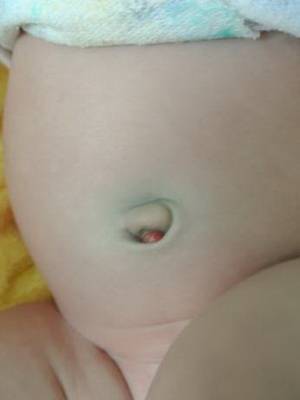
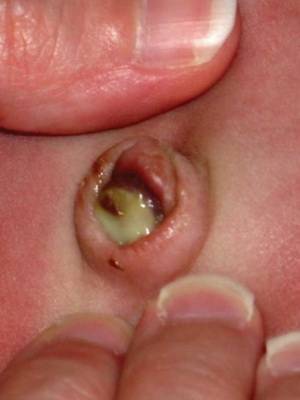
Омфалит — это гнойное заболевание кожи новорожденных в области пупочной ранки.
Причины заболевания. Пупочная ранка обычно заживает к началу второй недели жизни. Если в нее попадает инфекция, заживления в установленные сроки не происходит, и начинается омфалит.
Признаки заболевания. Простая форма воспаления — так называемый мокнущий пупок. Пупочная ранка долго не заживает (в течение нескольких недель), из нее постоянно сочится прозрачная тягучая жидкость.
В более тяжелых случаях начинается флегмона пупка: ранка и окружающие ее ткани краснеют, припухают, из пупка начинает выделяться гной. Ребенок сначала беспокоен, а потом становится вялым, апатичным, отказывается от груди; вес его быстро снижается. У малыша повышается температура тела, появляется рвота.
Если не предпринять соответствующих мер, флегмона распространяется на переднюю брюшную стенку, а гной по сосудам растекается по всему организму, что приводит к образованию гнойников во внутренних органах и даже заражению крови.
Самое тяжелое воспаление при этом заболевании кожи грудничков обычно возникает у недоношенных и ослабленных младенцев: на месте пупка образуется длительно не заживающая язва с неровными краями, ткани вокруг нее также воспаляются и начинают гноиться. Язва может проникать на всю глубину брюшной стенки, что ведет к очень опасным осложнениям.
Лечение. Для предупреждения этого кожного заболевания у новорожденных детей необходимо ежедневно обрабатывать культю пупочного канатика, а после ее отпадения — пупочную ранку 3%-ным раствором перекиси водорода, раствором марганцовокислого калия и др. до полного заживления пупка.
Мокнущий пупок после обработки спиртом крепостью 60° прижигают 10%-ным раствором азотнокислого серебра или крепким раствором перманганата калия. Малышу каждый день проводят ванны со слабо-розовым раствором марганцовки.
При гнойном воспалении пупочную ранку промывают раствором перекиси водорода, накладывают на нее повязки с риванолом (1:1000), фурацилином на гипертоническом растворе (1:5000), хлорфилиптом, левомицетиновым спиртом. При отсутствии эффекта назначают антибиотики внутрь, проводят УВЧ.
В случае образования в пупочной ранке избыточной ткани (фунгус пупка) ее удаляют хирургически.
Симптомы послеродовых инфекционных заболеваний
Послеродовая инфекция — преимущественно раневая. В большинстве случаев первичный очаг локализуется в матке, где участок плацентарной площадки после обособления плаценты является большой раневой поверхностью. Возможно инфицирование разрывов промежности, влагалища, шейки матки. После операции кесарева сечения инфекция может развиваться в операционной ране передней брюшной стенки. Токсины и ферменты, которые вырабатываются микроорганизмами и которые вызвали раневую инфекцию, могут попасть в сосудистое русло при любой локализации первичною очага.
Таким образом, любая условно ограниченная, локализованная защитным ответом послеродовая инфекция может стать источником развития сепсиса.
Характерны общие клинические проявления воспалительной реакции;
Классификация
Сепсис новорожденных классифицируется по времени появления и характеру течения. По времени появления он бывает перинатальным и постнатальным. Основное отличие этих двух видов состоит в расположении первичного очага, который может быть как вне, так и внутри организма самого ребенка.

Прогноз заболевания в значительной степени зависит от ранней диагностики и начала лечения
По характеру течения гнойное воспаление бывает стремительным, острым, подострым и затяжным. Стремительное протекание наблюдается, как правило, в первые 4 дня после рождения ребенка и представляет наибольшую опасность. Патология быстро прогрессирует, состояние ребенка неуклонно ухудшается, при неблагоприятных условиях не исключен летальный исход спустя 3–7 суток. Смерть наступает примерно у 12 маленьких пациентов из 100.
Острый сепсис длится в течение 1–2 месяцев, подострый – от 1,5 до 3, затяжной – больше 3 месяцев.
Гнойно-септическое заболевание новорожденных может иметь форму септицемии и септикопиемии. Септицемией называют заражение крови с нарушением общего состояния из-за воспаления, но гнойное поражение внутренних органов при этом отсутствует. Септикопиемия сопровождается образованием метастатических абсцессов в различных органах и тканях и чаще всего является следствием септицемии.
Лечение
Терапия септического воспаления ведется в нескольких направлениях. Проводится санация гнойных очагов расположенных в мягких тканях путем вскрытия абсцессов и фурункулов, после чего накладываются повязки с антибиотиками и заживляющими препаратами. Местное лечение дополняется физиопроцедурами электрофореза и УВЧ.
Для подавления возбудителя инфекции применяются антибиотики в разных комбинациях: цефалоспорины, аминогликозиды, аминопенициллины и пр. Антимикробные средства вводятся внутривенно в течение минимум 10–15 дней в предельно допустимых дозах.
С целью повышения сопротивляемости организма проводятся плазмаферез, гемосорбция, кислородотерапия. По показаниям могут вводиться иммуноглобулины, глюкозо-солевые растворы.
В острой фазе сепсиса ребенку необходим тщательный уход и грудное вскармливание. Большую часть времени он находится в кувезе – специальном инкубаторе, в котором поддерживаются абсолютная стерильность, а также влажность и температурный режим.

Клинические рекомендации при сепсисе – это хороший гигиенический уход и кормление материнским молоком
Симптомы
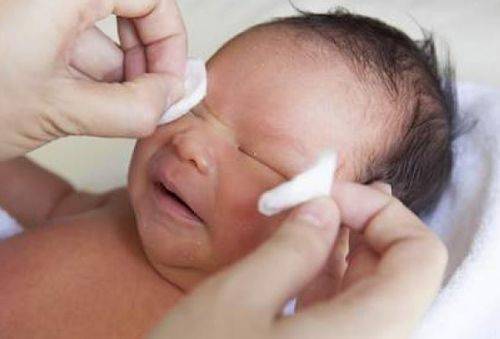
Конъюнктивит. Могут поражаться один или оба глаза. Основными признаками конъюнктивита являются покраснение, отечность век и конъюнктивы, слезотечение и гной-нос отделяемое из глаз. Веки склеиваются, особенно после сна, глазки открываются с трудом. Общее состояние, как правило, не страдает, сон, аппетит не нарушены.
Мастит новорожденных
На фоне имеющихся проявлений гормонального криза обращает на себя внимание увеличение в размерах железы (как правило, одной) и ее уплотнение (инфильтрация). При пальпации железы из выводных протоков может выдавливаться гной, пальпация болезненна
Затем возникает флюктуация, свидетельствующая об образовании гнойника. Часто присоединяется покраснение кожи над пораженной грудной железой. Следует помнить, что у новорожденных это проявление воспаления может быть выражено нерезко или даже отсутствовать. Общее состояние ребенка обычно ухудшается, снижается аппетит, повышается температура, нарушается сон, ребенок становится беспокойным.
Омфалит. Заболевание проявляется обычно на 1— 2-й неделях жизни с картины мокнущего пупка (катарального омфалита). Через несколько дней присоединяется гнойное отделяемое из пупка (гнойный омфалит), возникает отек и покраснение пупочного кольца. Кожа вокруг пупка становится горячей на ощупь, может наблюдаться расширение вен передней брюшной стенки. Заживление пупочной ранки запаздывает. Гнойно-некротический процесс может быстро распространиться на все слои брюшной стенки, вплоть до брюшины. В последнем случае развивается перитонит. Прогрессирующее воспаление, приводит иногда к некрозу кожи с обширным дефектом мягких тканей. Поэтому при нагноении пупочной ранки показана консультация хирурга.
Остеомиелит новорожденных. Чаще всего поражаются бедренные и плечевые кости в области суставов (эпифизы). Заболевание начинается остро с резкого нарастания симптомов интоксикации: ребенок отказывается от груди, появляются изменения со стороны нервной системы — вялость, сменяющаяся беспокойством, болезненный крик. Характерны подъемы температуры выше 38°С. В это же время отмечается ограничение движений в пораженной конечности, болезненность при пассивных движениях и ее пальпации. Через 1— 2 дня появляются симптомы артрита: припухлость в суставе, пастозность и отек кожи над пораженной областью. Остеомиелит очень часто является проявлением септикопиемической формы сепсиса.
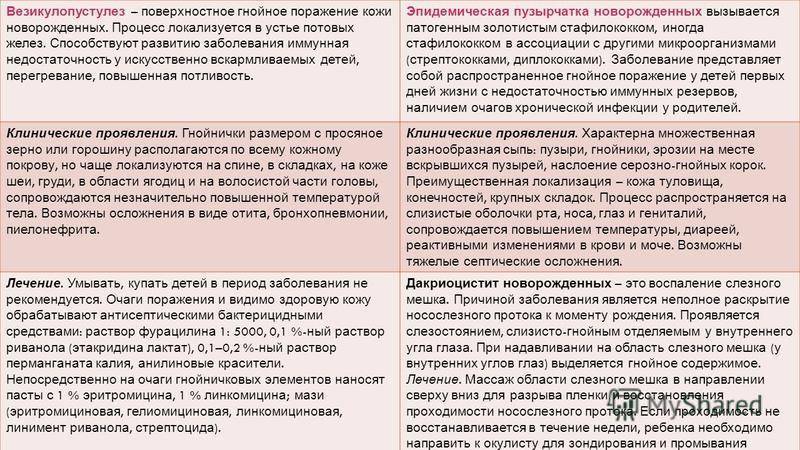
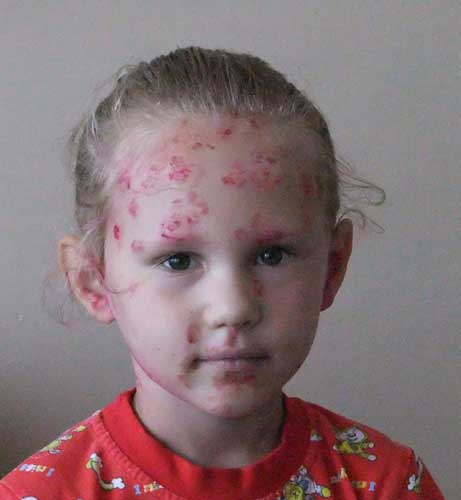
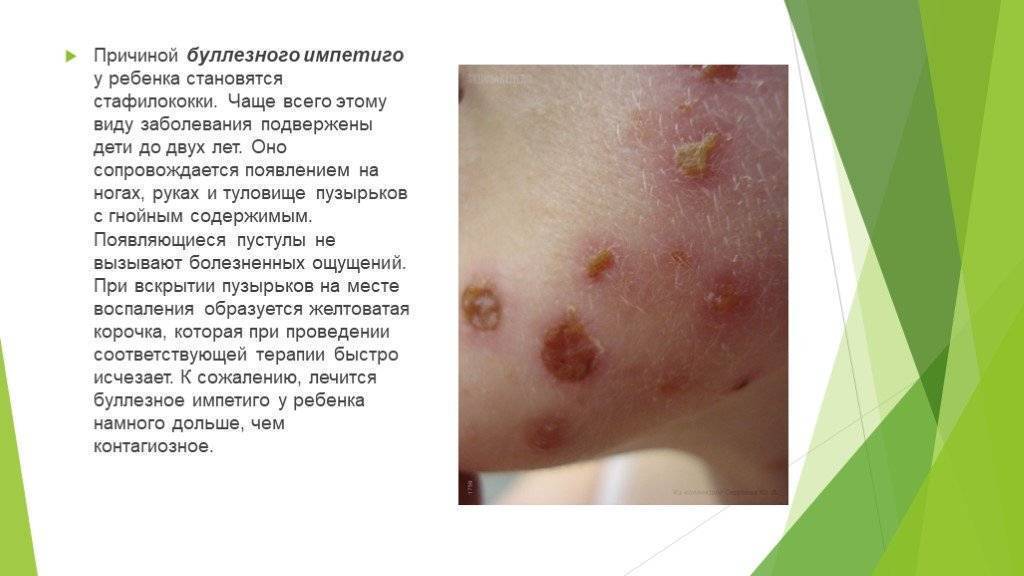
Пиодермии. Различают следующие стафилококковые поражения кожи: везикулопустулез, пузырчатка новорожденных, эксфолиативный дерматит Риттера.
Везикулопустулез — воспаление в области устьев потовых желез. Начинается на 1—2-й неделе жизни. В естественных складках кожи (паховых,, подмышечных), на коже головы, живота, бедер появляются мелкие пузырьки размером 1—3 мм. Их содержимое поначалу прозрачное, а через 1—2 дня становится мутным, гнойным. Через 2—3 дня пузырьки лопаются с образованием корочек. Высыпания продолжаются несколько дней. Общее состояние ребенка не нарушено.
Пузырчатка новорожденных — более тяжелая форма пиодермии. Характеризуется появлением больших по размеру (до 0,5—1 см) пузырьков и пузырей, наполненных серозно-гнойным содержимым. Расположены обычно на нижней части живота, в естественных складках, на конечностях. Количество пузырей увеличивается в течение нескольких дней, в связи с этим они имеют разные размеры и стадии развития. После вскрытия пузырей появляются эрозии, корки не образуются. Возможно присоединение симптомов интоксикации с повышением температуры, ухудшением состояния. Длительность заболевания до 2—3 недели.
Диагностика
Конъюнктивит. Для уточнения возбудителя при бактериальном конъюнктивите проводят бактериологическое исследование отделяемого из глаз. Длительно текущие, плохо поддающиеся лечению конъюнктивиты позволяют заподозрить хламидийную природу заболевания. В этом случае показано также обследование матери (соскоб из шейки матки с последующим исследованием содержимого). Дифференциальный диагноз проводят с дакриоциститом — воспалением слезного мешка вследствие, врожденного недоразвития слезоотводящих путей. При дакриоцистите гной выделяется при надавливании на область слезного мешка. Особенности лечения — массаж слезного мешка сверчу вниз 3—4 дня, при неэффективности — консультация офтальмолога.
Омфалит. Диагностика проводится по тем же принципам, что и при мастите.
«Профилактика гнойно-септических инфекции новорожденных»20.10.2017г.
Человека повсюду окружают миллиарды различных патогенов: бактерии, вирусы, грибки, которые пытаются пробить иммунные барьеры и поселиться в организме. У взрослых защитные функции тела развиты намного лучше, а в крови циркулируют антитела ко многим микробным антигенам, а вот малыши в этом плане совсем беззащитны, ведь они не сталкивались с возбудителями заболеваний. Инфекция у новорожденных вследствие несовершенства защитных сил, особенностей кожи и слизистых быстро проникает в организм, вызывая гнойно-воспалительные заболевания.
Гнойно-септические инфекции новорожденных – это инфекционно-воспалительные заболевания, возникшие в течении 30 первых дней жизни ребенка и характеризующиеся соответствующими клиническими проявлениями.
К основным наиболее распространенным нозологическим формам ГСИ новорожденных относятся:
- Инфекции дыхательных путей – внутрибольничные и внутриутробные пневмонии.
- Инфекции кожи и мягких тканей — маститы, везикулопустулезы, омфалиты.
- Инфекции глаз и слезного мешка- конъюнктивиты, дакриоциститы.
- Инфекции костей и суставов — остеомиелиты.
- Генерализованная форма- сепсис.
Внутриутробные ГСИ новорожденных – это заболевания инфекционно-воспалительного генеза, обусловленные заражением новорожденного в период беременности матери и передающиеся вертикально
Для диагноза «внутриутробное инфицирование» важно наличие клинических проявлений заболевания с первых суток жизни ребенка, подтвержденных положительными результатами бактериологического исследования
Внутрибольничные инфекции новорожденных — заболевания новорожденных, возникшие в период пребывания в стационаре и/или в течение максимального инкубационного периода инфекции после выписки (для ГСИ – 7 дней) и не имевшиеся в инкубационном или скрытом периоде во время внутриутробного развития.
По итогам 2016 года в ВКО показатель заболеваемости гнойно-септическими инфекциями среди новорожденных снизился на 13% и составил 4,2 (58 сл.) против 4,8 (67 сл.), при Республиканском показателе –1,7 (299 сл.).
По структуре заболеваемости снизилась доля заболевших внутриутробными инфекциями с 63% (42 сл.) в 2015г. до 53% (31 сл.) в 2016г., но в тоже время увеличилось количество заболевших новорожденных на участках с 37% (25сл.) в 2015г. до 45% (26 сл.) в 2016г.
ГСИ в раннем неонатальном периоде значительно ухудшает здоровье малыша и негативно сказываться на развитии его иммунной системы, поэтому с первых дней нужно соблюдать профилактические меры от гнойно-септических заболеваний.
Общие меры профилактики ГСИ в родильных стационарах:
- совместное пребывание матери и дитя
- колонизация кожных покровов и слизистых новорожденных осуществляется материнскими, а не госпитальными штаммами, вызывающими большинство ВБИ
- быстрее формируется нормальный биоценоз – фактор неспецифической защиты
- снижение интенсивности общения дитя с мед персоналом
- адекватное лечение соматических и инфекционных заболеваний, возникающих во время беременности
- раннее прикладывание к груди
- клинически оправданная ранняя выписка из род дома с последующим активным патронажем новорожденного и матери
- строгое соблюдение правил мытья рук
- строгое соблюдение рекомендуемых протоколов проведения лечебно-диагностических процедур
В домашних условиях профилактика заключается в следующем:
- частой влажной уборке помещения;
- соблюдении гигиены новорожденного;
- отсутствии контакта с больным и носителем;
- мытье рук перед касаниями лица или тела малыша.
Лечить малыша сложнее чем взрослого, ведь большинство лекарственных препаратов ему попросту не подходит, поэтому нужно избегать появления недугов. Профилактика болезней новорожденных поможет сохранить здоровье ребенка и укрепить его иммунитет.
Руководитель ОЭН за ВБИ
ДООЗ ВКО
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
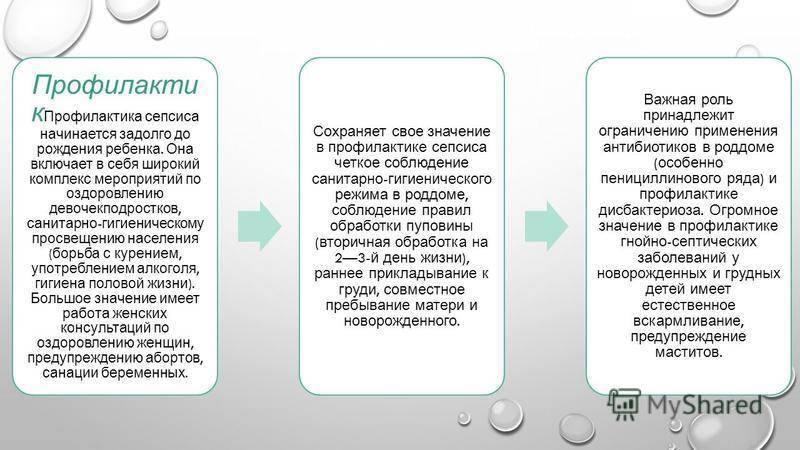
Профилактические мероприятия
Предупреждение болезни следует начать еще до появления малыша. Врачи настаивают на проведении дополнительных мероприятий по улучшению состояния здоровья девочек в подростковом возрасте. Они должны знать все правила личной гигиены
Немаловажное значение имеет профилактика курения и употребления алкоголя. В школах следует выделять время для пропаганды гигиены половой жизни
В этом активную роль играет женская консультация. Она рассказывает о возможных путях укрепления здоровья женщины. Немаловажное значение имеет профилактика абортов и санация беременных.
Профилактика гнойно-септических заболеваний у новорожденных должна проходить при условии поддержания чистоты и порядка в роддоме
Родителям должна быть донесена информация о важности обработки пуповины в течение первых трех дней жизни. Малыша следует приложить к груди как можно раньше
Именно поэтому психологи настаивают на пребывании младенца и матери в одной палате.
В роддоме антибиотики должны использоваться только в крайнем случае. Благодаря этому удастся свести к минимуму вероятность развития дисбактериоза. Вероятность гнойно-септических заболеваний сводится к минимуму в том случае, если малыш питается исключительно грудью.
Сестринское вмешательство при гнойно-септических заболеваниях у детей
Выявить настоящие, потенциальные проблемы и нарушенные жизненно важные потребности больного ребенка и членов семьи.
Возможные проблемы больного ребенка:
· нарушение питания вследствие интоксикации;
· нарушение процессов терморегуляции;
· неадекватное дыхание;
· нарушение жизненно важных функций;
· нарушение двигательной активности;
· нарушение сна;
· высокий риск присоединения осложнений: деструктивной пневмонии, гнойного менингита остеомиелита, парапроктита, отита, энтероколита и др.;
· угроза для жизни.
Возможные проблемы родителей:
· тревога за ребенка;
· трудность осознания и адекватной оценки случившегося;
· неуверенность в благополучном исходе;
· чувство вины перед ребенком.
Сестринское вмешательство.
1. Убедить родителей в необходимости срочной госпитализации ребенка в специализированное отделение. Оказать помощь в организации госпитализации, объяснить преимущества проведения своевременного комплексного и этиотропного лечения для благополучного прогноза.
2. Помочь родителям увидеть перспективу выздоровления ребенка, восполнить их дефицит знаний о причинах возникновения, особенностях клинического проявления и течения заболевания, оказать психологическую поддержку.
3. Создать комфортные условия содержания ребенка в палате (по возможности, обеспечить пребывание его в стерильном боксе), использовать теплое стерильное белье. Поддерживать оптимальный температурный режим в палате. Соблюдать асептику и антисептику при выполнении манипуляций (профилактика внутрибольничной инфекции).
4. Осуществлять постоянное мониторирование состояния, специализированный уход за ребенком, проводить медицинское документирование сестринского процесса: контролировать общее состояние, регистрировать ЧДД, ЧСС, АД, отмечать характер температурной кривой и массы тела, частоту срыгиваний, рвоты, стула, учитывать объем и состав получаемой жидкости.
5. Несколько раз в день проводить ревизию кожных покровов и слизистых оболочек, пупочной ранки и обрабатывать их растворами антисептиков и средствами этиотропной терапии (аэрозоли с антибиотиками, повязки с бактериофагом, гели и мази с репарантами).
6. Взаимодействовать в бригаде, строго выполнять врачебные назначения. Оценивать эффективность проводимой терапии. Вносить изменения в план ухода при присоединении осложнений.
7. Обеспечить ребенку адекватное питание и способ кормления в зависимости от состояния (грудью или грудным сцеженным молоком из бутылочки, при тяжелом состоянии — парентеральный или зондовый). Выбрать правильное положение при его кормлении. Кормить медленно, делать частые перерывы. Регулярно проводить контрольные кормления при вскармливании ребенка грудью.
8. Обучить родителей уходу за проблемным ребенком в домашних условиях. Помочь им правильно оценивать состояние ребенка и его возможности, убедить в необходимости проведения регулярного контроля температуры тела, состоянием кожных покровов, слизистых оболочек, нарастанием массы тела, нервно-психическим развитием, характером стула и пр. Убедить соблюдать их гигиенические правила ухода за ребенком (тщательно мыть руки, своевременно и правильно обрабатывать игрушки, пустышки, бутылочки и соски, проводить туалет молочных желез перед каждым кормлением грудью и др.). Показать технику проведения туалета кожи, слизистых оболочек, наружных половых органов. Научить проводить лечебные ванны с настоями из череды, ромашки, зверобоя или отварами из коры дуба, березовых почек. Для приготовления настоев порекомендовать взять 50-100 грамм сырья на 1 литр, довести до кипения, а кору дуба и березовые почки нужно прокипятить еще 15-20 минут, затем настоять, процедить и развести в 10 литрах кипяченой воды. Купать ребенка 1-2 раза в день, продолжительность — 5-10 минут, оптимальная температура воды -37,5°С.
9. Посоветовать удовлетворять физические, эмоциональные, психологические потребности ребенка (чаще брать его на руки, поддерживать телесный контакт, поощрять игровую деятельность, ласково разговаривать с ним).
10. Порекомендовать родителям, своевременно осуществлять профилактику интеркуррентных заболеваний (рациональное питание с достаточным введением овощей и фруктов, избегать контактов с больными детьми и взрослыми, проводить общеукрепляющие и закаливающие мероприятия, иммунокоррегирующую и витаминотерапию).
11. Убедить родителей в необходимости динамического наблюдения за ребенком в периоде реконвалесценции врачами — педиатром, отоларингологом, хирургом и другими специалистами по показаниям.
ПОСЛЕРОДОВЫЙ МАСТИТ
Мастит
— воспаление тканей молочной железы на фоне лактации остается одним из
распространенных заболеваний послеродового периода.
Развитию
мастита в 80-90 % способствует лактостаз — задержка отделения молока.
Лактостаз может возникнуть с 3-го дня после родов и далее в последующие 6
недель. Клинически лактостаз сопровождается равномерным нагрубанием
молочных желез, болезненностью их, повышением температуры тела до 38о
С и выше. Общее состояние пациентки существенно не изменяется. При
лактостазе чрезвычайно важным является опорожнение молочных желез,
восстановление выделения и отделения молока. С этой целью необходимо
отрегулировать режим кормления, после которого молоко сцеживают, лучше с
помощью молокоотсоса. Целесообразно ограничить прием жидкости для
снижения секреции молока. Хороший эффект наблюдается при наложении
полуспиртового компресса на 3-4 часа на молочные железы. При отсутствии
эффекта от сцеживания для уменьшения образования молока назначают
парлодел или достинекс, антибиотики широкого спектра действия
пенициллинового ряда, при применении которых возможно кормление.
Этиология и патогенез. Возбудителем
мастита в 92 % случаев является золотистый стафилококк в монокультуре
или в ассоциации с другой микрофлорой (кишечной, синегнойной палочкой).
Мастит могут вызывать также условно патогенные грамотрицательные
бактерии. Входными воротами инфекции чаще всего являются трещины сосков.
При этом инфекция распространяется галактогенным, лимфогенным или
гематогенным путем.