Основные правила питания после отравления ребёнка
Во время болезни в желудке и кишечнике возникают процессы, которые способны привести к хроническому воспалению органов пищеварительной системы. Сильно страдают слизистые оболочки, печень и поджелудочная железа. Нарушается нормальный процесс выделения пищеварительных соков и слизи, страдает регуляция мышечного тонуса и перистальтика кишечника. Чтобы поддержать организм ребенка, дать ему время и возможность наладить пищеварение необходимо придерживаться следующих правил диеты после отравления у детей.
- Максимально разгрузить желудок и кишечник. Не заставляйте ребёнка есть или «доедать», если он не хочет. Между приёмами пищи необходимо делать перерывы 2–2,5 часа, чтобы не нарушать процесс пищеварения.
- Соблюдать принципы механического, термического и химического послабления. Это значит, что пища должна иметь жидкий или полужидкий вид, быть тёплой, не содержать агрессивных компонентов, раздражающих слизистую желудка и кишечника. В этот период потребляют продукты с низким содержанием клетчатки и углеводов. Ограничивают употребление жиров.
- Вместе с тем питание должно быть полноценным по витаминному и минеральному составу. Организм потерял много электролитов, ему необходимо восполнить недостаток биологически активных веществ. Хорошо в период восстановления принимать витаминно-минеральные комплексы. Минеральную воду можно пить в дополнение к обычной воде, предварительно выпустив из неё газ. Перед её употреблением нужно посоветоваться с врачом, так как она имеет разный состав и назначается в зависимости от вида перенесённого заболевания.
- Желательно придерживаться принципов раздельного питания. Не смешивают в одном приёме пищи продукты с высоким содержанием углеводов и белков. Нельзя есть мясо и рыбу с картошкой и крупами. А вот овощи и фрукты сочетаются с любыми продуктами.
Существуют легкоусвояемые продукты и те, которые переварить ослабленному желудку будет трудно.
Основные причины рвотных процессов
Выяснять причины рвоты нужно обязательно, только потом принимать решение, что делать. Некоторые патологии требуют строгого контроля рациона. Без этого состояние будет ухудшаться, и выздоровление не наступит длительное время.
У детей организм более восприимчив к негативным влияниям извне, может остро отреагировать на включение в рацион новых продуктов.
К основным причинам относятся:
- Острые пищевые отравления при попадании в организм испорченной или некачественной еды. Несоблюдение личной гигиены тоже может стать причиной острого отравления.
- Отравление кислотами и щелочами, химикатами, медикаментами или ядами. Дети стараются все попробовать на вкус, поэтому тащат в рот то, что попадается под руку. Подобная интоксикация очень опасна, может спровоцировать внутреннее кровотечение, остановку сердца и кардинальное нарушение в работе внутренних органов.
- Несварение желудка, когда орган пытается вытолкнуть раздражающую его еду. Так случается при переедании или включении в рацион новой непривычной еды, а также жирных или копченых продуктов.
- Кишечная инфекция – проявляется обильным отхождением рвотных масс, сопровождающейся водянистой диареей, повышением температуры, болями в животе.
- Врожденная непереносимость некоторых продуктов. Так случается при реакции на лактозу или глютен. Но подобное состояние диагностируется уже в грудном возрасте, а значит, родители четко знают, какую еду выбрать для малыша.
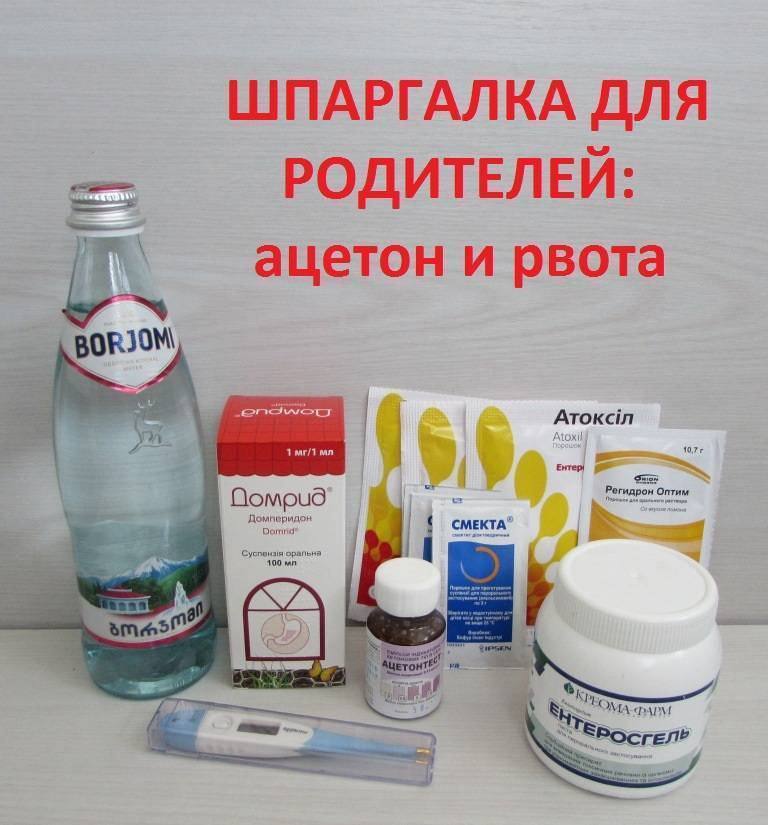
- Ацетонемический синдром – состояние, которое развивается при сильной слабости организма, при отравлении или интоксикации. Он проявляется одновременным развитием у ребенка рвоты и поноса – что делать в такой ситуации понимают не все. Одновременно из ротовой полости и от мочи пахнет ацетоном. Данное состояние чаще наблюдается у детей до 6 лет, после чего они перерастают его. Но до момента перерастания лечить синдром требуется даже при минимальном проявлении.
 Проявления кишечной инфекция сопровождаются обильным отхождением рвотных масс, слабостью и головокружением
Проявления кишечной инфекция сопровождаются обильным отхождением рвотных масс, слабостью и головокружением
- Воспаления в системе пищеварения – холецистит, гастрит, дуоденит, панкреатит. Еще примерно 15 лет назад медицина полагала, что болезнь может развиваться у детей только после 10 лет. Но в современном мире из-за снижения качества продуктов питания, плохой экологии хронические формы гастрита, например, можно встретить у двухлетнего малыша.
- Язвенная болезнь – при ее развитии происходит травмирование слизистой желудка и двенадцатиперстной кишки, на их поверхности образуются язвочки и эрозии. Иногда патология проявляется уже в 3 года или даже раньше из-за негативного влияния на организм хеликобактерной инфекции.
- Патологии ЦНС – менингит, отеки головного мозга, энцефалит, повышение внутричерепного давления. Рвотный процесс при развитии перечисленных болезней сопровождается характерными неврологическими признаками, например, головными болями и головокружениями, нарушением сознания, судорогами.
- Ротавирус – болезнь распространена у детей и сопровождается рвотой, температурой. Степень повышения зависит от тяжести заболевания. Родители должны четко понимать, как остановить рвоту у ребенка при ротавирусе и быстро облегчить состояние малыша.
- Пилоростеноз – врожденное заболевание, когда сфинктер желудка сужается, не пропуская большой объем пищи в двенадцатиперстную кишку. Болезнь в основном выявляется у грудничков до месяца. Она характеризуется обильными отрыжками после каждого приема пищи, когда в рвотной массе можно рассмотреть свернувшееся молоко, которое не было переварено еще с прошлого приема пищи.
- Солнечный удар. У детей не до конца развита правильная терморегуляция, поэтому повышается риск получения теплового удара по сравнению с взрослым человеком.
- Острые формы хирургических патологий – непроходимость кишечника, аппендицит.
- При гриппе или ОРВИ слишком большая температура провоцирует рвоту у детей в возрасте до 5 лет. Также патологии часто сопровождаются сильным кашлем до рвоты у ребенка – что делать в такой ситуации многие родители не знают.
- Желудочно-кишечное кровотечение может развиваться и у детей. Рвотные массы в таком состоянии темные, весь процесс сопровождается диареей.
Лечение в домашних условиях
Если у ребенка нет аппетита, не кормите его. Для профилактики обезвоживания нужно давать жидкость. Любой ценой напоите! Не пьет воду, подойдет компот, сок. Это лучше, чем ничего.
Важные рекомендации опытного педиатра-гастроэнтеролога:
Что можно дать ребенку при отравлении и рвоте, какие медикаменты спасут ситуацию? Хорошо помогают энтеросорбенты Смекта, Полисорб. Они разрешены даже грудничкам.
Схема приема Смекты при отравлении у детей до года и старше:
- По 1-2 пакетика на целый день. Распределить на 5 приемов. Развести вещество в 50 мл воды и принимать по чуть-чуть в течение дня.
От двух лет и старше — 4 пакетика на целый день. Тщательно размешать.
Побочные эффекты наблюдаются редко. Практически нет противопоказаний.
Полисорб дают в зависимости от веса. Новорожденным массой тела до 5 кг – половина чайной ложки на 50 мл воды. 10-12 кг – чайная ложка сорбента на 60 мл воды. И так далее.
Абсорбент Энтеросгель при отравлении ребенка разрешен с 3 лет. Принимают трижды за 24 часа по чайной ложке. Для детей старше пяти лет берут соловую ложку, как взрослым.
Когда поражение ЖКТ тяжелое, дозу можно увеличить. Хорошо переносится всеми категориями пациентов.
Фосфалюгель – минимизирует кислотность в желудке и также обладает сорбирующим свойством, то есть связывает патогенные микроорганизмы, токсины и бактерии. Фосфалюгель при отравлении детям можно давать с рождения:
- С 1 месяца до 6 — 4 грамма (это четверть пакетика) 5 раз в сутки после еды.
С полугода до 6 лет — по 8 г вещества ( 2 чайные ложки) 3 раза в день.
С 6 до 12 лет — целый пакетик трижды в день.
Старше 12 летнего возраста — два пакета три раза в сутки.
Нельзя прописывать при заболеваниях почек, печени и повышенной чувствительности к его компонентам.
К противорвотным средствам относят Мотилиум. Его действие нормализует деятельность желудочно-кишечного тракта, остановит рвотный рефлекс. Поможет при метеоризме. Одобрен к применению даже младенцам. Но дозировку подбирает врач во избежание нежелательных реакций.
Мотилиум при отравлении ребенку не грудного возраста обычно прописывают в дозировке 2,5 мг суспензии на 10 кг массы тела. Есть удобный мерный шприц, где указаны килограммы и требуемая доза.
Запрещается прием лекарства при подозрении на кровотечение в желудочно-кишечном тракте.
На помощь родителям в данном случае придут Энтерофурил и Регидрон.
Энтерофурил при отравлении у ребенка младенческого возраста нужно купить в суспензии. Его дозировка:
- С месяца до полугода — 2,5 мл 3 раза в день через каждые 6 часов.
С 7 месяцев и до двух лет — также по 2,5 мл, до 4 раз в сутки. Временной промежуток — 6-7 часов.
Начиная с трехлетнего возраста, дают по 5 мл 3-4 раза в день, выдерживая разницу в 6 часов.
Непереносимость фруктозы, недоношенность – повод отказаться от применения средства.
Регидрон при отравлении ребенка – это защита от последствий обезвоживания. Не имеет ограничений по возрасту. Пакетик разводят в литре воды, дают больному каждые 15 минут по столовой ложке. Или после эпизода рвоты, но не сразу, а спустя 10 минут. Иначе все вырвет обратно.
Сорбенты можно комбинировать с антибиотиками и с противорвотными средствами.
Поможет при расстройстве желудка обычный крепкий чай. Не берите пакетики, лучше листовой.
Возьмите также немного сухого шиповника, варите несколько минут на медленном огне и давайте по стограммовому стакану больному 4 раза в день. Хорошо также помогает всем известный рисовый отвар.
Левомецитин при отравлении детям, не достигшим трехлетнего возраста, категорически запрещен. Может вызвать сильные аллергические реакции, поэтому лучше отказаться от этих таблеток вообще.
Если же под рукой нет ничего, то формула расчета такова — 15 мг на 1 кг веса. Максимальная доза в сутки – не более 300 мг.
Антибиотики приходится пить в опасных случаях: сальмонеллез, дизентерия или стафилококк. Но прежде чем поставить такой диагноз, следует подтвердить его лабораторными исследованиями. Тогда назначают Цефикс, Фуразолидон.
Дозировку определяет только доктор из-за высокого риска развития осложнений и побочных реакций. Вместе с антибиотиками обычно пьют Линекс и его аналоги, чтобы восстановить микрофлору кишечника.
При жаре у ребенка стандартно выписывают любые средства на основе парацетамола и ибупрофена:
- Цефекон-Д 100 или 200 мг.
Цефекон в свечах разрешен младенцам с первых дней жизни, Нурофен тоже. Оба препарата комбинируют таким образом: дают Парацетамол. Если он не помог в течение часа, то смело можно использовать Ибупрофен.
Отравления у детей: виды, симптомы, осложнения
Отравления – это острые состояния, возникающие как результат действия ядов химического или биологического происхождения, попадающих в организм из внешней среды.
Среди всех отравлений в педиатрической практике наиболее часто встречаются следующие виды интоксикаций:
Пищевые отравления. Наиболее частыми видами таких отравлений у детей бывают:
- Инфекционные заражения – пищевые токсикоинфекции, заболевания, возникающие в результате употребления продуктов, содержащих живые микроорганизмы или их токсины. Чаще других болезнь вызывают стафилококки, энтерококки, кишечная палочка. Источниками заражения пищи могут быть люди и животные, больные кишечной инфекцией или гнойными заболеваниями. Органолептические характеристики зараженной пищи бывают изменены, но могут быть и совершенно нормальными. Кишечная инфекция и пищевая токсикоинфекция – это совершенно разные патологии, различающиеся способом заражения, инкубационным периодом, патогенезом, хотя и имеющие сходную клиническую картину.
- Неинфекционные пищевые отравления. Чаще всего в педиатрии связаны с употреблением ребенком ядовитых ягод и растений, а также при загрязнении продуктов инсектицидами и пестицидами.
Химические отравления. В педиатрии чаще других бывают:
- отравления средствами бытовой химии;
- медикаментозные отравления — эти виды отравления возникают по вине взрослых, когда у ребенка есть доступ к этим веществам.
Отравления, возникающие после укуса ядовитых животных (насекомых, пауков, змей). В повседневной практике эти отравления случаются редко.
При отравлениях общее состояние у детей имеет тенденцию к быстрому ухудшению. Главными составляющими патогенеза отравления являются интоксикация и дегидратация.
Основная угроза заключается в действии ядов на организм, способном вызвать тяжелые осложнения вплоть до коматозного состояния.
Заболевания часто проявляются сходной клиникой:
- тошнота, рвота;
- жидкий частый стул;
- повышение температуры;
- абдоминальные боли.
Все эти симптомы вызывает обезвоживание, что ведет к нарушению функции кардиальной, мочевыводящей и пищеварительной системы.
Тяжелые отравления лечатся в стационаре. Больные с токсикоинфекцией умеренной и легкой степени тяжести лечатся амбулаторно. В этом случае вся ответственность по уходу за больным ребенком ложится на родителей.
Диетотерапия – один из главных методов в общей терапии отравлений. Только строгое выполнение всех рекомендаций диетологов и педиатров делает возможным полное восстановление всех функций пищеварительного тракта.
Диета и режим питания при пищевом отравлении
Первый день от еды желательно воздержаться: работа ЖКТ нарушена, и организм попросту не будет получать из неё питательные вещества. Но насильственный голод также необязателен, особенно если заболел маленький ребёнок. Решающим фактором должно быть наличие или отсутствие аппетита у пострадавшего.

Первые приёмы пищи должны состоять из небольших порций с периодичностью 5–6 раз в день. Энергетическая ценность – примерно 2100 кКал. Следует придерживаться такого питания:
2–3 день – овсяная или рисовая каша на воде, фруктовый кисель, пшеничные сухари или галетное печенье;
4-й и последующие дни – можно добавлять в рацион отварное нежирное мясо, предварительно измельчённое, варёные овощи, кисломолочные продукты, яйца всмятку, супы на воде.
До полного выздоровления запрещены:
- алкоголь;
- острая и жирная пища;
- консервы;
- копчёности;
- сладости;
- бобовые;
- пряности;
- соусы;
- закуски.
Рекомендуется ограничить употребление цельного молока и белковых продуктов. Фрукты и овощи при пищевом отравлении лучше употреблять в варёном, печёном и тушёном виде. Полезен мёд, бананы, семена тмина – ингредиенты, снимающие воспаления, избавляющие от симптомов интоксикации, поставляющие в организм витамины и микроэлементы. Помимо воды, пациенту дают травяные настои шиповника, противовоспалительных трав, некрепкий чай с мёдом.
Диета при пищевом отравлении у детей
Когда началось пищевое отравление, рвота у ребенка служит защитным механизмом для выведения вредных веществ. Нагружать желудочно-кишечную систему пищей в этот период (ближайшие часы, сутки) не следует, да и вряд ли малыш сам захочет кушать, пока его мучают подобные симптомы. Исключение составляют груднички, которые получают материнское молоко.
Что можно есть при пищевом отравлении ребенку?
Многих родителей интересует, можно ли кормить ребенка при пищевом отравлении. Уже было сказано, что в начале развития отравления организма, когда он пытается очиститься от отравляющих соединений, есть ничего не рекомендуется. Грудничков можно кормить грудью, но реже и сократив порции вдвое. Далее все зависит от состояния ребенка. Как правило, если малыш сам просит покушать, это свидетельствует об улучшении, и тогда уже можно давать легкую пищу.
Что можно есть после пищевого отравления ребенку?
Диета после пищевого отравления для детей необходима для восстановления функций пищеварительной системы и восполнения питательных веществ. Порции должны быть уменьшенными, пища – щадящей. Отказаться следует от жирного, жареного, хлебобулочных изделий, молока, сладостей, сырых овощей и фруктов. Рекомендуется употреблять в первые дни после отравления, когда стихнут острые симптомы:
- слизистые каши на воде;
- супы-пюре;
- измельченное отварное мясо;
- кисломолочные продукты;
- отварные овощи.
Особенности токсикоинфекции у детей
Пищевым отравлением называется попадание в организм вредных бактерий, содержащихся в испорченных продуктах растительного, животного и химического происхождения.
Процесс развития отравления можно разделить на три стадии:
Латентная — период, который проходит с момента попадания в организм вредоносных бактерий и до того, как они начнут проникать в стенки желудка и кишечника, вызывая тем самым первые симптомы пищевого отравления. Эта стадия самая благоприятная для того чтобы оказать первую помощь и постараться предотвратить развитие болезни.
Токсикогенная — стадия, когда симптомы отравления начали проявляться в полной мере. При первом же их обнаружении сразу необходимо оказать необходимое лечение, в виде промывания желудка, очистительных клизм, приёма медикаментов, а также специальной диеты. Если стадия отравления зашла слишком далеко, то в таком случае необходимо обратиться в медицинское учреждение за помощью.
Восстановление — после избавления организма от вредных веществ ему необходимо время для того, чтобы восстановиться от пережитого потрясения.
Причины детского пищевого отравления
Для того чтобы избежать появление симптомов и лечения отравления у ребенка, необходимо в первую очередь знать какими путями можно им заболеть:
- Употребление в пищу продуктов, с просроченным сроком хранения или подлежащих неправильному хранению. В них, особенно в молочных, начинают развиваться вредные организмы, которые и вызывают отравление.
- Приём в пищу блюд, не прошедших до конца необходимую обработку, например, мясо или рыбу.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
Признаки пищевого отравления

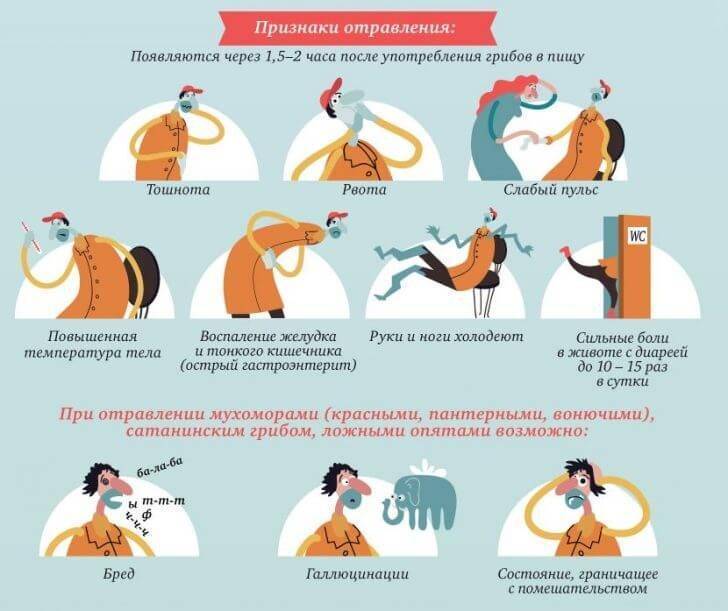
Симптомы отравления у ребёнка проявляются уже через несколько часов после употребления запретного продукта:
- В первую очередь начинается неспокойствие в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту, бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе ощущаются болезненные ощущения, особенно в области желудка.
- Ухудшается общее состояние самочувствия, повышается температура тела, появляется слабость, сонливость, потеря аппетита.
- Если рвота и диарея проявляются часто, то может наступить обезвоживание организма, выражается это более заострёнными чертами лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги. О том, что делать если у ребёнка рвота, вы можете прочитать в статье: Рвота у ребёнка: причины, как остановить, обзор препаратов.
В зависимости от вида и степени отравления, зависит продолжительность симптомов, которые могут пройти через пару суток, а могут развить серьёзные осложнения здоровья, вплоть до летального исхода.
Принципы лечения пищевого отравления
При появлении симптомов пищевого отравления – нужно выявить причину их появления. Любая диагностика предполагает сбор информации о пациенте – список употреблённых продуктов или напитков, их количество, а также наличие специфических заболеваний, которые могут оказать влияние на состояние больного.
Ищем источник токсинов
Необходимо определить, какой продукт вызвал пищевое отравление, и исключить его из рациона. Желательно не выбрасывать
источник токсинов при пищевом отравлении, а сохранить его отдельно – он может понадобиться в будущем для лабораторного анализа
Яды, содержащиеся в некачественной еде, имеют различную скорость воздействия на организм, так что следует принимать во внимание все съеденные продукты за последние двое суток
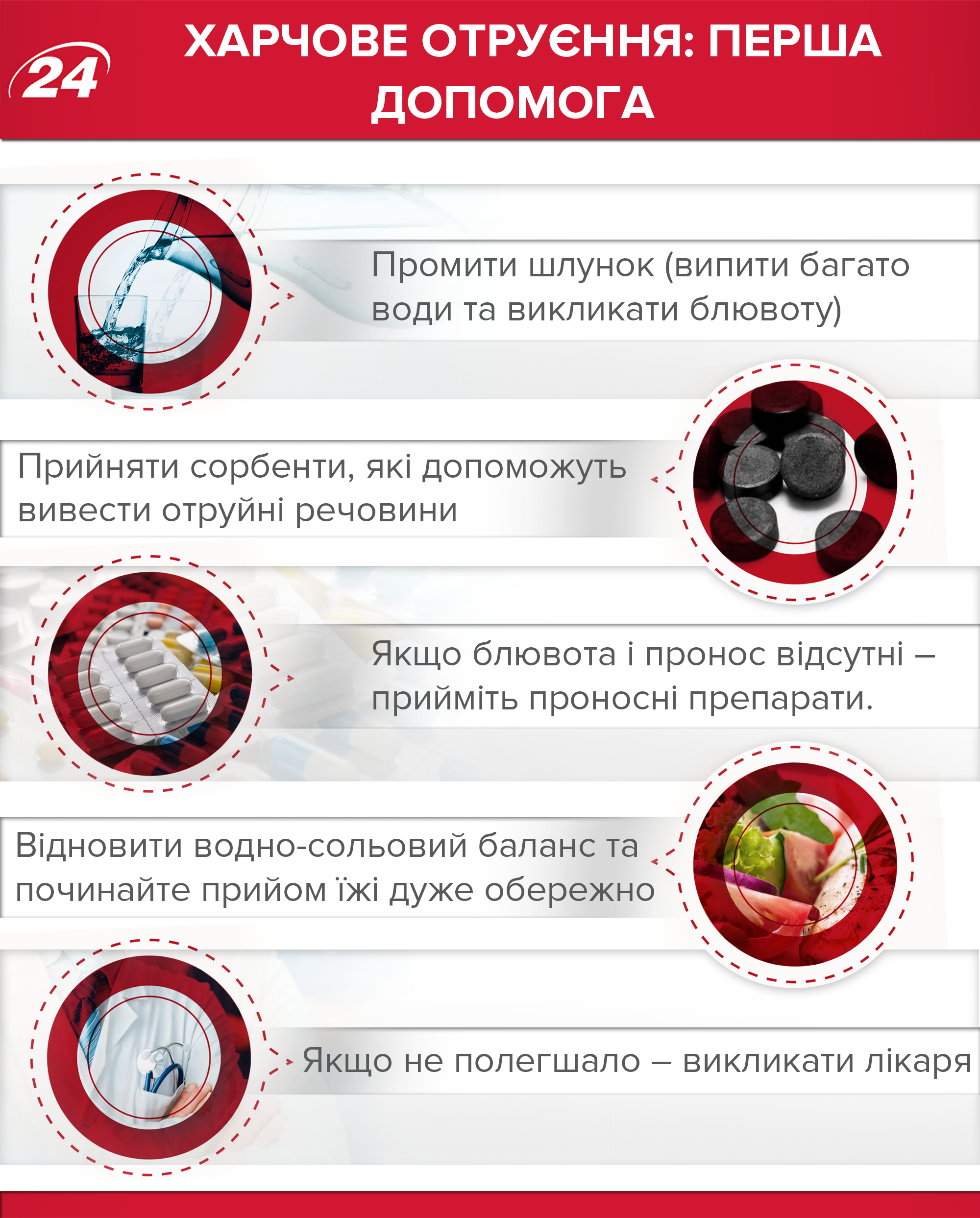
Ускоряем выведение ядов
Для этого нужно промыть пострадавшему желудок. Естественных рвотных позывов может быть недостаточно, поэтому стоит выпить около двух литров подсоленной воды. Если с момента приёма пищи прошло значительное количество времени, часть токсинов уже достигла кишечника, где всасывается в кровь. Чтобы воспрепятствовать этому, больному нужно принять сорбирующие препараты. Наиболее известный из них – активированный уголь. При пищевом отравлении принимают 1 таблетку активированного угля на 10 кг массы тела. Для достижения скорейшего эффекта препарат нужно растолочь, смешать со 100 мл воды и выпить.
Чтобы облегчить состояние пострадавшего и снять головную боль, можно наложить на лоб прохладный компресс с солёной водой. Обезболивающие медикаменты принимать не рекомендуется – они смажут симптомы пищевого отравления и затруднят диагностику. Процедуру следует выполнять до того момента, пока рвотные массы не очистятся от остатков еды.
Возмещаем потерянную жидкость
Наиболее распространённое побочное явление при пищевом отравлении – расстройство стула. Это происходит потому, что вредные вещества раздражают слизистую стенок кишечника, провоцируя воспаление и выделение серозной жидкости. Из-за отёчности ткани утрачивают способность всасывать поступающую воду и электролиты, и возникает диарея.
Чтобы восполнить потерю жидкости, необходимо обеспечить больному пищевым отравлением обильное питье. Желательно после каждого последующего приступа рвоты или опорожнения кишечника выпивать 200 мл кипячёной или минеральной воды без газа, глюкозо — солевого раствора (1 ч. л. соли, 3 ст. л. сахара на литр воды). Пить нужно маленькими глотками, чтобы не . Всего за день следует выпить не меньше 2–3 л (для взрослого человека).
Очищаем кишечник
Диарея при пищевом отравлении – метод самозащиты организма. При её отсутствии кишечник следует очистить самостоятельно, особенно если было принято большое количество отравленных продуктов – сорбенты могут с ними не справиться. Процедуру проводят спустя два часа после приёма активированного угля или его аналогов. Используют клизму с подсоленной водой (1 ст. л. соли на литр воды) или слабым раствором перманганата калия (пару кристалликов, до получения бледно-розового оттенка). Очищение кишечника таким способом запрещено в случаях:
- механической или паралитической кишечной непроходимости;
- значительных желудочно-кишечных кровотечений;
- неукротимой рвоты;
- невозможности интубации трахеи.
Восстанавливаем работу ЖКТ
Из-за действия ядов работа кишечника практически всегда нарушается. Чтобы восстановить микрофлору и помочь организму бороться с последствиями пищевого отравления, нужно принимать пробиотики – лечебные препараты, которые продаются в любой аптеке без врачебного рецепта. Они содержат полезные бактерии или их составные компоненты, и ускоряют в
ыздоровление. Приём длится 1–2 недели. Слабость, метеоризм и незначительные боли в желудке могут наблюдаться ещё пару дней – это нормально.
Отдых при пищевом отравлении
Больному необходим постельный режим в первый день пищевого отравления, и щадящий – во время . Изолируйте его от остальных членов семьи и протрите дома ручки дезинфицирующим средством, так как похожие симптомы наблюдаются при бактериальных инфекциях. Вызовите врача. Нежелательно укладывать пострадавшего на спину, так как он может захлебнуться рвотой. Более комфортный вариант отдыха – лёжа на боку.
Что делать: правила оказания первой помощи
Родителям не следует паниковать, когда ребенок отравился с рвотой. Что делать, нужно решать в здравом уме, чтобы оценить ситуацию, постараться вспомнить, какие факторы спровоцировали патологическое состояние. После вызова врача нужно соблюдать правила поведения и понимать, чем можно помочь:
В первую очередь нужно обеспечить организм достаточным количеством воды. Слишком маленьким детям пить можно давать из пипетки или ложечки для предупреждения обезвоживания. Поить следует специальными растворами, например, одним из самых эффективных препаратов для смешивания раствора является Регидрон для детей. Когда в рвотных массах обнаружена кровь, то можно дать малышу проглотить маленький кусочек льда, а на брюшную полость положить пузырь со льдом – это позволит хотя бы снизить интенсивность внутреннего кровотечения. Но в такой ситуации запрещено давать питье. После наступления облегчения нужно помочь малышу: прополоскать рот, умыть лицо, чтобы желудочная кислота не спровоцировала раздражение
Лекарства следует применять с осторожностью, чтобы не навредить организму, лучше использовать медикаменты уже после осмотра врачом. Временно не давать еду
Обеспечить постельный режим и комфорт, положить малыша набок, чтобы содержимое желудка не затекало в дыхательные пути.
О том, как и чем поить ребенка в таком состоянии, рассказывает доктор Комаровский:
Эффективные народные рецепты
Настойка корицы
Корица помогает снимать спазмы, являясь естественным сорбентом. Нужно половинку чайной ложки порошка корицы залить кипятком, перемешать. Оставить на четверть часа, затем процедить. Принимать в теплом виде небольшими глотками. В течение дня нужно выпить полтора литра настойки.

Укроп с медом
Этот отвар быстро выведет токсины, облегчит состояние рвоты, вплоть до полного купирования. Мед поможет сохранить калий, который при диарее активно выводится из организма. Нужно чайную ложку семян укропа залить 400 мл кипятка. Оставить на несколько минут, две минуты кипятить, добавить маленькую ложку меда. Пить в теплом виде в количестве литра в сутки.

Сок лимона
Отжать сок от трех лимонов, развести водой, по вкусу добавить сахар или мед. Пить залпом, чтобы остановить размножение болезнетворных бактерий. Но такой способ лечения не подходит при повышенной кислотности желудка, заболеваниях ЖКТ.

Что поможет в профилактике пищевых отравлений у детей:
- Научить ребенка перед любым приемом пищи мыть руки.
- Не давать ребенку необработанную термически пищу.
- Детям нельзя употреблять сырые яйца, яичницу всмятку или глазунью.
- Смотреть и проверять сроки годности продуктов.
- Открытые молочные продукты более суток хранить запрещено, даже в холодильнике.
- Рыбу и мясо не хранить с другими продуктами. В холодильнике для животной пищи должны быть выделены отдельные полки.
- Фрукты мыть с мылом в проточной воде.
- Пить только воду из бутылок.
- Продукты не хранить в комнате: все остатки пищи прятать в холодильник.
- Даже сладости должны быть свежими.
Виды и причины отравлений
Отравление – это острое заболевание, возникающее вследствие проникновения в детский организм определенной дозы токсинов биологического или химического происхождения.
Острые отравления у детей в медицинской практике разделяют на множество видов интоксикаций. Яд проникает в организм не только через кишечник, но и воздушно-капельным путем, всасываясь через слизистую носовой глотки.
Пищевое отравление у ребенка – это результат попадания в ЖКТ токсичных продуктов. Дети слишком восприимчивы к токсическим веществам, проникающим к ним в организм. Микробы являются первопричиной пищевого отравления и могут провоцировать кишечное инфицирование.

Пищевое отравление у ребенка зачастую провоцируют следующие продукты:
- мясные продукты (главным образом паштеты);
- молочные продукты;
- сырые или неправильно приготовленные яйца;
- рыбная пища;
- салаты, заправлены сметаной или майонезом.
Летом обостряются случаи отравления деток растениями и ядовитыми ягодами, что происходит из-за детской любопытности. При отравлении ядовитыми растениями, яд мгновенно абсорбируется и возникает сложная форма интоксикации.
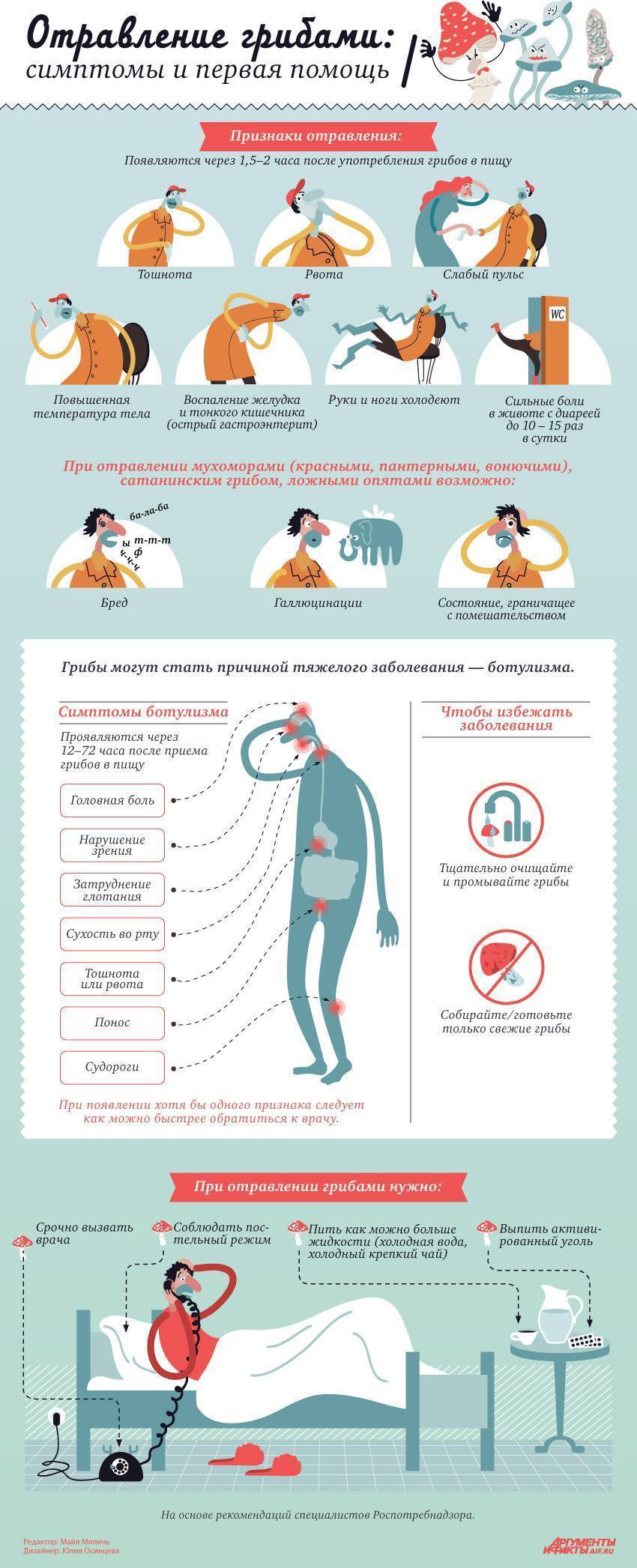
Отравление грибами (например, поганками), имеющее очень сложное течение и симптомы, может возникнуть даже при употреблении незначительной их порции. Мамы должны знать, что рвота у детей может быть вызвана и съедобными грибами, накапливающими в себе соли тяжелых металлов. К сожалению, на сегодняшний день учащаются случаи отравления овощами и фруктами, поскольку земельные участки обрабатываются различными пестицидами и ядохимикатами.
Лекарства становятся виновниками отравлений ребенка, если родители хранят домашнюю аптечку в доступном месте. Часто малыши травятся таблетками, когда их мамы и папы не изучили инструкцию и перепутали дозу.

Список самых опасных препаратов для детей:
- лекарства от давления и гликозиды;
- антидепрессанты и барбитураты;
- лекарства, в состав которых входят минералы;
- психотропные препараты.
Отравление газом происходит быстро и легко из-за отсутствия запаха и цветовых признаков. Интоксикация газом считается смертельной, если его концентрация в воздухе превышает показатель 0,4%. Главной причиной отравления угарным или бытовым газом является неправильная эксплуатация отопительных приборов.
В основном, случаи отравления детей угарным газом происходят при пожаре. Таким образом, газ может блокировать соединение гемоглобина с кислородом, а дыхательные пути обжигаются горячим воздухом. Отравление светильным газом случается при его утечке из-за невнимательности взрослых, если они несвоевременно закрыли печной заслон в помещении, отапливаемым печью.
Яд химических веществ может проникать в детский организм через кожные покровы, рот и органы дыхания. Химическим ядом может стать любая упаковка или яркая бутылка, привлекающая взгляд ребенка. Полный список химических веществ, способных провоцировать интоксикацию, перечислить сложно.

Чаще всего обнаруживаются интоксикации под воздействием:
- уксусной эссенции;
- борной кислоты;
- раствор резорцина;
- салицилового спирта;
- бензина;
- керосина;
- ядов бытового и сельскохозяйственного назначения.
С приходом лета, когда мы отправляем своих чад в лагерь, массовое отравление детей в этих заведениях учащается. Массовое отравление детей – следствие халатности и безответственности персонала базы отдыха.

Кто и что послужило причиной, всегда разбирается следствие, но, как правило, безрезультатно! При массовых поступлениях больных, в медицинских учреждениях разработано специальное лечение и оказание необходимой помощи. Проводимое лечение будет зависеть от степени тяжести интоксикации.